Abordagem
O diagnóstico de abuso sexual e agressão sexual é complexo e tem grandes ramificações; portanto, é importante seguir as diretrizes de diagnóstico.
A avaliação inicial de crianças vítimas de abuso sexual inclui componentes psicossociais e médicos, e varia de acordo com o estado puberal da criança e com o tempo decorrido desde o contato sexual mais recente. Para todos os pacientes pediátricos, os profissionais devem assegurar que a criança retorne a um ambiente seguro e que a divulgação compulsória para as agências de proteção infantil em questão seja feita.
Pacientes podem relatar agressões sexuais logo após o ataque ou podem buscar cuidados médicos sem revelar a razão, a não ser que sejam perguntados especificamente de forma sensível. Os cuidados médicos pós-agressão devem incluir o atendimento das necessidades de saúde e, em casos agudos, a coleta de evidências para fins médico-legais, se o paciente consentir. Uma boa documentação é crucial, e a disponibilidade de formulários padronizados para o registro de ocorrências ajuda este processo de documentação.[31] O estupro é uma experiência profundamente incapacitante e é essencial que cuidados sejam oferecidos para auxiliar o indivíduo a recuperar controle sobre a sua própria vida.
Sintomas e comportamentos associados
Uma criança pode apresentar mudanças em seu comportamento típico. O estresse do abuso sexual pode se manifestar como sintomas depressivos, comportamento agressivo ou queixas clínicas crônicas. Os comportamentos abaixo podem ser sinais de abuso sexual, embora sejam inespecíficos e a força da associação com o abuso infantil não seja quantificada.
Problemas de comportamento sexual: muitos comportamentos sexualizados são normais no desenvolvimento. Exemplos de comportamentos que podem estar associados ao abuso sexual incluem comportamentos sexuais coercivos, persistentemente intrusivos, anormais de desenvolvimento ou abusivos.[32][33]
Sintomas de depressão e transtorno do estresse pós-traumático: a ideação suicida também deve ser avaliada.[34]
Queixas médicas crônicas: podem ser indicativas do estresse psicológico infantil.
Queixas geniturinárias frequentes ou persistentes: podem ser indicativas do estresse psicológico infantil ou de uma infecção sexualmente transmissível.
As crianças que estão sendo exploradas sexualmente podem apresentar achados adicionais, como: lesões ou tatuagens inexplicadas ou padronizadas; uma história de fuga de casa; um histórico falso ou variável, incluindo a falta de documentos de identificação ou endereço residencial; uma história de múltiplas ISTs ou gestações; ou posse de grandes quantias em dinheiro. A suspeita também deve ser levantada se houver uma diferença significativa de idade entre o paciente e o parceiro sexual, ou se outra pessoa, que não o paciente, insistir em fornecer a história.[35]
Adultos que foram sexualmente abusados (quando crianças ou mais recentemente) podem apresentar problemas emocionais e psicológicos, como depressão ou uso indevido de substâncias, ou sintomas físicos, como dor pélvica crônica.[36] Após a agressão sexual, os primeiros sintomas incluem estresse, ansiedade, autorrecriminação e culpa. Problemas de longo prazo incluem depressão, transtornos alimentares, distúrbios do sono, transtorno do estresse pós-traumático, uso indevido de substâncias e pensamentos ou atos de autoagressão ou tentativa de suicídio.[37][38]
Entrevistas
Perguntas abertas sobre possível abuso e agressão sexual não devem ser induzidas nem terem respostas únicas, seja para crianças ou adultos. Quando uma criança for entrevistada, é importante usar linguagem apropriada para a idade da mesma e todas as perguntas, assim como as respostas à elas, devem ser integralmente documentadas. É preferível registrar as revelações de crianças e de adultos nas suas próprias palavras, e não como uma declaração resumida.[34] Os entrevistadores devem manter reações profissionais e não emocionais às respostas da criança.[39][40]
Exame físico quando há suspeita de abuso e agressão sexual
Se houver suspeita de abuso e agressão sexual infantil, um encaminhamento para um hospital com uma clínica especializada em avaliação de abuso deve ser considerado.[34] A American Academy of Pediatrics estabeleceu orientações detalhadas para pediatras que realizam exames anogenitais.[34] Os achados do exame físico de crianças vítimas de abuso sexual são muitas vezes normais.[41][42][43] No entanto, o abuso sexual deve ser considerado um dos diagnósticos diferenciais se um dos seguintes achados for observado durante o exame físico:
Corrimento vaginal
Lesões anogenitais ou achados dermatológicos
Anormalidades do hímen ou trauma anogenital.[Figure caption and citation for the preceding image starts]: Hímen ausente da posição de 120 a 210 graus em uma menina sexualmente ativa de 14 anos de idadeGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].
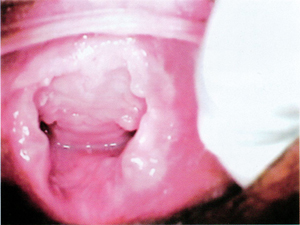
Os adolescentes desenvolvem mudanças puberais em uma progressão previsível. As características sexuais secundárias são classificadas de acordo com os Estágios da Maturação Sexual (Sexual Maturity Ratings, SMR). Pré-adolescentes ou crianças (pré-púberes) ainda não entraram na puberdade e são classificados como estágio 1 de SMR. Os adolescentes estão no estágio 3 e superior de SMR. A distinção entre crianças pré-púberes e adolescentes é importante clinicamente devido aos efeitos sobre o exame físico, a avaliação e o tratamento. Por exemplo, exames especulares não devem ser usados em crianças pré-púberes no consultório.[34]
Em mulheres adultas que foram agredidas sexualmente, as lesões são encontradas em aproximadamente metade dos casos e são mais frequentemente observadas em vítimas mais velhas.[44][45][46] Lesões não genitais são mais comuns que genitais. A ausência de lesões não implica consentimento ou descarta penetração, mesmo em mulheres que negam atividade sexual prévia. Evidências de infecções sexualmente transmissíveis nesses pacientes podem representar secreções do agressor ou contato sexual prévio.
Apresentação no período agudo: ≤72 horas desde o abuso ou agressão
A avaliação psicossocial deve incluir:
Avaliação dos planos de alta para assegurar que a criança ou o adulto esteja retornando a um ambiente seguro
Também é recomendado que a criança seja encaminhada para um psicólogo/serviço social.
A avaliação clínica (com o consentimento do paciente) deve incluir:
Exame físico completo para avaliar possíveis lesões ou outras condições clínicas. Crianças que foram abusadas e agredidas sexualmente podem estar em risco de outros tipos de abuso e negligência. Portanto, recomenda-se que um exame físico geral completo seja realizado após o exame anogenital.[34]
Coleta de amostras para evidência forense. As amostras, como um swab bucal para obter o DNA do agressor e de urina e sangue para determinar os níveis de toxicidade, devem ser coletadas assim que possível, logo após a agressão sexual, quando indicado. Em casos de abuso sexual envolvendo crianças pré-adolescentes, é mais provável encontrar evidências nos objetos presentes durante o ataque (por exemplo, roupas de cama e roupas) que no corpo da criança.
Exames iniciais para HIV e sífilis.
Mensurações iniciais de testes da função hepática, hemograma completo, ureia sérica e creatinina sérica devem ser realizados antes do início da profilaxia pós-exposição para HIV.
Teste de gravidez para todas as mulheres de idade reprodutiva.
Testes de infecções sexualmente transmissíveis (ISTs)
Os pacientes adolescentes podem ser testados quanto a infecções sexualmente transmissíveis (ISTs) quando se apresentarem. Contudo, a detecção de uma IST pode representar uma infecção adquirida antes do abuso e/ou infecção nas secreções do agressor. O tratamento empírico com profilaxia deve ser considerado, já que o comparecimento às consultas de acompanhamento é tradicionalmente baixo.[47]
Crianças pré-adolescentes avaliadas devido a agressão sexual aguda devem ser submetidas a teste quanto a infecções sexualmente transmissíveis (ISTs) com base na história do abuso e manifestações clínicas de uma infecção.[48] O tratamento profilático geralmente não é oferecido a crianças pré-púberes devido à diminuição das taxas de transmissão de ISTs e ao valor probatório de um teste positivo em uma criança que não pode consentir legalmente.[31]
Os exames devem incluir o seguinte: Neisseria gonorrhoeae, Chlamydia trachomatis, sífilis, hepatite C e HIV.[48] Se úlceras ou vesículas estiverem presentes, também é preciso coletar amostras para uma cultura de vírus. Se houver corrimento vaginal, será também preciso realizar um teste para tricomonas, vaginose bacteriana, Candida e cultura aeróbica. Os resultados dos exames para hepatite C, sífilis e HIV podem não ser positivos até 3 a 6 meses após a infecção.
Hepatite B
Para crianças e adolescentes em países com vacinação universal para hepatite B, o teste de anticorpos contra hepatite B geralmente não é necessário. Em países sem vacinação universal, ou se não houver um registro da vacina contra a hepatite B, um teste para anticorpos da hepatite para determinar a necessidade da imunoglobulina ou vacina contra a hepatite B não deve retardar a administração da vacina ou imunoglobulina anti-hepatite B. Se for necessário, a vacina contra a hepatite B pode ser administrada até 3 semanas após o evento já que o vírus da hepatite B possui um período de incubação longo.[31] Se não houver história ou evidência de vacinação contra a hepatite B, a imunoglobulina anti-hepatite B deverá ser administrada em associação com a vacinação se o agressor testar positivo para o antígeno de superfície da hepatite B. É importante agendar as doses subsequentes da vacina contra a hepatite B.
Exame forense
Um exame forense deve ser fortemente considerado para qualquer criança, adolescente ou adulto, e realizado o mais rápido possível. O tempo recomendado do exame depende do tipo de amostra e das jurisdições locais; os pediatras devem se familiarizar com a política relevante. A maioria dos protocolos recomenda que as evidências forenses sejam coletadas se menos de 72 horas se passaram desde o ataque, mas alguns chegam a 168 horas.[34][38][49]
A história inicial inclui a história clínica geral e a história social. Todos os indivíduos presentes na sala durante uma entrevista sobre agressão sexual devem ser identificados. As perguntas devem ser documentadas cuidadosamente e não devem ser direcionadas ou induzir respostas únicas. As respostas devem ser registradas integralmente num diagrama.
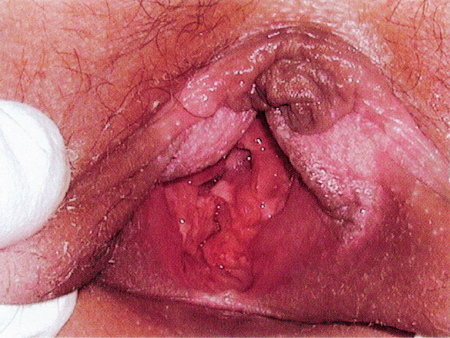
Deve ser realizado um exame físico detalhado e sensível, incluindo um exame dermatológico completo para registrar quaisquer traumas encontrados. O ideal é que o exame anogenital seja realizado com um colposcópio (ou dispositivo de ampliação comparável) que tenha recurso fotográfico. Todas as lesões devem ser documentadas cuidadosamente, utilizando a nomenclatura convencional e os diagramas corporais. Para examinar a genitália de meninas pré-púberes, deve-se utilizar a posição supina "perna de rã"; qualquer achado anormal no hímen deve ser confirmado com o uso da posição prona genupeitoral. Meninas adolescentes e mulheres geralmente são examinadas na posição de litotomia. A utilização da tração labial melhora bastante a visualização do hímen.[Figure caption and citation for the preceding image starts]: Trauma vaginal agudo em uma vítima de sequestro e estupro de 11 anos de idadeGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Posição supina "perna de rã" para o exame de meninas pré-púberesGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Posição supina "perna de rã" para o exame de meninas pré-púberesGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].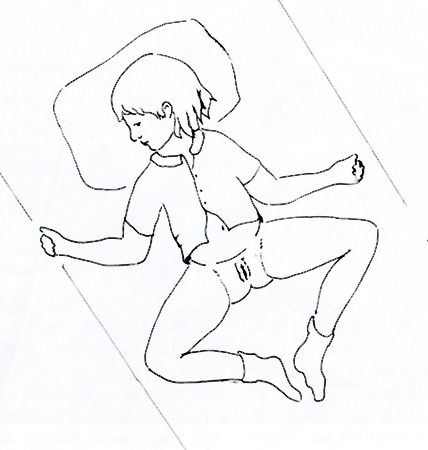 [Figure caption and citation for the preceding image starts]: Posição genupeitoral para o exame de meninas pré-púberesGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Posição genupeitoral para o exame de meninas pré-púberesGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].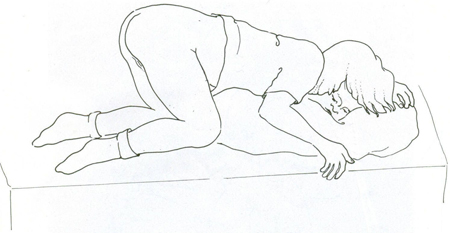 [Figure caption and citation for the preceding image starts]: Técnica de tração labialGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Técnica de tração labialGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].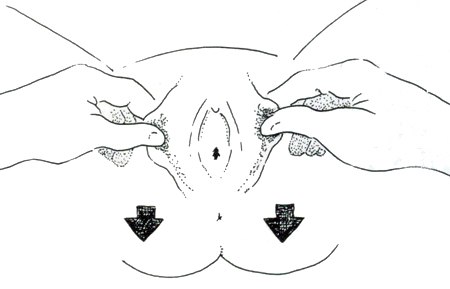 [Figure caption and citation for the preceding image starts]: Hímen anular normalGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Hímen anular normalGirardet RG, et al. Curr Probl Pediatr Adolesc Health Care. 2002;32:211-246. Usado com permissão [Citation ends].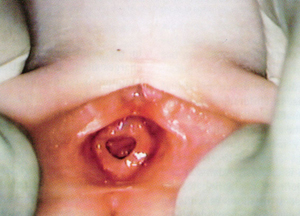
Kits de coleta de evidências forenses estão disponíveis na maioria dos pronto-socorros de hospitais e incluem embalagens para espécimes de sangue, fios de cabelo e pelos, e swabs das unhas, faringe, genitália e ânus para que estes sejam enviados a um laboratório forense. Em alguns países, o exame forense e os cuidados pós-exame são oferecidos por centros especializados em agressão sexual. As roupas usadas no momento da agressão, assim como as roupas de cama e outras amostras, por exemplo, absorvente higiênico interno, também podem conter evidências forenses.[31]
Apresentação após período agudo: >72 horas após o abuso ou agressão
A avaliação psicossocial é a mesma de pacientes apresentando-se <72 horas após o abuso ou agressão. A avaliação clínica e forense (com o consentimento da vítima) deve incluir as seguintes investigações:
Exame físico completo para avaliar possíveis lesões ou outras condições clínicas.
Um exame forense, se indicado por protocolos regionais ou nacionais. As recomendações com relação ao período de ocorrência em que a coleta de espécimes (amostras cervicais e vaginais) para evidência forense pode ser realizada em mulheres pós-puberais difere entre regiões. A maioria dos protocolos recomenda que as evidências forenses sejam coletadas se menos de 72 horas se passaram desde o ataque, mas alguns chegam a 168 horas.[34][38][49] Quando indicado, um exame forense deve ser realizado da mesma forma que a de pacientes apresentando-se <72 horas após o abuso ou agressão.
Exames para clamídia e gonorreia.
Se úlceras ou vesículas estiverem presentes, também é preciso coletar espécimes de uma cultura de vírus ou de DNA para vírus do herpes simples.
Se houver corrimento vaginal, será também preciso realizar um teste para tricomonas, vaginose bacteriana, Candida e cultura aeróbica.
Testes sorológicos para HIV e sífilis. Os resultados dos exames podem não ser positivos até 3 a 6 meses após a infecção.
Teste de gravidez para mulheres de idade reprodutiva.[Figure caption and citation for the preceding image starts]: Exemplo do uso de um diagrama corporal para o registro de lesõesWelch J, Mason F. BMJ 2007;334:1154-1158 [Citation ends].
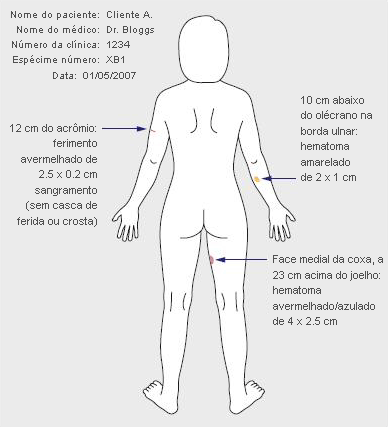
Significância clínica dos achados físicos em crianças
O esquema de classificação proposto por Joyce Adams et al pode ser usado para determinar o significado dos achados físicos.[50][51][52]
Variantes normais incluem:
Bandas periuretrais ou vestibulares, elevações e colunas intravaginais, elevações ou desnivelamentos no hímen, pólipos no hímen, fragmentos septais, linha vestibular, dilaceração ou fenda (independentemente da profundidade) acima da posição de 3 e 9 horas do hímen, dilaceração superficial do hímen na posição de 3 e 9 horas ou abaixo dela, elevação externa do hímen, variações congênitas na aparência do hímen (crescente, anular, redundante, septado, cribriforme, microperfurado, imperfurado), diastasis ani, hiperpigmentação dos lábios menores ou dos tecidos perianais, dilatação da abertura da uretra com tração labial, hímen espessado.
Achados frequentemente causados por outras condições clínicas incluem:
Eritema, vascularidade elevada, adesões labiais, corrimento vaginal, forqueta ou comissura posterior friáveis, escoriações, sangramento ou lesões vasculares, ranhura do períneo (falha na fusão da linha mediana), molusco contagioso, fissuras anais, congestão venosa ou agrupamento venoso na área perianal, dobras anais niveladas, dilatação anal parcial ou completa.
Achados indeterminados incluem:
Lacerações ou fissuras profundas na borda posterior/inferior do hímen (entre 90 e 270 graus) de meninas pré-púberes
Lacerações profundas ou fissuras completas no hímen (entre 90 e 270 graus) de meninas adolescentes
Fendas/transecções completas entre 90 e 270 graus
Lesão similar a verrugas na área genital ou anal
Lesões vesiculares ou úlceras na área genital ou anal
Dilatação anal imediata acentuada.
Achados que sugerem, mas não diagnosticam contato sexual incluem:
Condiloma acuminado genital ou anal: a especificidade da transmissão sexual é indeterminada se não houver outros indicadores de abuso. É mais provável que lesões aparecendo pela primeira vez em uma criança com mais de 5 anos sejam o resultado de transmissão sexual.
Herpes tipo 1 ou 2 na área genital ou anal: pode ser transmitido inocentemente, autoinoculado ou transmitido sexualmente. A presença da infecção não diagnostica o contato sexual em uma criança se não houver outros indicadores de abuso.
Achados que diagnosticam trauma e/ou contato sexual incluem:
Trauma agudo aos tecidos externos genitais ou anais, como lacerações agudas ou a presença de vários hematomas nos lábios, pênis, escroto, tecidos perianais ou períneo e lacerações recentes da forqueta posterior, que não envolve o hímen.
Lesões residuais (em recuperação) incluem os seguintes:
Cicatriz perianal ou cicatriz da forqueta ou fossa posterior.
Lesões indicativas de traumatismo penetrante com força bruta (ou trauma abdominal/pélvico) incluem:
Laceração do hímen
Equimose aguda, petéquias ou abrasão no hímen
Transecção (recuperada) do hímen entre 120 e 240 graus da borda do hímen e perda segmentar do tecido do hímen
Laceração perianal com exposição do tecido abaixo da derme.
A presença de infecção confirma o contato da mucosa com secreções corporais infectadas ou infectantes e este contato provavelmente é de natureza sexual:
Confirmação positiva da cultura para gonorreia na área genital, ânus ou garganta fora do período neonatal.
Cultura positiva para clamídia nos tecidos genitais ou anais, se a criança tiver mais de 3 anos de idade quando for feito o diagnóstico e se o espécime for testado utilizando uma cultura de células ou outro método comparável.[47]
Confirmação de infecção por Trichomonas vaginalis em uma criança com mais de 1 ano de idade.
Confirmação de sífilis se transmissão perinatal for excluída.
Confirmação positiva da sorologia para o HIV se transmissão perinatal, transmissão por hemoderivados e contaminação por agulhas foram excluídas.
Outros achados laboratoriais que diagnosticam o contato sexual incluem:
Teste de gravidez positivo
A identificação de esperma em espécimes coletados diretamente do corpo de uma criança.
Trauma em adultos
Lesões são relatadas em aproximadamente metade dos adultos que queixam de agressão sexual; são mais comuns em mulheres mais idosas.[44][45][46] Lesões não genitais são mais comuns que genitais. A ausência de lesões não indica consentimento ou descarta relações sexuais com penetração, mesmo em mulheres que negam atividade sexual prévia.
Geralmente, as lesões são menores mas podem precisar de cuidados. Elas devem ser documentadas, por exemplo, utilizando um diagrama corporal para registrar as mensurações, uma descrição e a posição em relação a localizações anatômicas.
Lesões maiores, como o trauma cranioencefálico, são raras, mas podem colocar a vida da vítima em risco e seu manejo deve anteceder a avaliação forense. Ocasionalmente, um paciente pode se apresentar com sangramento vaginal ou anal após a penetração com o pênis ou um corpo estranho. Estes indivíduos devem ser avaliados em um ambiente hospitalar emergencial com instalações e equipamentos para ressuscitação, e podem precisar ser examinados sob anestesia e procedimentos operatórios reparadores.
Recursos online
Canadian Paediatric Society: the medical evaluation of pre-pubertal children with suspected sexual abuse Opens in new window: declaração de posição fornecendo uma abordagem baseada em evidências e baseada em trauma para a avaliação clínica de crianças pré-púberes com suspeita ou confirmação de abuso sexual.
O uso deste conteúdo está sujeito ao nosso aviso legal