Abordagem
História
Como a varicela geralmente é contraída por meio do contato com um paciente que apresenta varicela (ou, com menos frequência, contato direto com herpes-zóster), muitos pacientes apresentam uma história de tal exposição. A exposição entre as crianças frequentemente acontece no ambiente domiciliar, na escola ou em creches. A varicela é contagiosa, com um índice de infecção de até 90% em membros domiciliares suscetíveis, mas o índice de infecção parece ser menor em ambientes escolares e em creches.[52] Uma história prévia de varicela deve ser investigada; 4.5% a 13.3% das pessoas com infecção por varicela relatam varicela prévia.[53] Também é importante rever as imunizações prévias realizadas com a vacina contra varicela. Os pacientes (ou os pais) podem se recordar de um pródromo que consiste em febre, fadiga, cefaleia e/ou faringite, antes do início da erupção cutânea.
Em crianças saudáveis, a doença é geralmente leve e autolimitada, com mal-estar, prurido (coceira) e temperaturas de até 39 °C (102 °F) que duram de 2 a 3 dias. Entretanto, alguns grupos de pacientes apresentam um risco de contrair a forma mais grave da doença e de terem complicações, como pneumonia, sequelas neurológicas, hepatite, infecção bacteriana secundária e até mesmo óbito. A infecção bacteriana secundária deve ser considerada em pacientes com febre persistente (ou seja, >3 dias) ou recorrente.
As crianças e os adultos com imunossupressões conhecidas, como as causadas por malignidades, imunodeficiência, transplante de órgãos, infecção por vírus da imunodeficiência humana (HIV) ou uso de corticosteroides, apresentam maior risco de complicações em decorrência da infecção por varicela.[54][55][56] Os pacientes imunossuprimidos têm mais chances de apresentar envolvimento de órgãos, pneumonia e doença cutânea hemorrágica. Embora os pacientes com malignidades subjacentes representem um pequeno número no total de casos de varicela, eles respondem por uma grande proporção dos óbitos (até 50%).[57] Dentre as crianças que recebem quimioterapia contra o câncer, 7% dos pacientes vêm a óbito em decorrência da varicela primária.[58] Os dados sobre adultos imunossuprimidos são mais difíceis de averiguar devido à menor incidência de varicela em adultos, mas relatos de casos indicam que esses pacientes também apresentam um risco mais elevado de sofrerem complicações.[59] As gestantes sem evidência de imunidade à varicela apresentam alto risco de doença grave.[60] Além disso, as mulheres que desenvolvem a varicela entre 5 a 2 dias antes do parto apresentam um alto risco (17% a 30%) de transmitirem o vírus a seus neonatos. Devido à ausência de imunidade materna ao vírus da varicela-zóster (VZV), essas crianças apresentam um risco para infecção grave.[21][61] Bebês prematuros expostos à varicela ou ao herpes-zóster também podem apresentar alto risco de doença grave, principalmente os bebês prematuros hospitalizados nascidos a 28 semanas de gestação ou mais cujas mães não tiverem evidência de imunidade, e os bebês prematuros hospitalizados nascidos com menos de 28 semanas de gestação ou com peso de 1000 gramas ou menos ao nascimento, independentemente do status de imunidade da mãe para varicela.[60]
Exame físico
Os pacientes geralmente são diagnosticados pela erupção cutânea clássica associada à varicela. A erupção cutânea é vesicular e, em geral, aparece centralmente (na face, no couro cabeludo ou no tronco) antes de se disseminar para os membros.[62] Classicamente, as lesões são descritas como "gotas de orvalho em uma pétala de rosa", lesões vesiculares preenchidas com fluido claro e cercadas por eritema. As lesões aparecem em grupos; portanto, lesões em diferentes partes do corpo estão em diferentes estágios de desenvolvimento.[6] Tipicamente, as lesões continuam a aparecer por alguns dias e frequentemente tornam-se completamente crostosas entre 7 e 10 dias. As lesões vesiculares também podem ser observadas na orofaringe e outras mucosas. Raramente, a varicela pode apresentar vesículas hemorrágicas ou erupções cutâneas purpúricas.[63][Figure caption and citation for the preceding image starts]: Lesões de varicela em diferentes estágios de cicatrizaçãoImagem concedida pelo CDC [Citation ends].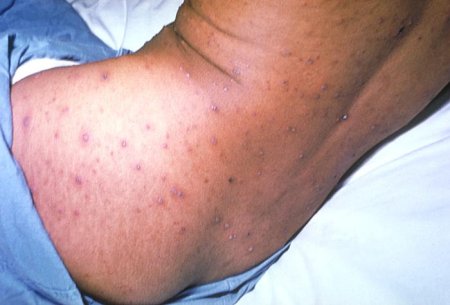 [Figure caption and citation for the preceding image starts]: Lesão de varicela no palato duro de um paciente jovemImagem fornecida pelos Centros de Controle e Prevenção de Doenças (CDC) e a Public Health Image Library [Citation ends].
[Figure caption and citation for the preceding image starts]: Lesão de varicela no palato duro de um paciente jovemImagem fornecida pelos Centros de Controle e Prevenção de Doenças (CDC) e a Public Health Image Library [Citation ends].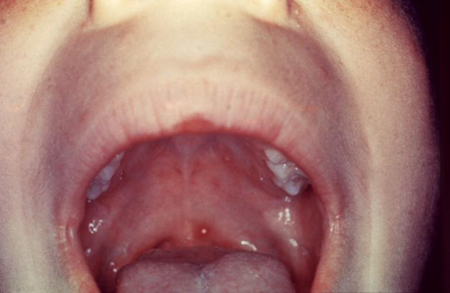
Exames laboratoriais
Os achados clínicos geralmente são suficientes para se obter um diagnóstico. Em pacientes de alto risco, adultos ou outros pacientes nos quais o diagnóstico não esteja claro, exames laboratoriais podem confirmar o diagnóstico.
O teste da reação em cadeia da polimerase das lesões cutâneas ou do líquido cefalorraquidiano são altamente sensíveis e rapidamente fornecerão um diagnóstico preciso.[64]
A cultura de fluido vesicular pode ser utilizada para confirmar o diagnóstico, mas pode levar até 21 dias para se tornar positiva. Um esfregaço de Tzanck do fluido da vesícula mostrará células gigantes multinucleadas; no entanto, esse teste é usado com menor frequência para o diagnóstico, particularmente porque ele não é tão preciso quanto o teste de anticorpo fluorescente direto (AFD) e não é específico para a VZV. Raspagens da pele da base de vesículas novas podem ser enviadas para teste de AFD, o qual é rápido e bastante sensível à doença.[65]
A sorologia não é tão útil para o diagnóstico na doença aguda, pois o exame precoce pode ser negativo. Entretanto, o teste sorológico pode ser útil nos programas de imunização de adultos, para identificar pessoas que não precisam ser vacinadas. Vários testes sorológicos estão disponíveis para anticorpos da varicela. Os exames incluem fixação de complemento, AFD, aglutinação em látex (AL) e ensaio de imunoadsorção enzimática (ELISA). A AL não deve ser usada na forma aguda da doença, mas pode ser útil para determinar a soroconversão após a vacinação ou para documentar o estado imunológico.[66]
A sorologia é recomendada para gestantes que possivelmente tenham sido expostas e que apresentem um estado imune desconhecido.[61] Se os resultados forem negativos ou não estiverem disponíveis dentro de 10 dias a partir da exposição, uma imunoglobulina contra varicela-zóster (VZIG ou VariZIG) deverá ser administrada. Se a imunoprofilaxia não estiver disponível, o aciclovir deverá ser administrado por via oral. A ultrassonografia é recomendada para todas as gestantes que desenvolverem varicela durante a gestação, para rastrear consequências fetais da infecção.[39][50]
Em alguns países, incluindo os EUA e a Austrália, a varicela é uma doença de notificação compulsória em nível nacional.
O uso deste conteúdo está sujeito ao nosso aviso legal