O tratamento é orientado para qualquer doença subjacente com manejo de apoio direcionado ao alívio dos sintomas. Em geral, recomenda-se a internação para determinar a etiologia quando possível, observar complicações como tamponamento cardíaco, e medir a resposta à terapia.
Triagem de pacientes com pericardite aguda
Qualquer paciente com quadro clínico que sugira uma etiologia subjacente deve ser internado no hospital para investigação e tratamento adicionais.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Pacientes com pelo menos um preditor de prognóstico desfavorável (fatores de risco importantes e menos importantes abaixo) também devem ser internados.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Fatores de risco importantes:
Febre alta (isto é, >38 °C [>100.4 °F])
Evolução subaguda (isto é, sintomas ao longo de vários dias sem um início agudo bem definido)
Evidências de um derrame pericárdico extenso (isto é, espaço diastólico sem eco >20 mm)
Tamponamento cardíaco
Fracasso na resposta dentro de 7 dias a um anti-inflamatório não esteroidal (AINE).
Fatores de risco menos importantes:
Pacientes com qualquer um desses fatores de risco justificam observação cuidadosa e acompanhamento. Pacientes que não apresentam nenhuma dessas características podem ser tratados como pacientes ambulatoriais se tal for adequado. Nesses casos, o paciente deve começar o tratamento (isto é, anti-inflamatórios empíricos) com acompanhamento após 1 semana para avaliar a resposta ao tratamento.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Derrame pericárdico
Em caso de derrame pericárdico, a pericardiocentese é indicada para o tamponamento clínico, para alta suspeita de pericardite purulenta ou neoplásica ou se o derrame for intenso ou sintomático.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Na ausência dessas indicações, a terapia medicamentosa é iniciada conforme determinado pela causa.
Doença purulenta
A pericardite purulenta oferece risco de vida imediato e requer confirmação imediata do diagnóstico por pericardiocentese urgente. O líquido pericárdico deve ser testado quanto a causas bacterianas, fúngicas e tuberculosas e deve ser colhido sangue para cultura.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Se houver suspeita de pericardite purulenta será obrigatória uma pericardiocentese percutânea urgente com lavagem da cavidade pericárdica e antibióticos intravenosos. A antibioticoterapia intravenosa empírica é recomendada até que os resultados microbiológicos estejam disponíveis.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Há dados limitados disponíveis para orientar a seleção dos antibióticos, mas os especialistas geralmente recomendam um esquema que contenha um antibiótico antiestafilocócico. A escolha dos antibióticos dependerá de vários fatores, incluindo os padrões de resistência local e a prevalência de MRSA. Siga os protocolos locais e procure orientação de um especialista em microbiologia ou em doenças infecciosas. A terapia empírica deve ser alterada para uma terapia personalizada a depender dos patógenos subjacentes identificados no líquido pericárdico e nas hemoculturas.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
A terapia com antibióticos sistêmicos deve ser mantida até que a febre e os sinais clínicos de infecção, incluindo a leucocitose, tenham remitido.[3]Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010 Oct;11(10):712-22.
http://www.ncbi.nlm.nih.gov/pubmed/20736783?tool=bestpractice.com
Um AINE também deve ser iniciado ao diagnóstico para controle dos sintomas com um inibidor da bomba de prótons para reduzir os efeitos adversos gastrointestinais; a dose deve ser reduzida gradualmente após 1-2 semanas, de acordo com os sintomas.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
http://circ.ahajournals.org/cgi/content/full/113/12/1622
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
A colchicina não é recomendada para esses pacientes.
É necessária também a drenagem cirúrgica aberta via pericardiotomia subxifoide.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Nesses pacientes, a pericardiectomia é necessária na presença de aderências ou loculações densas, bacteremia persistente, tamponamento recorrente ou progressão para fisiologia constritiva.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Cirurgia por via aberta em um bebê com pericardite purulenta; o abscesso é indicado pela setaKaruppaswamy V, Shauq A, Alphonso N. BMJ Case Reports 2009; doi:10.1136/bcr.2007.136564 [Citation ends].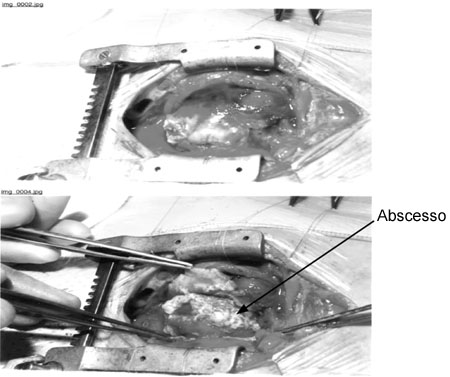
Os exercícios devem ser restritos até a dor torácica se resolver e os marcadores inflamatórios se normalizarem. Um mínimo de 3 meses é frequentemente considerado apropriado (e recomendado para os pacientes envolvidos em esportes competitivos), mas períodos mais curtos de restrição de exercícios podem ser considerados a depender das características do paciente e da doença (por exemplo, não atletas e/ou quadro clínico leve).[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
http://circ.ahajournals.org/cgi/content/full/113/12/1622
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[52]Pelliccia A, Solberg EE, Papadakis M, et al. Recommendations for participation in competitive and leisure time sport in athletes with cardiomyopathies, myocarditis, and pericarditis: position statement of the Sport Cardiology Section of the European Association of Preventive Cardiology (EAPC). Eur Heart J. 2019 Jan 1;40(1):19-33.
https://academic.oup.com/eurheartj/article/40/1/19/5248228
http://www.ncbi.nlm.nih.gov/pubmed/30561613?tool=bestpractice.com
Doença não purulenta: primeira apresentação
Administram-se AINEs para o alívio sintomático.[16]Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010 Jun;85(6):572-93.
http://www.ncbi.nlm.nih.gov/pubmed/20511488?tool=bestpractice.com
[20]Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015 Oct 13;314(14):1498-506.
https://iris.unito.it/handle/2318/1576078#.XAFHbdv7S70
http://www.ncbi.nlm.nih.gov/pubmed/26461998?tool=bestpractice.com
[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[53]Galluzzo A, Imazio M. Advances in medical therapy for pericardial diseases. Expert Rev Cardiovasc Ther. 2018 Sep;16(9):635-43.
http://www.ncbi.nlm.nih.gov/pubmed/30103638?tool=bestpractice.com
Eles reduzem a febre, a dor torácica e a inflamação, mas não impedem o tamponamento, a constrição ou a recorrência da pericardite.[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[37]Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009 Dec;6(12):743-51.
http://www.ncbi.nlm.nih.gov/pubmed/19859068?tool=bestpractice.com
Os AINEs são administrados com um inibidor da bomba de prótons para diminuir o risco de efeitos adversos gastrointestinais (por exemplo, formação de úlceras); considere reduzir gradualmente a dose após 1-2 semanas de acordo com os sintomas.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
http://circ.ahajournals.org/cgi/content/full/113/12/1622
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
O ibuprofeno é frequentemente utilizado devido ao seu perfil de efeitos colaterais favorável em comparação com outros medicamentos desta classe; entretanto, a escolha do medicamento deve ser baseada nas características do paciente (por exemplo, contraindicações, eficácia anterior ou efeitos adversos) e na experiência do médico.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[18]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of acute and recurrent pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.
https://www.sciencedirect.com/science/article/pii/S0735109719384840?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/31918837?tool=bestpractice.com
A aspirina é preferencial na pericardite pós-IAM, pois os outros AINEs afetam negativamente a cicatrização miocárdica, e por apresentar atividade antiplaquetária. Se a aspirina em altas doses não for eficaz, pode-se considerar paracetamol ou um analgésico opioide. Glicocorticoides e AINEs (outro além de aspirina) não são recomendados para pericardite pós-IAM devido ao potencial de dano.[54]American College of Emergency Physicians; Society for Cardiovascular Angiography and Interventions; O'Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013 Jan 29;61(4):e78-140.
http://www.sciencedirect.com/science/article/pii/S0735109712055623
http://www.ncbi.nlm.nih.gov/pubmed/23256914?tool=bestpractice.com
A colchicina é recomendada como terapia adjuvante de primeira linha aos AINEs, uma vez que melhora a resposta, diminui as recorrências e aumenta as taxas de remissão.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[55]Andreis A, Imazio M, Casula M, et al. Colchicine efficacy and safety for the treatment of cardiovascular diseases. Intern Emerg Med. 2021 Sep;16(6):1691-1700.
https://link.springer.com/article/10.1007/s11739-021-02654-7
http://www.ncbi.nlm.nih.gov/pubmed/33704674?tool=bestpractice.com
Ela é administrada por 3 meses nesse contexto.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[20]Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015 Oct 13;314(14):1498-506.
https://iris.unito.it/handle/2318/1576078#.XAFHbdv7S70
http://www.ncbi.nlm.nih.gov/pubmed/26461998?tool=bestpractice.com
[53]Galluzzo A, Imazio M. Advances in medical therapy for pericardial diseases. Expert Rev Cardiovasc Ther. 2018 Sep;16(9):635-43.
http://www.ncbi.nlm.nih.gov/pubmed/30103638?tool=bestpractice.com
[56]Bayes-Genis A, Adler Y, de Luna AB, et al. Colchicine in pericarditis. Eur Heart J. 2017 Jun 7;38(22):1706-9.
https://www.doi.org/10.1093/eurheartj/ehx246
http://www.ncbi.nlm.nih.gov/pubmed/30052886?tool=bestpractice.com
A adição da colchicina deve ser considerada nos pacientes com síndromes com lesão pós-cardiotomia (por exemplo, síndrome de Dressler, que geralmente ocorre 1-2 semanas após um IAM, ou pós-cirurgia cardíaca), desde que não haja contraindicações e que ela seja bem tolerada. Recomenda-se a administração preventiva por 1 mês. Deve-se considerar acompanhamento cuidadoso com ecocardiografia a cada 6 a 12 meses de acordo com as características clínicas e sintomas para descartar uma possível evolução para pericardite constritiva.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Nos casos de pericardite idiopática ou pós-viral, se a dor torácica não se resolver após 2 semanas, um corticosteroide poderá ser considerado como opção nos pacientes que não responderem à terapia anti-inflamatória, ou em pacientes nos quais um AINE for contraindicado, quando uma causa infecciosa tiver sido descartada. Os corticosteroides não são recomendados nos pacientes com pericardite viral por conta do risco de reativação da infecção viral e de continuação da inflamação. Os corticosteroides também podem ser usados quando houver uma indicação específica para seu uso (por exemplo, a presença de uma doença autoimune). Eles são usados em combinação com a colchicina para essa indicação. Os corticosteroides são menos favorecidos em comparação com os AINEs devido aos riscos de promover doenças crônicas e/ou recorrentes, e aos efeitos colaterais.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Se usados, dá-se preferência a doses baixas às moderadas em relação às doses altas.[18]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of acute and recurrent pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.
https://www.sciencedirect.com/science/article/pii/S0735109719384840?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/31918837?tool=bestpractice.com
A dose inicial deve ser mantida até a resolução dos sintomas e a normalização do nível de proteína C-reativa. Quando isso for atingido, a dose poderá ser reduzida gradualmente.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Além do tratamento acima, a causa subjacente também deve ser tratada, caso ela seja conhecida. As causas subjacentes incluem infecções virais (por exemplo, vírus Coxsackie A9, B1-4, Echo 8, caxumba, EBV, citomegalovírus, varicela, rubéola, HIV, Parvo-19, SARS-CoV-2), tuberculose (uma causa comum em países em desenvolvimento), processos imunes secundários (por exemplo, febre reumática, síndrome pós-cardiotomia, síndrome pós-IAM), distúrbios metabólicos (por exemplo, uremia e mixedema), radioterapia, cirurgia cardíaca, intervenções cardíacas percutâneas, doenças autoimunes sistêmicas (por exemplo, artrite reumatoide, esclerose sistêmica, artrite reativa, febre familiar do Mediterrâneo, vasculite sistêmica, doença inflamatória intestinal), infecções bacterianas/fúngicas/parasitárias, trauma, determinados medicamentos e neoplasias.
Em pacientes com pericardite tuberculosa, o tratamento de primeira linha é de 4 a 6 semanas com terapia antituberculosa.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[3]Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010 Oct;11(10):712-22.
http://www.ncbi.nlm.nih.gov/pubmed/20736783?tool=bestpractice.com
[16]Khandaker MH, Espinosa RE, Nishimura RA, et al. Pericardial disease: diagnosis and management. Mayo Clin Proc. 2010 Jun;85(6):572-93.
http://www.ncbi.nlm.nih.gov/pubmed/20511488?tool=bestpractice.com
[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[57]Lotrionte M, Biondi-Zoccai G, Imazio M, et al. International collaborative systematic review of controlled clinical trials on pharmacologic treatments for acute pericarditis and its recurrences. Am Heart J. 2010 Oct;160(4):662-70.
http://www.ncbi.nlm.nih.gov/pubmed/20934560?tool=bestpractice.com
Quando a pericardite tuberculosa for confirmada em uma área não endêmica, um esquema terapêutico adequado de 6 meses é efetivo; não é necessária terapia empírica na ausência de um diagnóstico estabelecido em áreas não endêmicas.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
A terapia adjuvante com corticosteroides e imunoterapia não demonstrou ser benéfica.[58]Mayosi BM, Ntsekhe M, Bosch J, et al. Prednisolone and Mycobacterium indicus pranii in tuberculous pericarditis. N Engl J Med. 2014 Sep 18;371(12):1121-30.
http://www.nejm.org/doi/full/10.1056/NEJMoa1407380#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25178809?tool=bestpractice.com
[59]George IA, Thomas B, Sadhu JS. Systematic review and meta-analysis of adjunctive corticosteroids in the treatment of tuberculous pericarditis. Int J Tuberc Lung Dis. 2018 May 1;22(5):551-556.
http://www.ncbi.nlm.nih.gov/pubmed/29663961?tool=bestpractice.com
No entanto, os corticosteroides podem ser considerados em pacientes com pericardite tuberculosa HIV-negativos.
[  ]
What are the benefits and harms of steroids for people with tuberculous pericarditis?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1937/fullMostre-me a resposta[60]Wiysonge CS, Ntsekhe M, Thabane L, et al. Interventions for treating tuberculous pericarditis. Cochrane Database Syst Rev. 2017 Sep 13;9:CD000526.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000526.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/28902412?tool=bestpractice.com
Recomenda-se pericardiectomia se o paciente não melhorar ou estiver piorando após 4 a 8 semanas de terapia antituberculose.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[61]Yadav S, Shah S, Iqbal Z, et al. Pericardiectomy for constrictive tuberculous pericarditis: a systematic review and meta-analysis on the etiology, patients' characteristics, and the outcomes. Cureus. 2021 Sep 24;13(9):e18252.
http://www.ncbi.nlm.nih.gov/pubmed/34722042?tool=bestpractice.com
A maioria dos pacientes com pericardite urêmica responde à diálise intensiva dentro de 1 a 2 semanas. As doenças autoimunes são tratadas com corticosteroides e/ou outras terapias imunossupressoras, dependendo do quadro clínico específico. O tratamento das neoplasias pode envolver qualquer combinação de radioterapia, quimioterapia ou cirurgia, dependendo do tipo de tumor identificado.[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[37]Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009 Dec;6(12):743-51.
http://www.ncbi.nlm.nih.gov/pubmed/19859068?tool=bestpractice.com
Pacientes com pericardite viral podem se beneficiar de terapia antiviral específica; no entanto, um infectologista deve ser envolvido.
]
What are the benefits and harms of steroids for people with tuberculous pericarditis?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1937/fullMostre-me a resposta[60]Wiysonge CS, Ntsekhe M, Thabane L, et al. Interventions for treating tuberculous pericarditis. Cochrane Database Syst Rev. 2017 Sep 13;9:CD000526.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000526.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/28902412?tool=bestpractice.com
Recomenda-se pericardiectomia se o paciente não melhorar ou estiver piorando após 4 a 8 semanas de terapia antituberculose.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[61]Yadav S, Shah S, Iqbal Z, et al. Pericardiectomy for constrictive tuberculous pericarditis: a systematic review and meta-analysis on the etiology, patients' characteristics, and the outcomes. Cureus. 2021 Sep 24;13(9):e18252.
http://www.ncbi.nlm.nih.gov/pubmed/34722042?tool=bestpractice.com
A maioria dos pacientes com pericardite urêmica responde à diálise intensiva dentro de 1 a 2 semanas. As doenças autoimunes são tratadas com corticosteroides e/ou outras terapias imunossupressoras, dependendo do quadro clínico específico. O tratamento das neoplasias pode envolver qualquer combinação de radioterapia, quimioterapia ou cirurgia, dependendo do tipo de tumor identificado.[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[37]Imazio M, Brucato A, Trinchero R, et al. Diagnosis and management of pericardial diseases. Nat Rev Cardiol. 2009 Dec;6(12):743-51.
http://www.ncbi.nlm.nih.gov/pubmed/19859068?tool=bestpractice.com
Pacientes com pericardite viral podem se beneficiar de terapia antiviral específica; no entanto, um infectologista deve ser envolvido.
Exercícios devem ser restritos até a dor torácica se resolver e os marcadores inflamatórios se normalizarem. Um mínimo de 3 meses é frequentemente considerado apropriado (e é recomendado para aqueles participando em esportes competitivos), mas períodos mais curtos de restrição de exercícios podem ser considerados dependendo das características do paciente e da doença (por exemplo, não atletas e/ou quadro clínico leve).[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
http://circ.ahajournals.org/cgi/content/full/113/12/1622
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[52]Pelliccia A, Solberg EE, Papadakis M, et al. Recommendations for participation in competitive and leisure time sport in athletes with cardiomyopathies, myocarditis, and pericarditis: position statement of the Sport Cardiology Section of the European Association of Preventive Cardiology (EAPC). Eur Heart J. 2019 Jan 1;40(1):19-33.
https://academic.oup.com/eurheartj/article/40/1/19/5248228
http://www.ncbi.nlm.nih.gov/pubmed/30561613?tool=bestpractice.com
Doença não purulenta: recorrente
No caso de pericardite recorrente, os pacientes são tratados com um AINE associado a colchicina, bem como restrição de exercícios. O AINE deve ser continuado até a remissão dos sintomas, e a colchicina deve ser continuada por 6 meses para prevenir recorrência. Pode-se considerar o prolongamento da terapia para colchicina em casos de resistência. Os níveis de proteína C-reativa devem ser usados para orientar a terapia e a resposta. Quando a proteína C-reativa estiver normalizada, a terapia medicamentosa poderá ser reduzida gradualmente de acordo com os sintomas e o nível de proteína C-reativa.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Nos pacientes que não respondem à associação de um AINE e colchicina, a corticoterapia pode ser considerada do mesmo modo que em pacientes durante a apresentação inicial. As terapias de terceira linha na doença recorrente são imunossupressoras, inclusive imunoglobulina intravenosa (IGIV), inibidores da interleucina-1 (anakinra e rilonacept) e a azatioprina.[62]Imazio M, Lazaros G, Gattorno M, et al. Anti-interleukin-1 agents for pericarditis: a primer for cardiologists. Eur Heart J. 2022 Aug 14;43(31):2946-57.
https://academic.oup.com/eurheartj/article/43/31/2946/6370991
http://www.ncbi.nlm.nih.gov/pubmed/34528670?tool=bestpractice.com
Todos são off-label para pericardite, exceto o rilonacept, que é aprovado para a pericardite recorrente (mas não para primeiras apresentações).[18]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of acute and recurrent pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.
https://www.sciencedirect.com/science/article/pii/S0735109719384840?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/31918837?tool=bestpractice.com
[40]Kumar S, Khubber S, Reyaldeen R, et al. Advances in imaging and targeted therapies for recurrent pericarditis: a review. JAMA Cardiol. 2022 Sep 1;7(9):975-85.
http://www.ncbi.nlm.nih.gov/pubmed/35976625?tool=bestpractice.com
Essas terapias devem ser usadas em consulta com um reumatologista.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[20]Imazio M, Gaita F, LeWinter M. Evaluation and treatment of pericarditis: a systematic review. JAMA. 2015 Oct 13;314(14):1498-506.
https://iris.unito.it/handle/2318/1576078#.XAFHbdv7S70
http://www.ncbi.nlm.nih.gov/pubmed/26461998?tool=bestpractice.com
[53]Galluzzo A, Imazio M. Advances in medical therapy for pericardial diseases. Expert Rev Cardiovasc Ther. 2018 Sep;16(9):635-43.
http://www.ncbi.nlm.nih.gov/pubmed/30103638?tool=bestpractice.com
[63]Vianello F, Cinetto F, Cavraro M, et al. Azathioprine in isolated recurrent pericarditis: a single centre experience. Int J Cardiol. 2011 Mar 17;147(3):477-8.
http://www.ncbi.nlm.nih.gov/pubmed/21296434?tool=bestpractice.com
[64]Imazio M, Lazaros G, Picardi E, et al. Intravenous human immunoglobulins for refractory recurrent pericarditis: a systematic review of all published cases. J Cardiovasc Med (Hagerstown). 2016 Apr;17(4):263-9.
http://www.ncbi.nlm.nih.gov/pubmed/26090917?tool=bestpractice.com
[65]Emmi G, Urban ML, Imazio M, et al. Use of interleukin-1 blockers in pericardial and cardiovascular diseases. Curr Cardiol Rep. 2018 Jun 14;20(8):61.
http://www.ncbi.nlm.nih.gov/pubmed/29904899?tool=bestpractice.com
[66]Brucato A, Imazio M, Gattorno M, et al. Effect of anakinra on recurrent pericarditis among patients with colchicine resistance and corticosteroid dependence: the AIRTRIP randomized clinical trial. JAMA. 2016 Nov 8;316(18):1906-12.
https://jamanetwork.com/journals/jama/fullarticle/2579869
http://www.ncbi.nlm.nih.gov/pubmed/27825009?tool=bestpractice.com
Em pacientes com recorrência sintomática persistente, refratária a todos os tratamentos clínicos, recomenda-se pericardiotomia.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
Na pericardite tuberculosa, os pacientes que apresentam derrames recorrentes ou evidências de fisiologia constritiva, apesar da terapia medicamentosa, são tratados cirurgicamente com pericardiectomia.[3]Imazio M, Brucato A, Mayosi BM, et al. Medical therapy of pericardial diseases: part I: idiopathic and infectious pericarditis. J Cardiovasc Med (Hagerstown). 2010 Oct;11(10):712-22.
http://www.ncbi.nlm.nih.gov/pubmed/20736783?tool=bestpractice.com
Particularmente recomendada se o quadro clínico do paciente não melhorar ou estiver piorando após 4 a 8 semanas de terapia antituberculose. Recomendam-se medicamentos antituberculose padrão por 6 meses para a prevenção da constrição pericárdica tuberculosa.[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Pericardiectomia em um paciente do sexo masculino de 56 anos de idade com pericardite constritiva idiopática com calcificações. O pericárdio está espessado e calcificadoPatanwala I, Crilley J, Trewby PN. BMJ Case Reports 2009; doi:10.1136/bcr.06.2008.0015 [Citation ends].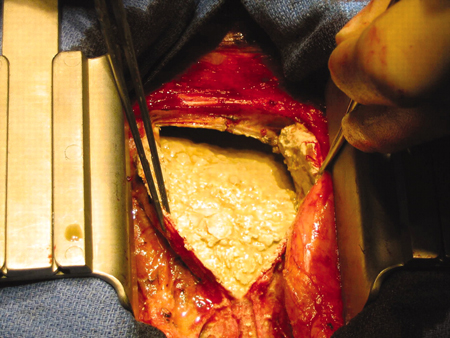
A pericardiectomia também pode ser necessária para o tratamento de pericardite recorrente não tuberculosa refratária às terapias padrão, onde houver constrição (por exemplo, após uma cirurgia cardíaca ou radioterapia, ou na pericardite constritiva idiopática).[40]Kumar S, Khubber S, Reyaldeen R, et al. Advances in imaging and targeted therapies for recurrent pericarditis: a review. JAMA Cardiol. 2022 Sep 1;7(9):975-85.
http://www.ncbi.nlm.nih.gov/pubmed/35976625?tool=bestpractice.com
[67]Tzani A, Doulamis IP, Tzoumas A, et al. Meta-analysis of population characteristics and outcomes of patients undergoing pericardiectomy for constrictive pericarditis. Am J Cardiol. 2021 May 1;146:120-27.
http://www.ncbi.nlm.nih.gov/pubmed/33539860?tool=bestpractice.com
Os exercícios devem ser restritos até a dor torácica se resolver e os marcadores inflamatórios se normalizarem. Um mínimo de 3 meses é frequentemente considerado apropriado (e recomendado para os pacientes envolvidos em esportes competitivos), mas períodos mais curtos de restrição de exercícios podem ser considerados a depender das características do paciente e da doença (por exemplo, não atletas e/ou quadro clínico leve).[1]Adler Y, Charron P, Imazio M, et al. 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J. 2015 Nov 7;36(42):2921-64.
http://eurheartj.oxfordjournals.org/content/36/42/2921.long
http://www.ncbi.nlm.nih.gov/pubmed/26320112?tool=bestpractice.com
[14]Little WC, Freeman GL. Pericardial disease. Circulation. 2006 Mar 28;113(12):1622-32.
http://circ.ahajournals.org/cgi/content/full/113/12/1622
http://www.ncbi.nlm.nih.gov/pubmed/16567581?tool=bestpractice.com
[36]Imazio M, Spodick DH, Brucato A, et al. Controversial issues in the management of pericardial diseases. Circulation. 2010 Feb 23;121(7):916-28.
http://www.ncbi.nlm.nih.gov/pubmed/20177006?tool=bestpractice.com
[52]Pelliccia A, Solberg EE, Papadakis M, et al. Recommendations for participation in competitive and leisure time sport in athletes with cardiomyopathies, myocarditis, and pericarditis: position statement of the Sport Cardiology Section of the European Association of Preventive Cardiology (EAPC). Eur Heart J. 2019 Jan 1;40(1):19-33.
https://academic.oup.com/eurheartj/article/40/1/19/5248228
http://www.ncbi.nlm.nih.gov/pubmed/30561613?tool=bestpractice.com

 ]
[60] Recomenda-se pericardiectomia se o paciente não melhorar ou estiver piorando após 4 a 8 semanas de terapia antituberculose.[1][61] A maioria dos pacientes com pericardite urêmica responde à diálise intensiva dentro de 1 a 2 semanas. As doenças autoimunes são tratadas com corticosteroides e/ou outras terapias imunossupressoras, dependendo do quadro clínico específico. O tratamento das neoplasias pode envolver qualquer combinação de radioterapia, quimioterapia ou cirurgia, dependendo do tipo de tumor identificado.[36][37] Pacientes com pericardite viral podem se beneficiar de terapia antiviral específica; no entanto, um infectologista deve ser envolvido.
]
[60] Recomenda-se pericardiectomia se o paciente não melhorar ou estiver piorando após 4 a 8 semanas de terapia antituberculose.[1][61] A maioria dos pacientes com pericardite urêmica responde à diálise intensiva dentro de 1 a 2 semanas. As doenças autoimunes são tratadas com corticosteroides e/ou outras terapias imunossupressoras, dependendo do quadro clínico específico. O tratamento das neoplasias pode envolver qualquer combinação de radioterapia, quimioterapia ou cirurgia, dependendo do tipo de tumor identificado.[36][37] Pacientes com pericardite viral podem se beneficiar de terapia antiviral específica; no entanto, um infectologista deve ser envolvido.