Abordagem
O hipogonadismo é uma doença comum, mas frequentemente permanece não reconhecida e não diagnosticada porque os sinais e sintomas podem ser inespecíficos ou sobrepor-se a outras afecções comuns (como a depressão ou o envelhecimento cronológico). Pode ocorrer em todas as fases da vida, desde o período pós-parto até a idade avançada.
As características clínicas exatas dependem do momento de início da deficiência de testosterona, das funções testiculares envolvidas (produção de testosterona e/ou espermatogênese) e do local da disfunção ao longo do eixo hipotálamo-hipófise-gonadal.
O diagnóstico requer a presença de características clínicas e a confirmação laboratorial através de exames laboratoriais apropriados, geralmente em duas ocasiões (a menos que o hormônio luteinizante [LH] esteja obviamente aumentado).[1][2][7][Figure caption and citation for the preceding image starts]: Uma abordagem para a avaliação diagnóstica de homens adultos com suspeita de deficiência de androgênioAdaptado das diretrizes da The Endocrine Society, com permissão [Citation ends].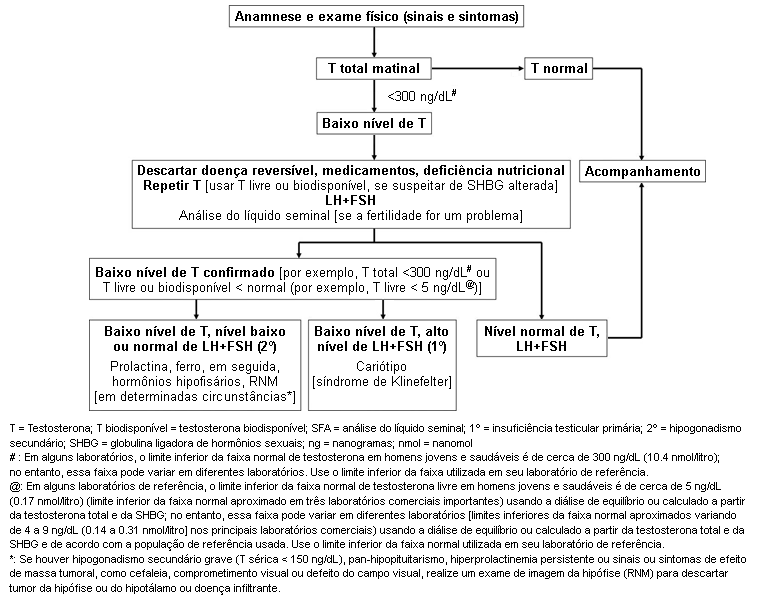
História
Se o hipogonadismo começou antes da puberdade, os pacientes adultos geralmente relatarão atraso ou ausência de puberdade/desenvolvimento de características masculinas secundárias; infertilidade; e diminuição da libido.[7] Eles podem fornecer uma história de pelos corporais e faciais reduzidos e um tom de voz agudo em comparação com os colegas. Os pacientes podem relatar ter um pênis curto e podem ter notado testículos pequenos, ginecomastia ou apresentar história de criptorquidia.[7] Estas características podem ser confirmadas por exame, embora deva ser demonstrada grande sensibilidade e os pacientes que já sofrem de intensa vergonha corporal podem não desejar submeter-se a um exame genital completo.[8] Frequentemente, os pacientes apresentam desproporção segmentar (membros longos em comparação com a altura do tronco) devido ao atraso no fechamento puberal das epífises dos ossos longos.[7][32]
Quando o hipogonadismo ocorre após uma puberdade normal, a apresentação é frequentemente menos comum. Os principais sintomas de apresentação são perda ou redução da libido, fadiga, disfunção erétil, redução da força física/sarcopenia, ginecomastia, osteoporose, anemia, infertilidade ou fogachos/sudorese.[7] Os pacientes podem relatar sintomas psicológicos, como perda de motivação ou concentração, irritabilidade, humor deprimido ou lábil e vergonha corporal.[8] A genitália externa geralmente é normal nesses pacientes, embora os testículos possam ser moles e ocasionalmente de volume reduzido. Pode haver história de trauma ou torção testicular, radioterapia, tratamento com agentes alquilantes, caxumba, criptorquidia ou alguns dos problemas comportamentais/escolares da infância característicos da síndrome de Klinefelter.[9][16]
Os sinais e sintomas particularmente indicativos de deficiência de testosterona incluem:[7]
Desenvolvimento sexual incompleto, eunucoidismo, azoospermia
Perda da libido
Redução das ereções matinais espontâneas
Disfunção erétil
Incapacidade de conceber, baixa contagem ou ausência de espermatozoides
Diminuição da massa e da força muscular
Anemia normocítica e normocrômica leve
Perda de peso, fratura por baixo impacto, baixa densidade mineral óssea/osteoporose
Fogacho, sudorese
Desconforto mamário e ginecomastia
Queda de pelos axilares e pubianos; diminuição da necessidade de se barbear
Testículos muito pequenos ou encolhidos (principalmente <5 mL cada um).
Outros sinais e sintomas mais gerais que também podem estar associados à deficiência de testosterona incluem:
Diminuição da energia, motivação ou iniciativa
Diminuição do desempenho físico ou profissional
Humor deprimido ou labilidade emocional
Comprometimento de memória e baixa concentração
Perturbação do sono
Aumento da gordura corporal, do IMC, obesidade central.
Exame
Quando se suspeita de um diagnóstico de hipogonadismo, deve ser realizado um exame minucioso e cuidadoso, sujeito às sensibilidades do paciente, centrado nas características discutidas acima.
O exame físico geral deve se concentrar na compleição do paciente. Um IMC baixo sugere a possibilidade de deficit energético relativo devido ao desequilíbrio entre exercício e ingestão alimentar; potencialmente comportamental, mas também levantando a possibilidade de doença celíaca ou outra causa de má absorção.[7] Homens altos devem ser cuidadosamente avaliados quanto à desproporção segmentar (isto é, envergadura dos braços >5 cm maior que a altura, ou altura sentada <50% da altura em pé).[7] Essas proporções surgem em virtude de um atraso na fusão das epífises dos ossos longos, causado por uma deficiência de estradiol como resultado da deficiência de testosterona.[32] A ausência de pelos faciais e uma implantação mais baixa dos cabelos também podem ser observadas em muitos homens com hipogonadismo. Alguns homens podem ter um tom de voz agudo.
A avaliação dos campos visuais e dos movimentos extraoculares pode ser importante, uma vez que um tumor hipofisário pode comprimir o quiasma óptico. Avaliar os campos visuais através do confronto com o alvo vermelho é um teste sensível para a hemianopsia bitemporal, mas o confronto através do movimento do dedo é muito menos sensível. O teste formal de perimetria em um teste oftalmológico é o padrão ouro.
Anosmia, fenda labial ou palatina, deficiência auditiva, sincinesia, aplasia renal ou sindactilia/clinodactilia podem indicar hipogonadismo hipogonadotrófico congênito.[2]
Ginecomastia pode estar presente. Trata-se de um tecido ductal firme principalmente subareolar. É observada com mais frequência no hipogonadismo primário.[33] Em pacientes obesos, é necessário diferenciá-la do tecido adiposo (frequentemente denominado lipomastia ou pseudoginecomastia).
Enrugamentos finos diagonais da pele facial ocorrem com hipogonadismo prolongado e grave.
Deve-se solicitar permissão para exame genital externo para avaliar micropênis, hipoplasia escrotal ou criptorquidia. Os testículos normais medem 12 a 25 mL no orquidômetro de Prader, mas a maioria dos médicos tende a superestimar em comparação com as dimensões obtidas com ultrassonografia. Pode-se confirmar a presença de canal deferente por palpação do cordão espermático.
Medição dos níveis de testosterona sérica
A investigação laboratorial de hipogonadismo se concentra na avaliação dos níveis de testosterona sérica e na realização da análise do líquido seminal, orientada pelos sintomas manifestos e se a fertilidade e/ou a androgenização são a meta do tratamento.
A maioria da testosterona circulante é ligada a proteínas. Cerca de 65% da testosterona está fortemente ligada à globulina ligadora de hormônios sexuais (SHBG) e não é bioativa. Um adicional de aproximadamente 33% da testosterona é fracamente ligado à albumina; essa parte pode se dissociar rapidamente da albumina, portanto, é bioativa.[4] Aproximadamente 1% a 4% não são ligados (testosterona livre) e também são bioativos.[4] A testosterona livre e a ligada à albumina são coletivamente conhecidas como testosterona biodisponível. A meia-vida da testosterona livre é de 10 minutos.
Há vários exames disponíveis para medir esses vários componentes.
Testosterona sérica total (livre e ligada): pode ser determinada por ensaio de imunoadsorção enzimática (ELISA) ou pela espectroscopia de massas. Esse teste está prontamente disponível, é confiável e comparativamente econômico. Geralmente, é considerado a investigação de primeira linha na avaliação de suspeita de hipogonadismo.
Testosterona biodisponível (isto é, testosterona livre e não ligada a SHBG): pode ser medida usando uma técnica de precipitação com sulfato de amônio a 50%. Este teste é complicado e inadequado para uso rotineiro.
Testosterona livre: pode ser medida por diálise de equilíbrio. A testosterona livre medida por ELISA não é aceitável, pois os efeitos da SHBG persistem.
Níveis de testosterona livre e biodisponível calculados: podem ser realizados usando equações validadas com base na testosterona total, na SHBG e, em algumas equações, no nível de albumina. A equação de Vermeulen para testosterona livre é a mais comumente usada.
A testosterona sérica total é o exame de primeira linha mais usado, pois está mais amplamente disponível, embora avaliar os níveis de testosterona livre ou biodisponível possa ser necessário em alguns pacientes. A medição de SHBG para permitir o cálculo da testosterona livre é útil para o diagnóstico em homens com níveis muito altos ou muito baixos de SHBG, nos quais a testosterona total necessariamente subestimará ou superestimará a androgenicidade, respectivamente.[34] Por exemplo:
Os homens idosos frequentemente apresentam aumento dos níveis de SHBG com o avançar da idade, o que causa baixa testosterona livre com testosterona total de aparência normal
Homens obesos geralmente apresentam níveis baixos de SHBG e podem ter testosterona livre normal mesmo quando o total parece baixo.
O horário da amostragem é importante, principalmente em homens mais jovens. Os níveis de testosterona seguem um ritmo circadiano, atingindo o nível máximo às 8h e reduzindo para o mínimo às 22h (esse padrão é menos definido em homens mais velhos, embora alguns mantenham um ritmo normal). Como os valores de referência se baseiam nos níveis de pico em homens jovens normais, é melhor obter as amostras entre 6h e 8h. No entanto, por razões práticas, uma amostra obtida até as 11h é aceitável. Certifique-se de que as amostras sejam coletadas em jejum para eliminar o efeito agudo da ingestão de proteínas e calorias para inibir a secreção de testosterona mediada por gonadotrofina.[2]
A menos que as gonadotrofinas estejam elevadas ou haja uma causa subjacente óbvia de hipogonadismo (por exemplo, macroadenoma hipofisário), a testosterona total deve ser medida em pelo menos duas ocasiões, com intervalo de 1 semana.[1] Normalmente, os testículos produzem de 3 a 10 mg de testosterona diariamente, resultando em níveis séricos de 10.4 a 34.7 nanomoles/L (300 a 1000 nanogramas/dL). Muitos especialistas e diretrizes consideram 10.4 nanomoles/L (300 nanogramas/dL) como o limiar para o hipogonadismo porque estudos mostraram que, abaixo desse nível, há evidências de perda óssea e aumento do acúmulo de gordura. Contudo, os intervalos normais diferem entre laboratórios, kits de ensaio e populações, e a padronização de ensaios entre laboratórios, idealmente com referência aos Centros de Controle e Prevenção de Doenças dos EUA, deve ser incentivada. Segundo um conjunto de diretrizes sobre hipogonadismo de início tardio, um nível de testosterona total <8 nanomoles/L (<230 nanogramas/dL) é consistente com hipogonadismo, enquanto um nível >12 nanomoles/L (>350 nanogramas/dL) não é.[28]
As diretrizes da Endocrine Society e outras diretrizes internacionais recomendam repetir a medição da testosterona sérica total matinal em jejum junto com SHBG e, em pacientes com resultados discrepantes de SHBG sérica, medir ou calcular o nível de testosterona livre ou biodisponível para confirmar o diagnóstico de hipogonadismo. No entanto, a variação inter-ensaio nos níveis de SHBG é muito maior do que a da testosterona e, portanto, esta limitação deve ser reconhecida.[2][28][34][35][36]
As diretrizes também observam que é importante confirmar as baixas concentrações de testosterona em homens com um nível de testosterona inicial na faixa de hipogonadismo moderado, pois 30% desses pacientes podem ter um nível de testosterona normal na repetição da medição. Além disso, 15% dos homens jovens saudáveis têm um nível de testosterona abaixo da faixa normal em um período de 24 horas. A coleta de amostras de testosterona durante períodos de doença aguda, trabalho em turnos ou privação de sono deve ser evitada, pois podem suprimir transitoriamente o eixo hipotálamo-hipófise-testículos e causar imprecisões na avaliação.
Medição das gonadotrofinas
Se os níveis de testosterona forem consistentemente baixos, os níveis de LH e do hormônio folículo-estimulante devem ser medidos para determinar se o paciente tem hipogonadismo primário ou secundário. Os níveis de gonadotrofina devem ser verificados quando os indicadores clínicos de hipogonadismo são fortes, ou muitos casos de síndrome de Klinefelter passarão despercebidos.
Níveis elevados de gonadotrofina combinados com níveis baixos de testosterona confirmam hipogonadismo primário. Nesses pacientes, a cariotipagem deve ser considerada para avaliar a síndrome de Klinefelter.[7]
Níveis baixos ou inadequadamente normais de gonadotrofina combinados com níveis baixos de testosterona sugerem hipogonadismo secundário, doença não gonadal ou condições de punção venosa não ideais (por exemplo, pós-prandial). Exames adicionais para determinar a causa são necessários para esses pacientes.
Análise de sêmen
A análise do sêmen é realizada em homens que apresentam baixos níveis de testosterona e relatam infertilidade, ou que expressam desejo de constituir família no futuro.
Duas análises de sêmen (cada uma com amostras obtidas após 2-7 dias de abstinência) são recomendadas para estabelecer um diagnóstico preciso. Se for observado um volume de sêmen de menos de 1 mL na análise, pergunte ao paciente se toda a amostra foi coletada no copo.
A concentração normal de espermatozoides no sêmen é acima de 16 milhões/mL, com mobilidade acima de 40% e morfologia normal acima de 4% pelos critérios rigorosos de Kruger. Com base em intervalos de referência da Organização Mundial da Saúde, uma contagem inferior a 16 milhões/mL é considerada oligospérmica; uma contagem inferior a 5 milhões/mL sugere oligozoospermia grave.[37] Homens com azoospermia devem ser encaminhados para avaliação urológica. Eles devem ser submetidos a cariotipagem para avaliar síndrome de Klinefelter, análise de microdeleção do cromossomo Y e mutações no receptor transmembrana da fibrose cística (CFTR), que podem causar ausência bilateral congênita dos canais deferentes.
Investigações adicionais
Recomenda-se um hemograma completo. A anemia normocítica normocrômica é uma característica típica de todas as formas de hipogonadismo masculino.[7] Em geral, uma hemoglobina ou hematócrito baixo ou normal-baixo dá suporte ao diagnóstico de hipogonadismo, enquanto níveis altos ou normais-altos não.
Teste de cariótipo para síndrome de Klinefelter
Em homens com níveis baixos de testosterona e níveis elevados de gonadotrofinas (hipogonadismo primário) e testículos muito pequenos, um cariótipo deve ser solicitado para diagnosticar a síndrome de Klinefelter.[7]
Testes para causas do hipogonadismo secundário
Se os resultados dos testes de testosterona e gonadotrofina sugerirem hipogonadismo secundário (ou seja, testosterona baixa, acompanhada de gonadotrofinas baixas ou inadequadamente normais), serão necessários testes adicionais para determinar a causa. Isto inclui prolactina sérica (para descartar hiperprolactinemia) e saturação de ferro (para rastrear síndromes de sobrecarga de ferro, como hemocromatose).[7] Deve ser realizada a RNM para descartar tumores hipofisários e/ou hipotalâmicos ou doença infiltrativa.[7] A avaliação de outros hormônios hipofisários ou hipotalâmicos pode ser necessária se sugerido pelo cenário clínico.
Densidade mineral óssea
O hipogonadismo de longa duração está associado à osteoporose que, por sua vez, pode ocasionar a ocorrência de fraturas com níveis excepcionalmente baixos de trauma. Homens que tiveram ou estão em risco de quedas e fraturas ósseas devem fazer uma avaliação da densidade mineral óssea.
O uso deste conteúdo está sujeito ao nosso aviso legal