Abordagem
A sialadenite é um termo abrangente para inflamação de uma das glândulas salivares, mais comumente parótida ou submandibular. A história, os sintomas, os sinais e as investigações necessárias dependem da natureza da apresentação, da glândula afetada e de quaisquer doenças subjacentes que possam contribuir, como uma doença autoimune ou sialolitos. A sialadenite pode estar presente com comprometimento das vias aéreas em decorrência de edema da glândula afetada, sobretudo a submandibular. As características do comprometimento das vias aéreas podem incluir estridor, uso de músculos acessórios, batimento da asa do nariz, sibilo e aumento da frequência respiratória. Isso requer reconhecimento e intervenção imediatos para proteger e assegurar as vias aéreas.
História e exame físico
Pacientes com sialadenite bacteriana aguda podem relatar uma história de intervenção cirúrgica recente ou uso de medicamentos, como anti-histamínicos, antidepressivos ou agentes anticolinérgicos. Esses medicamentos podem causar hipofunção objetiva ou a sensação subjetiva de boca seca (xerostomia), mas sem hipofunção. Pode haver uma história de depleção de volume secundária a doença sistêmica.
O exame físico pode revelar edema dolorido unilateral ou bilateral nas regiões parótida ou submandibular. Também se pode observar um deslocamento externo típico do lobo auricular adjacente à glândula parótida inflamada. Pode ocorrer secreção de pus pelos orifícios ductais das glândulas salivares maiores, seja espontaneamente ou após a manipulação da glândula afetada. Pode haver disfagia associada. O trismo mandibular é um achado raro, mas pode estar presente com edemas grandes. Pode-se observar febre na sialadenite bacteriana aguda. Picos de temperatura aumentam a suspeita de formação de abscesso. Os nervos cranianos VII (facial), IX (glossofaríngeo) e XII (hipoglosso) devem ser examinados em busca de deficits que possam ocorrer caso o edema seja significativo.
Se ocorrerem episódios recorrentes crônicos, a síndrome de Sjögren subjacente ou anormalidades ductais podem ser responsáveis.[13][20][14] O autor indica que na prática um paciente pode relatar um pródromo de parestesia na glândula precedendo dor e edema em episódios recorrentes crônicos.
A formação de sialolitos pode resultar no desenvolvimento de sialadenite obstrutiva. Os sialolitos geralmente são assintomáticos até atingirem um tamanho crítico que interfira no débito salivar. Cerca de 80% a 90% dos cálculos salivares ocorrem na glândula submandibular. A maioria dos cálculos restantes ocorre na glândula parótida. Os cálculos sublinguais são incomuns.[2] Geralmente, há uma história de edema dolorido episódico abrupto da glândula parótida ou submandibular. Os episódios normalmente ocorrem próximo do horário das refeições, duram por 2 a 3 horas e cedem gradualmente.[31] Se não forem tratados, podem ocorrer episódios mais frequentes. Alternativamente, o edema pode não ceder por completo. A associação dos sintomas com a alimentação é variável; logo, é necessário um alto índice de suspeita clínica.
A sialadenite autoimune é caracterizada por edema bilateral persistente, indolente e geralmente assintomático das glândulas parótidas, podendo representar a primeira manifestação de uma doença sistêmica mais disseminada. Os pacientes podem queixar-se de olhos secos e boca seca (sintomas típicos da síndrome de Sjögren) e podem ter uma doença concomitante do tecido conjuntivo (por exemplo, LES, artrite reumatoide ou esclerodermia). Pode também ser subjacente a episódios recorrentes de sialadenite bacteriana aguda.[14] Candidíase oral pode estar presente.
A sialadenite esclerosante crônica normalmente se apresenta em uma glândula submandibular como um edema unilateral que não pode ser clinicamente diferenciado de uma neoplasia. A dor é um achado inconsistente.[32][33]
A sialadenite necrosante subaguda é uma afecção rara que pode se apresentar com um edema unilateral ou bilateral no palato, que geralmente é dolorido.[34] Ele é descrito como sendo de início súbito e pode ser ulcerado.
Investigações
Na apresentação aguda, deve-se colher swabs de pus caso haja qualquer exsudato dos orifícios ductais salivares. Recomenda-se exames de imagem em todos os pacientes para descartar um sialolito obstrutivo ou abscessos em evolução. Radiografias dentárias simples são a investigação preferida em caso de suspeita de um sialolito. Recomenda-se a obtenção de imagens por tomografia computadorizada (TC) caso os filmes radiográficos simples sejam negativos. A sialografia pode ser usada em combinação com uma TC quando houver suspeita de sialolitíase, estenoses ductais ou perda da integridade do parênquima. Se houver suspeita de abscesso, a ultrassonografia é uma investigação inicial útil. Caso seja visualizado um sialolito, recomenda-se um encaminhamento para um especialista de cabeça e pescoço (como um cirurgião oral e maxilofacial) para manejo adicional.[22][20] Geralmente, realiza-se um hemograma completo para avaliar a contagem leucocitária, que geralmente está elevada na presença de infecção. Caso haja febre, aconselha-se realizar hemoculturas para direcionar a antibioticoterapia. Se houver episódios recorrentes, recomendam-se investigações para verificar a presença de anormalidades ductais e síndrome de Sjögren.
A síndrome de Sjögren pode ser confirmada por estudos séricos para a presença de fator antinuclear circulante (anti-SSA/Ro e anti-SSB/La), que são patognomônicos para síndrome de Sjögren. Também pode haver títulos elevados de fator antinuclear e fator reumatoide. A biópsia da glândula salivar revelará achados histopatológicos associados à sialadenite autoimune (infiltrados inflamatórios crônicos substituindo o parênquima da glândula salivar). São necessárias 5 a 8 amostras das glândulas salivares menores, colhidas em procedimento transmucosal através da mucosa labial, para o diagnóstico.[19][14] A biópsia da glândula parótida é uma alternativa raramente utilizada.[35][36]
O diagnóstico de sialadenite relacionada à IgG4 envolve uma combinação das características clínicas com níveis elevados de IgG4 sérica absoluta e uma razão aumentada de plasmócitos IgG4 para IgG. O diagnóstico definitivo baseia-se nas características histopatológicas de um infiltrado linfoplasmocítico e fibrose.[37] As características da ultrassonografia podem ter vantagens sobre a RNM ou TC.[6]
Na presença de um edema submandibular suspeito de uma neoplasia, recomenda-se uma ultrassonografia ou TC e citologia por aspiração com agulha fina. Isso pode ser suficiente para diagnosticar a sialadenite esclerosante crônica, por isso, reserve a remoção cirúrgica da glândula para os casos sintomáticos. A cintilografia com Tc-99 radiomarcado pode ser útil para diagnosticar uma glândula salivar hipofuncional acompanhando uma sialadenite esclerosante crônica antes de considerar cirurgia.[26] Em caso de suspeita de sialadenite necrosante subaguda, uma biópsia pode confirmar o diagnóstico e diferenciá-la da sialometaplasia necrosante.[Figure caption and citation for the preceding image starts]: Filme radiográfico oclusal revelando a presença de múltiplos sialolitos no ducto de Wharton esquerdoDo acervo pessoal do Dr. A. Aguirre; usado com permissão [Citation ends].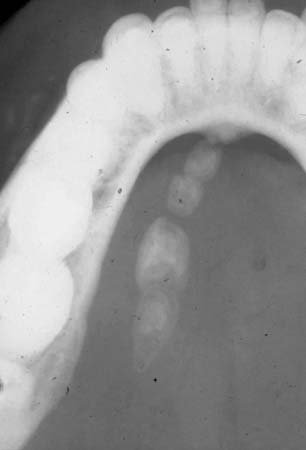
Exames por imagem
Estão disponíveis várias modalidades de exames por imagem. Elas incluem radiografias simples, ultrassonografia, sialografia por radiografia convencional, sialografia por subtração digital (ADS), sialografia por RNM e RM, sialoendoscopia e cintilografia das glândulas salivares.
Diretrizes de consenso para investigação e manejo de sialadenite obstrutiva recomendam a ultrassonografia como o método de escolha.[38] Entretanto, embora a sonografia esteja, com frequência, prontamente disponível, a maioria dos médicos solicitará uma radiografia simples primeiro. Estudos de imagem alternativos ou adicionais podem ser selecionados com base em preferência clínica, problemas específicos do paciente ou fatores de serviço local e experiência.
Radiografia convencional
Apesar da sonografia estar, com frequência, prontamente disponível, a maioria dos médicos solicitará radiografias simples, como as incidências panorâmica e oclusal, como investigações de rastreamento iniciais.
Cálculos menores e não radiopacos podem não ser visualizados.
Sonografia
Sistemas de arquitetura de glândulas e ductais podem ser avaliados, e cálculos com um diâmetro maior que 1 mm detectados, usando uma sonda linear de 7.5-13 MHz no modo B.[38]
Realce de agente de contraste ou exame de imagem por tomografia melhoram a resolução de processos infiltrantes ou malignos, e a porção profunda da glândula parótida não pode ser totalmente avaliada sem essas técnicas.
Uma ultrassonografia negativa não é capaz de excluir de forma conclusiva um pequeno cálculo e uma RNM ou TC podem ser necessárias.
sialografia por angiografia digital por subtração (ADS)
Sialografia por angiografia digital por subtração (ADS) apresenta alta sensibilidade em detectar obstrução e também pode permitir a estimativa da probabilidade de sucesso da recuperação do cálculo por endoscopia. Cálculos salivares e algumas obstruções podem remitir com a investigação, mas inflamação de sistema ductal não pode ser detectada.
Inflamação aguda é uma contraindicação relativa.
Métodos livres de radiação e menos invasivos, como sialografia por RM ou sialoendoscopia realizada com intenção intervencionista, agora são preferidos se disponíveis.
Sialografia por ressonância magnética (RM)
Sequências altamente ponderadas em T2 são usadas na sialografia por RM.[38] Métodos tridimensionais são preferidos para detecção de estenoses e constrições ductais. A utilização de agente de contraste intravenoso ou intraductal pode não ser necessária se o ducto pré-estenótico estiver dilatado com saliva.
A sialografia por RM pode ser inferior à sialografia radiográfica convencional para a visualização dos ramos menores do sistema ductal, mas fornece visualização superior das estruturas de tecidos moles periductais e é menos invasiva.
A resolução espacial da sialografia por RM é inferior à sialoendoscopia para diferenciação entre cálculos, rolhas de muco e lesões intraductais, mas novamente, é menos invasiva.
Sialoendoscopia
Uma técnica minimamente invasiva que ajuda a visualizar e tratar sialolitos, malformações anatômicas, pólipos, corpos estranhos e estenoses ductais. A sialoendoscopia é uma técnica estabelecida, mas tende a estar disponível em centros terciários
É evitada na vigência de inflamação aguda, por causa de um aumento do risco de infecção e perfuração ductal.
Cintilografia
Cintilografia com pertecnetato de Tc-99m pode ser indicada quando a remoção de uma glândula disfuncional está sendo considerada. Pode ser usada para avaliar função após o tratamento de sialadenite obstrutiva ou radioterapia.[38]
A cintilografia é importante para determinar o grau de hipofunção da glândula salivar na síndrome de Sjögren.
RNM
RNM, às vezes imagem por TC, é necessária se houver suspeita de neoplasia.[38]
A RNM é o método mais confiável para determinar alterações nos tecidos moles.
O uso deste conteúdo está sujeito ao nosso aviso legal