La anamnesis y los hallazgos específicos de la exploración suelen ser suficientes para diagnosticar liquen plano cutáneo. Una biopsia de piel puede ser útil para confirmar el diagnóstico y, a menudo, se requiere en casos de presentaciones atípicas.[46]van der Meijden WI, Boffa MJ, Ter Harmsel B, et al. 2021 European guideline for the management of vulval conditions. J Eur Acad Dermatol Venereol. 2022 Jul;36(7):952-72.
https://onlinelibrary.wiley.com/doi/10.1111/jdv.18102
http://www.ncbi.nlm.nih.gov/pubmed/35411963?tool=bestpractice.com
[47]Tziotzios C, Lee JYW, Brier T, et al. Lichen planus and lichenoid dermatoses: clinical overview and molecular basis. J Am Acad Dermatol. 2018 Nov;79(5):789-804.
http://www.ncbi.nlm.nih.gov/pubmed/30318136?tool=bestpractice.com
En todos los casos, es importante considerar la posibilidad de que la erupción haya sido inducida por fármacos.[48]Asarch A, Gottlieb AB, Lee J, et al. Lichen planus-like eruptions: an emerging side effect of tumor necrosis factor-alpha antagonists. J Am Acad Dermatol. 2009 Jul;61(1):104-11.
http://www.ncbi.nlm.nih.gov/pubmed/19539844?tool=bestpractice.com
Antecedentes
El liquen plano cutáneo generalmente se presenta con el desarrollo espontáneo de lesiones intensamente pruriginosas en las extremidades, el tronco, los tobillos y los flexores de las muñecas.[2]Boyd AS, Neldner KN. Lichen planus. J Am Acad Dermatol. 1991 Oct;25(4):593-619.
http://www.ncbi.nlm.nih.gov/pubmed/1791218?tool=bestpractice.com
Los pacientes con liquen plano genital u oral pueden quejarse de ulceración o erosiones asintomáticas o dolorosas, y quienes sufren de liquen planopilaris (liquen plano en el cuero cabelludo) pueden presentar alopecia.[5]Mehregan DA, Van Hale HM, Muller SA. Lichen planopilaris: clinical and pathologic study of forty-five patients. J Am Acad Dermatol. 1992 Dec;27(6 Pt 1):935-42.
http://www.ncbi.nlm.nih.gov/pubmed/1479098?tool=bestpractice.com
[6]Cevasco NC, Bergfeld WF, Remzi BK, et al. A case-series of 29 patients with lichen planopilaris: the Cleveland Clinic Foundation experience on evaluation, diagnosis, and treatment. J Am Acad Dermatol. 2007 Jul;57(1):47-53.
http://www.ncbi.nlm.nih.gov/pubmed/17467854?tool=bestpractice.com
Los síntomas del liquen plano vulvar suelen incluir dispareunia, ardor, dolor, picor y aumento del flujo vaginal.[28]American College of Obstetricians and Gynecologists. Practice bulletin no. 224: diagnosis and management of vulvar skin disorders. Jul 2020 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2020/07/diagnosis-and-management-of-vulvar-skin-disorders
http://www.ncbi.nlm.nih.gov/pubmed/32590722?tool=bestpractice.com
Algunos pacientes pueden presentar deformidad de las uñas, ya sea como síntoma único o en combinación con otras presentaciones.[7]Scott MJ Jr, Scott MJ Sr. Ungual lichen planus: lichen planus of the nail. Arch Dermatol. 1979 Oct;115(10):1197-9.
http://www.ncbi.nlm.nih.gov/pubmed/507861?tool=bestpractice.com
Se deben considerar la infección por hepatitis C o los factores de riesgo, como el estrés psicosocial.[42]García-Pola M, Rodríguez-Fonseca L, Suárez-Fernández C, et al. Bidirectional association between lichen planus and hepatitis C-an update systematic review and meta-analysis. J Clin Med. 2023 Sep 5;12(18):5777.
https://www.mdpi.com/2077-0383/12/18/5777
http://www.ncbi.nlm.nih.gov/pubmed/37762719?tool=bestpractice.com
[44]Manolache L, Seceleanu-Petrescu D, Benea V. Lichen planus patients and stressful events. J Eur Acad Dermatol Venereol. 2008 Apr;22(4):437-41.
http://www.ncbi.nlm.nih.gov/pubmed/18363912?tool=bestpractice.com
Considerar las correlaciones entre el inicio de la lesión y el inicio de cualquier fármaco asociado al liquen plano; los fármacos asociados con mayor frecuencia son los IECA, los diuréticos tiazídicos, los antipalúdicos, los betabloqueantes, las sales de oro, la penicilamina, los inhibidores de puntos de control inmunitario, los inhibidores de la tirosina cinasa y los antagonistas del factor de necrosis tumoral (TNF)-alfa. Otros fármacos se han asociado con erupciones liquenoides de la mucosa oral (por ejemplo, alopurinol, ketoconazol, antiinflamatorios no esteroideos [AINE], anticonvulsivos, antirretrovirales).[34]Maul JT, Guillet C, Oschmann A, et al. Cutaneous lichenoid drug eruptions: a narrative review evaluating demographics, clinical features and culprit medications. J Eur Acad Dermatol Venereol. 2023 May;37(5):965-75.
https://onlinelibrary.wiley.com/doi/10.1111/jdv.18879
http://www.ncbi.nlm.nih.gov/pubmed/36652271?tool=bestpractice.com
[45]Halevy S, Shai A. Lichenoid drug eruptions. J Am Acad Dermatol. 1993 Aug;29(2 Pt 1):249-55.
http://www.ncbi.nlm.nih.gov/pubmed/8335745?tool=bestpractice.com
También se han asociado determinadas vacunas con el liquen plano (p. ej., gripe, enfermedad por coronavirus 2019 [COVID-19], hepatitis B).[16]Akay BN, Arslan A, Cekirge S, et al. The first reported case of lichen planus following inactivated influenza vaccination. J Drugs Dermatol. 2007 May;6(5):536-8.
http://www.ncbi.nlm.nih.gov/pubmed/17679190?tool=bestpractice.com
[17]Agrawal A, Shenoi SD. Lichen planus secondary to hepatitis B vaccination. Indian J Dermatol Venereol Leprol. 2004 Jul-Aug;70(4):234-5.
http://www.ijdvl.com/article.asp?issn=0378-6323;year=2004;volume=70;issue=4;spage=234;epage=235;aulast=Agrawal
http://www.ncbi.nlm.nih.gov/pubmed/17642622?tool=bestpractice.com
[18]Narasimhan M, Ramakrishnan R, Varri DS, et al. Lichen planus triggered by COVID-19 vaccination: a case series. J Family Med Prim Care. 2024 Jan;13(1):384-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10931865
http://www.ncbi.nlm.nih.gov/pubmed/38482327?tool=bestpractice.com
Exploración física
Tejido cutáneo
Tradicionalmente, se presenta con placas y pápulas poligonales violáceas. Aunque son muy pruriginosas, rara vez se observan excoriaciones. El signo físico característico es una red en encaje blanca suprayacente (estrías de Wickham) que puede observarse a simple vista.[49]Vazquez-Lopez F, Gomez-Diez S, Sanchez J, et al. Dermoscopy of active lichen planus. Arch Dermatol. 2007 Aug;143(8):1092.
http://www.ncbi.nlm.nih.gov/pubmed/17709683?tool=bestpractice.com
Las lesiones suelen encontrarse más frecuentemente en los tobillos y los flexores de las muñecas, pero también pueden presentarse en el tronco y las extremidades.
Las ampollas que se producen en la morfología ampollar del liquen plano cutáneo generalmente implican lesiones previas y no piel de aspecto normal. Sin embargo, el liquen plano pénfigo, una afección que representa una superposición entre el liquen plano y un grupo de enfermedades ampollosas subepidérmicas, se presenta como ampollas tensas sobre piel normal o piel afectada por el liquen plano.
La morfología anular del liquen plano puede presentar similitud clínica al granuloma anular; sin embargo, los cambios epidérmicos (como la descamación o las estrías de Wickham) favorecen el diagnóstico de liquen plano.
También se ha descrito una afección híbrida entre liquen plano y lupus eritematoso. Tal enfermedad puede presentarse como lesiones de liquen plano que adoptan un patrón de fotodistribución (en sitios que, por lo general, están expuestos al sol) con o sin otros signos de lupus eritematoso.[19]Copeman PW, Schroeter AL, Kierland RR. An unusual variant of lupus erythematosus or lichen planus. Br J Dermatol. 1970 Aug;83(2):269-72.
http://www.ncbi.nlm.nih.gov/pubmed/4195341?tool=bestpractice.com
[20]Nagao K, Chen KR. A case of lupus erythematosus/lichen planus overlap syndrome. J Dermatol. 2006 Mar;33(3):187-90.
http://www.ncbi.nlm.nih.gov/pubmed/16620224?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Liquen plano cutáneoFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].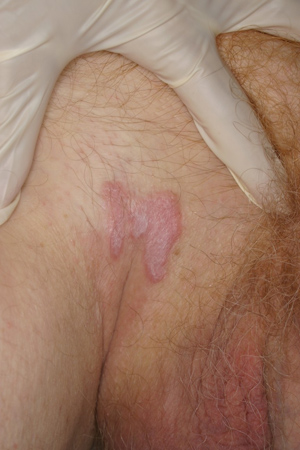
Zona oral y genital
Tradicionalmente, la enfermedad de la cavidad oral se presenta con reticulación blanca de la mucosa bucal, gingivitis descamativa dolorosa y erosiones en la lengua.[3]Dissemond J. Oral lichen planus: an overview. J Dermatolog Treat. 2004 Jun;15(3):136-40.
http://www.ncbi.nlm.nih.gov/pubmed/15204144?tool=bestpractice.com
El liquen plano de la vulva se puede clasificar en 3 tipos: erosivo, clásico o hipertrófico.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
Los rasgos característicos del liquen plano vulvar erosivo incluyen una mácula o parche rojo vidriado bien delimitado, que puede estar bordeado por un encaje blanco o un borde elevado, ubicado en los labios menores, el vestíbulo y/o la vagina.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
Los cambios en la arquitectura, como las adherencias o la fusión de la línea media de los labios menores, pueden ocurrir con el tiempo.[28]American College of Obstetricians and Gynecologists. Practice bulletin no. 224: diagnosis and management of vulvar skin disorders. Jul 2020 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2020/07/diagnosis-and-management-of-vulvar-skin-disorders
http://www.ncbi.nlm.nih.gov/pubmed/32590722?tool=bestpractice.com
[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
[51]Edwards SK, Bates CM, Lewis F, et al. 2014 UK national guideline on the management of vulval conditions. Int J STD AIDS. 2015 Aug;26(9):611-24.
http://www.ncbi.nlm.nih.gov/pubmed/25300587?tool=bestpractice.com
El liquen plano vulvar clásica puede aparecer en cualquier parte de la piel vulvar como una placa o pápula de color rosa-rojo, marrón púrpura o blanco-grisáceo con un borde irregular.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
El liquen plano hipertrófico se presenta en la piel vulvar y/o perianal como una placa rosada-roja o violácea; por lo general, son circunferenciales y ovoides con un borde redondeado.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
La afectación oral concomitante es frecuente (se da hasta en el 70%) en pacientes con liquen plano vulvovaginal erosivo.[28]American College of Obstetricians and Gynecologists. Practice bulletin no. 224: diagnosis and management of vulvar skin disorders. Jul 2020 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2020/07/diagnosis-and-management-of-vulvar-skin-disorders
http://www.ncbi.nlm.nih.gov/pubmed/32590722?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Liquen plano oralFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].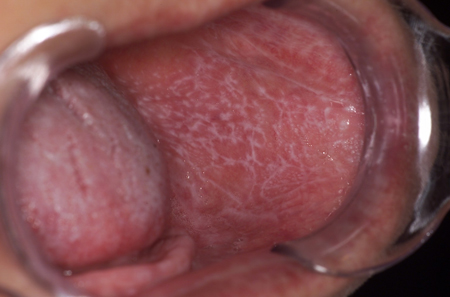 [Figure caption and citation for the preceding image starts]: Liquen plano genitalFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].
[Figure caption and citation for the preceding image starts]: Liquen plano genitalFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].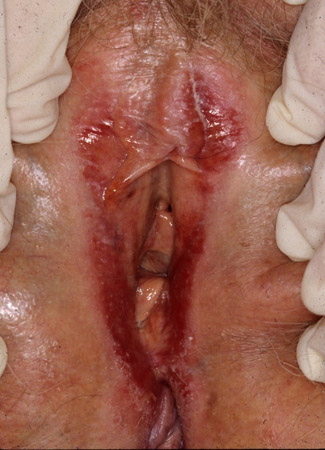
Zona ungueal
Los cambios ungueales clásicos incluyen adelgazamiento lateral de la placa ungueal, rugosidad longitudinal, pterigión dorsal y cicatrización.[Figure caption and citation for the preceding image starts]: Liquen plano unguealFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].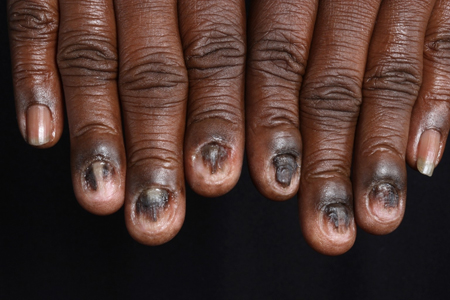 [Figure caption and citation for the preceding image starts]: Liquen plano unguealFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].
[Figure caption and citation for the preceding image starts]: Liquen plano unguealFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].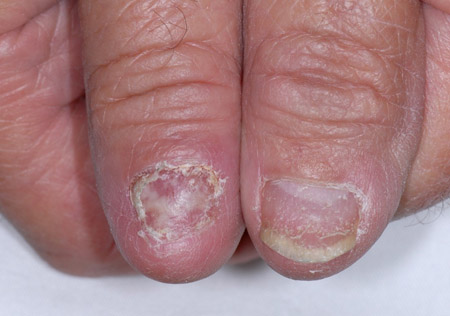
Liquen planopilaris (liquen plano en el cuero cabelludo)
En el inicio, se observan tapones queratósicos foliculares con inflamación perifolicular. Se produce alopecia cicatricial.[5]Mehregan DA, Van Hale HM, Muller SA. Lichen planopilaris: clinical and pathologic study of forty-five patients. J Am Acad Dermatol. 1992 Dec;27(6 Pt 1):935-42.
http://www.ncbi.nlm.nih.gov/pubmed/1479098?tool=bestpractice.com
[6]Cevasco NC, Bergfeld WF, Remzi BK, et al. A case-series of 29 patients with lichen planopilaris: the Cleveland Clinic Foundation experience on evaluation, diagnosis, and treatment. J Am Acad Dermatol. 2007 Jul;57(1):47-53.
http://www.ncbi.nlm.nih.gov/pubmed/17467854?tool=bestpractice.com
[7]Scott MJ Jr, Scott MJ Sr. Ungual lichen planus: lichen planus of the nail. Arch Dermatol. 1979 Oct;115(10):1197-9.
http://www.ncbi.nlm.nih.gov/pubmed/507861?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Liquen planopilarisFotografías clínicas de la Clínica Mayo (usadas con autorización). [Citation ends].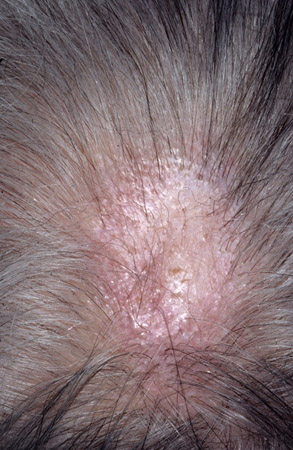
Cabe destacar que la presencia de una lesión única en cualquier sitio puede indicar queratosis liquenoide en lugar de liquen plano.
Análisis clínicos
La anamnesis y los hallazgos específicos de la exploración suelen ser suficientes para diagnosticar liquen plano cutáneo. La evidencia serológica de hepatitis C puede respaldar débilmente el diagnóstico de liquen plano, pero su ausencia no tiene valor diagnóstico.
Histología
Es posible que la confirmación diagnóstica requiera una biopsia. Las muestras de la biopsia mucocutánea revelan infiltrados liquenoides.[2]Boyd AS, Neldner KN. Lichen planus. J Am Acad Dermatol. 1991 Oct;25(4):593-619.
http://www.ncbi.nlm.nih.gov/pubmed/1791218?tool=bestpractice.com
Las estructuras eosinofílicas amorfas (que se denominan cuerpos coloidales o de Civatte) representan queratinocitos necróticos y suelen hallarse en la unión dérmica-epidérmica o debajo de esta. También puede observarse hipergranulosis e hiperqueratosis. Las siluetas de las crestas interpapilares epidérmicas pueden tener aspecto de sierra.
En los casos en que la biopsia no presenta hallazgos histológicos de liquen plano, se deben considerar diagnósticos alternativos o la repetición de la biopsia si la sospecha clínica es fuerte o si se presentan factores históricos positivos.
Inmunofluorescencia directa (IFD)
La prueba de inmunofluorescencia directa (IFD) no se lleva a cabo en la práctica rutinaria. Sin embargo, la realización de una prueba de IFD sobre piel lesionada o mucosa se debe considerar si las biopsias previas no dieron lugar a un diagnostico o si se sospechan otras afecciones inmunomediadas. La exploración mediante IFD de muestras de biopsia de piel con liquen plano revela queratinocitos necróticos (cuerpos citoides) con IgM y depósitos lineales o irregulares de fibrinógeno en las membranas basales.[52]Kulthanan K, Jiamton S, Varothai S, et al. Direct immunofluorescence study in patients with lichen planus. Int J Dermatol. 2007 Dec;46(12):1237-41.
http://www.ncbi.nlm.nih.gov/pubmed/18173515?tool=bestpractice.com
La sensibilidad de estas pruebas es del 75%, por lo que la ausencia de estos hallazgos no excluye el diagnóstico.[52]Kulthanan K, Jiamton S, Varothai S, et al. Direct immunofluorescence study in patients with lichen planus. Int J Dermatol. 2007 Dec;46(12):1237-41.
http://www.ncbi.nlm.nih.gov/pubmed/18173515?tool=bestpractice.com
La IFD no es esencial para el diagnóstico de liquen plano.

 [Figure caption and citation for the preceding image starts]: Liquen plano genitalFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].
[Figure caption and citation for the preceding image starts]: Liquen plano genitalFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].
 [Figure caption and citation for the preceding image starts]: Liquen plano unguealFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].
[Figure caption and citation for the preceding image starts]: Liquen plano unguealFotografías clínicas de la Clínica Mayo (usadas con autorización) [Citation ends].
