Si bien ningún síntoma o hallazgo por sí mismo constituye un diagnóstico, la sospecha clínica de endometriosis es, por lo general, suficiente para hacer un diagnóstico presuntivo.[4]Zondervan KT, Becker CM, Missmer SA. Endometriosis. N Engl J Med. 2020 Mar 26;382(13):1244-56.
http://www.ncbi.nlm.nih.gov/pubmed/32212520?tool=bestpractice.com
Evaluación clínica
Los antecedentes de calambres menstruales dolorosos (dismenorrea), especialmente si no se alivian con antiinflamatorios no esteroideos (AINE), sugieren razonablemente el diagnóstico.[13]Laufer MR, Goitein L, Bush M, et al. Prevalence of endometriosis in adolescent girls with chronic pelvic pain not responding to conventional therapy. J Pediatr Adolesc Gynecol. 1997 Nov;10(4):199-202.
http://www.ncbi.nlm.nih.gov/pubmed/9391902?tool=bestpractice.com
La dismenorrea primaria (calambres menstruales que ocurren en ausencia de una patología pélvica evidente) es extremadamente frecuente en mujeres más jóvenes.[1]American College of Obstetricians and Gynecologists. Dysmenorrhea and endometriosis in the adolescent. ACOG committee opinion no. 760. Obstet Gynecol. 2018 Dec;132(6):e249-58 (reaffirmed 2021).
https://www.acog.org/clinical/clinical-guidance/committee-opinion/articles/2018/12/dysmenorrhea-and-endometriosis-in-the-adolescent
http://www.ncbi.nlm.nih.gov/pubmed/30461694?tool=bestpractice.com
El dolor caracterizado por un empeoramiento progresivo y continuo, no obstante, es más característico de las mujeres con endometriosis.
Las mujeres pueden presentar un espectro de síntomas, como dolencias genitourinarias (p. ej., disuria, dolor en la fosa lumbar, hematuria) y dolencias gastrointestinales (p. ej., disquecia y hematoquecia).[17]European Society of Human Reproduction and Embryology Endometriosis Guideline Development Group. Guideline on the management of women with endometriosis. Feb 2022 [internet publication].
https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline.aspx
[30]Society of Obstetricians and Gynaecologists of Canada. Clinical practice guideline - endometriosis: diagnosis and management. July 2010 [internet publication].
https://www.jogc.com/article/S1701-2163(16)34589-3/abstract
Generalmente, las mujeres también pueden describir dispareunia profunda o dolor en la penetración profunda durante el coito.[5]Fuldeore MJ, Soliman AM. Prevalence and symptomatic burden of diagnosed endometriosis in the United States: national estimates from a cross-sectional survey of 59,411 women. Gynecol Obstet Invest. 2017;82(5):453-61.
http://www.ncbi.nlm.nih.gov/pubmed/27820938?tool=bestpractice.com
El diagnóstico también debe considerarse en mujeres con subfertilidad inexplicable.[32]Tanahatoe SJ, Hompes PG, Lambalk CB. Investigation of the infertile couple: should diagnostic laparoscopy be performed in the infertility work up programme in patients undergoing intrauterine insemination? Hum Reprod. 2003 Jan;18(1):8-11.
http://humrep.oxfordjournals.org/cgi/content/full/18/1/8
http://www.ncbi.nlm.nih.gov/pubmed/12525433?tool=bestpractice.com
La endometriosis está presente hasta en el 40% de las mujeres que presentan una subfertilidad inexplicable.[32]Tanahatoe SJ, Hompes PG, Lambalk CB. Investigation of the infertile couple: should diagnostic laparoscopy be performed in the infertility work up programme in patients undergoing intrauterine insemination? Hum Reprod. 2003 Jan;18(1):8-11.
http://humrep.oxfordjournals.org/cgi/content/full/18/1/8
http://www.ncbi.nlm.nih.gov/pubmed/12525433?tool=bestpractice.com
Por otro lado, estas mujeres pueden ser asintomáticas.
Diversas mediciones demográficas y antropométricas, como la etnia blanca, el bajo índice de masa corporal (IMC) y los comportamientos sociales (primer encuentro sexual tardío, tabaquismo), se han relacionado débilmente con la endometriosis.[11]Missmer SA, Hankinson SE, Spiegelman D, et al. Reproductive history and endometriosis among premenopausal women. Obstet Gynecol. 2004 Nov;104(5 Pt 1):965-74.
http://www.ncbi.nlm.nih.gov/pubmed/15516386?tool=bestpractice.com
[18]Bougie O, Yap MI, Sikora L, et al. Influence of race/ethnicity on prevalence and presentation of endometriosis: a systematic review and meta-analysis. BJOG. 2019 Aug;126(9):1104-15.
http://www.ncbi.nlm.nih.gov/pubmed/30908874?tool=bestpractice.com
La depresión y la ansiedad parecen estar asociadas a la endometriosis, especialmente si hay dolor crónico.[33]Lorencatto C, Petta CA, Navarro MJ, et al. Depression in women with endometriosis with and without chronic pelvic pain. Acta Obstet Gynecol Scand. 2006;85(1):88-92.
http://www.ncbi.nlm.nih.gov/pubmed/16521687?tool=bestpractice.com
[34]van Barneveld E, Manders J, van Osch FHM, et al. Depression, anxiety, and correlating factors in endometriosis: a systematic review and meta-analysis. J Womens Health (Larchmt). 2022 Feb;31(2):219-30.
http://www.ncbi.nlm.nih.gov/pubmed/34077695?tool=bestpractice.com
Por lo tanto, las mujeres que presentan endometriosis deben ser evaluadas para detectar trastornos comórbidos del estado de ánimo o de ansiedad. Se requiere un enfoque multisistémico que considere las perspectivas físicas y psicológicas. Véase los apartados Depresión en adultos y Trastorno de ansiedad generalizada.
Pregunte sobre posibles antecedentes familiares de endometriosis, y también si la mujer falta al trabajo o a la escuela debido a dolores debilitantes. Tener un pariente de primer grado con antecedentes de endometriosis aumenta la probabilidad de endometriosis.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
El absentismo laboral o escolar, junto con antecedentes familiares positivos de endometriosis, está fuertemente correlacionado con el diagnóstico de endometriosis.[36]Verket NJ, Falk RS, Qvigstad E, et al. Development of a prediction model to aid primary care physicians in early identification of women at high risk of developing endometriosis: cross-sectional study. BMJ Open. 2019 Dec 4;9(12):e030346.
https://bmjopen.bmj.com/content/9/12/e030346.long
http://www.ncbi.nlm.nih.gov/pubmed/31806607?tool=bestpractice.com
Un examen delicado y minucioso puede ayudar a distinguir la endometriosis de otros problemas relacionados con el dolor pélvico. El tacto vaginal, seguido de un examen bimanual y rectovaginal, pueden revelar la presencia de una masa pélvica (endometrioma ovárico), útero fijo o retrovertido, o nodularidad y sensibilidad a la palpación del ligamento uterosacro.[17]European Society of Human Reproduction and Embryology Endometriosis Guideline Development Group. Guideline on the management of women with endometriosis. Feb 2022 [internet publication].
https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline.aspx
También se recomienda la inspección y palpación del abdomen.[17]European Society of Human Reproduction and Embryology Endometriosis Guideline Development Group. Guideline on the management of women with endometriosis. Feb 2022 [internet publication].
https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline.aspx
[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
La exploración física puede ser normal en las mujeres con endometriosis.[17]European Society of Human Reproduction and Embryology Endometriosis Guideline Development Group. Guideline on the management of women with endometriosis. Feb 2022 [internet publication].
https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline.aspx
[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
La exploración física debe decidirse caso por caso, y con el consentimiento informado del paciente. El National Institute for Health and Care Excellence (NICE) del Reino Unido recomienda que se siga ofreciendo una exploración abdominal (para descartar masas abdominales) si se rechaza o no es adecuado un examen pélvico.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Estudios complementarios
La ecografía transvaginal es la modalidad de estudios por imágenes de elección para evaluar la presencia de endometriosis.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
[37]The American College of Obsteticians and Gynecologists. Practice bulletin no. 114: management of endometriosis. Obstet Gynecol. 2010 Jul;116(1):223-36.
http://www.ncbi.nlm.nih.gov/pubmed/20567196?tool=bestpractice.com
Es posible que la ecografía transvaginal no detecte la enfermedad en fase inicial. La sensibilidad y la especificidad para la detección de endometriomas es del 93% y 96% respectivamente.[38]Nisenblat V, Bossuyt PM, Farquhar C, et al. Imaging modalities for the non-invasive diagnosis of endometriosis. Cochrane Database Syst Rev. 2016 Feb 26;(2):CD009591.
http://cochranelibrary-wiley.com/doi/10.1002/14651858.CD009591.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/26919512?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Ultrasonido de endometrioma ováricoDe la colección del Dr. Jonathon Solnik; utilizada con autorización [Citation ends].
La ecografía transvaginal presenta una alta especificidad, pero una sensibilidad limitada, para el diagnóstico de la endometriosis vaginal, de la vejiga, del parametrio, del tabique rectovaginal y del ligamento uterosacro.[39]Guerriero S, Ajossa S, Minguez JA, et al. Accuracy of transvaginal ultrasound for diagnosis of deep endometriosis in uterosacral ligaments, rectovaginal septum, vagina and bladder: systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2015 Nov;46(5):534-45.
https://obgyn.onlinelibrary.wiley.com/doi/epdf/10.1002/uog.15667
http://www.ncbi.nlm.nih.gov/pubmed/26250349?tool=bestpractice.com
[40]Gerges B, Li W, Leonardi M, et al. Meta-analysis and systematic review to determine the optimal imaging modality for the detection of bladder deep endometriosis. Eur J Obstet Gynecol Reprod Biol. 2021 Jun;261:124-33.
https://www.doi.org/10.1016/j.ejogrb.2021.04.030
http://www.ncbi.nlm.nih.gov/pubmed/33932683?tool=bestpractice.com
[41]Guerriero S, Martinez L, Gomez I, et al. Diagnostic accuracy of transvaginal sonography for detecting parametrial involvement in women with deep endometriosis: systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2021 Nov;58(5):669-76.
https://www.doi.org/10.1002/uog.23754
http://www.ncbi.nlm.nih.gov/pubmed/34358386?tool=bestpractice.com
[42]Zhou Y, Su Y, Liu H, et al. Accuracy of transvaginal ultrasound for diagnosis of deep infiltrating endometriosis in the uterosacral ligaments: Systematic review and meta-analysis. J Gynecol Obstet Hum Reprod. 2021 Mar;50(3):101953.
https://www.doi.org/10.1016/j.jogoh.2020.101953
http://www.ncbi.nlm.nih.gov/pubmed/33148442?tool=bestpractice.com
Para el diagnóstico de la endometriosis profunda rectosigmoide, la especificidad es del 97% y la sensibilidad del 89%.[43]Gerges B, Li W, Leonardi M, et al. Optimal imaging modality for detection of rectosigmoid deep endometriosis: systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2021 Aug;58(2):190-200.
https://www.doi.org/10.1002/uog.23148
http://www.ncbi.nlm.nih.gov/pubmed/33038269?tool=bestpractice.com
La ecografía endoscópica rectal puede considerarse en mujeres con sospecha de endometriosis pélvica profunda o afectación del colon/recto, ya que puede ayudar a planificar la resección quirúrgica.[38]Nisenblat V, Bossuyt PM, Farquhar C, et al. Imaging modalities for the non-invasive diagnosis of endometriosis. Cochrane Database Syst Rev. 2016 Feb 26;(2):CD009591.
http://cochranelibrary-wiley.com/doi/10.1002/14651858.CD009591.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/26919512?tool=bestpractice.com
La "señal de deslizamiento" puede utilizarse para evaluar la obliteración del fondo de saco de Douglas posterior. Cuando el colon rectosigmoideo no se desliza suavemente sobre el útero o cuello uterino posterior, se documenta una señal de deslizamiento negativa. Una señal de deslizamiento negativa es sensible y específica para una endometriosis profunda y una obliteración del fondo de saco de Douglas posterior.[44]Reid S, Espada M, Lu C, et al. To determine the optimal ultrasonographic screening method for rectal/rectosigmoid deep endometriosis: ultrasound "sliding sign," transvaginal ultrasound direct visualization or both? Acta Obstet Gynecol Scand. 2018 Nov;97(11):1287-92.
https://obgyn.onlinelibrary.wiley.com/doi/10.1111/aogs.13425
http://www.ncbi.nlm.nih.gov/pubmed/30007066?tool=bestpractice.com
En el Reino Unido, el NICE recomienda que se lleven a cabo pruebas diagnósticas adicionales y derivaciones (si es necesario) al mismo tiempo, y junto con el inicio del tratamiento farmacológico inicial.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Esto es para reducir los retrasos en el diagnóstico.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Recomiendan que a todas las pacientes con sospecha de endometriosis se les ofrezca una ecografía transvaginal (organizada por el consultorio de cabecera de la paciente), aunque la exploración física sea normal.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Si una ecografía transvaginal no es adecuada o la paciente la rechaza, el NICE recomienda que se considere una ecografía transabdominal de la pelvis.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Señalaron que, aunque había mucha menos evidencia sobre el abordaje transabdominal frente al transvaginal, todavía era necesario proporcionar una opción alternativa para cuando esta última se rechaza o no es adecuada.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
La ecografía transvaginal se utiliza para:[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Identificar los endometriomas ováricos y la endometriosis profunda (incluida la que afecta el intestino, la vejiga o el uréter)
Identificar o descartar patologías alternativas
Orientar el manejo y permitir la derivación a un servicio adecuado. Tenga en cuenta que una ecografía normal no descarta la endometriosis y que la derivación puede ser adecuada.
Se puede considerar la posibilidad de realizar una resonancia magnética (IRM) en pacientes seleccionados.[17]European Society of Human Reproduction and Embryology Endometriosis Guideline Development Group. Guideline on the management of women with endometriosis. Feb 2022 [internet publication].
https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline.aspx
[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
La IRM puede detectar implantes extrapélvicos y rectovaginales. La IRM (o ecografía transvaginal especializada) se puede utilizar para diagnosticar y evaluar el alcance de la endometriosis profunda.[17]European Society of Human Reproduction and Embryology Endometriosis Guideline Development Group. Guideline on the management of women with endometriosis. Feb 2022 [internet publication].
https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline.aspx
[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
El NICE aconseja que estas exploraciones deben ser planificadas e interpretadas por un profesional con experiencia especializada en estudios por imágenes ginecológicas.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
[Figure caption and citation for the preceding image starts]: Resonancia magnética (IRM) - nódulos fibróticos que afectan los ligamentos uterosacros y la pared rectalBazot M, et al. Radiology. Agosto 2004;232(2):379-89; usado con autorización [Citation ends].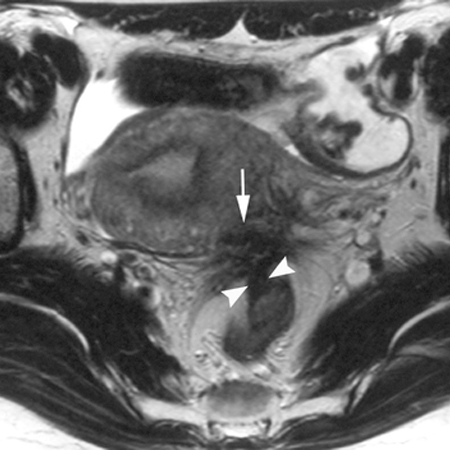
La IRM, la ecografía 3D o la histerosalpingografía son ideales para realizar estudios por imágenes en mujeres con anomalías mullerianas (p. ej., tabique vaginal transversal) o para identificar cicatrización o bloqueo tubárico que causan obstrucción en el tracto de salida (p. ej., en mujeres con subfertilidad).
La IRM o la ecografía pélvica especializada también se pueden utilizar antes de la laparoscopia quirúrgica en pacientes con sospecha de endometriosis profunda.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Los estudios por imágenes normales (por ejemplo, ecografía, IRM) no descartan la endometriosis.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Los marcadores serológicos, como CA-125, carecen de especificidad y no han mostrado ser herramientas diagnósticas útiles, mientras que todavía continúan los estudios para otros biomarcadores.[45]Nisenblat V, Bossuyt PM, Shaikh R, et al. Blood biomarkers for the non-invasive diagnosis of endometriosis. Cochrane Database Syst Rev. 2016 May 1;(5):CD012179.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD012179/full
http://www.ncbi.nlm.nih.gov/pubmed/27132058?tool=bestpractice.com
[46]Gupta D, Hull ML, Fraser I, et al. Endometrial biomarkers for the non-invasive diagnosis of endometriosis. Cochrane Database Syst Rev. 2016 Apr 20;(4):CD012165.
http://cochranelibrary-wiley.com/doi/10.1002/14651858.CD012165/full
http://www.ncbi.nlm.nih.gov/pubmed/27094925?tool=bestpractice.com
El NICE recomienda derivar a las pacientes a ginecología para pruebas diagnósticas adicionales y tratamiento si presentan alguno de los siguientes síntomas:[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
síntomas de la endometriosis que tienen un impacto perjudicial en su funcionamiento diario o que son persistentes o recurrentes
signos pélvicos de endometriosis (sin sospecha de endometriosis profunda)
endometrioma presunto o confirmado, endometriosis profunda o endometriosis fuera de la cavidad pélvica. Estas pacientes deben ser derivadas a un servicio especializado en endometriosis.
El NICE recomienda derivar a las pacientes menores de 18 años con sospecha o confirmación de endometriosis a un servicio de ginecología pediátrica y adolescente o a un servicio especializado en endometriosis.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Hallazgos quirúrgicos
La inspección quirúrgica con confirmación histopatológica sigue siendo la prueba definitiva para el diagnóstico, aunque un resultado histológico negativo no descarta la endometriosis, y hasta el 50% de las biopsias peritoneales obtenidas durante la laparoscopia por dolor pélvico no muestran evidencia de enfermedad.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
[47]Marchino GL, Gennarelli G, Enria R, et al. Diagnosis of pelvic endometriosis with use of macroscopic versus histologic findings. Fertil Steril. 2005 Jul;84(1):12-5.
http://www.ncbi.nlm.nih.gov/pubmed/16009147?tool=bestpractice.com
El uso de estudios por imágenes preoperatorios se asocia con una disminución de la morbilidad y la mortalidad y puede ayudar a la toma de decisiones del paciente, la planificación quirúrgica y el tratamiento.[48]American College of Radiology. ACR appropriateness criteria: endometriosis. 2024 [internet publication].
https://acsearch.acr.org/docs/3195150/Narrative
Es posible que la gravedad de los síntomas no se correlacione con la extensión de la enfermedad observada en una inspección quirúrgica minuciosa. No todas las mujeres requieren una prueba diagnóstica quirúrgica. No obstante, algunos médicos creen que si los tratamientos médicos iniciales (anticonceptivos orales, antiinflamatorios no esteroideos [AINE]) fracasan, o bien si los signos y síntomas son altamente sospechosos de endometriosis en la evaluación inicial, proceder a la cirugía es una medida inicial adecuada. Se puede considerar la laparoscopia diagnóstica para la sospecha de endometriosis incluso si otras pruebas diagnósticas (por ejemplo, estudios por imágenes) han sido normales.[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
La evaluación por laparoscopia es el enfoque preferido debido a que requiere un tiempo de recuperación más breve, en comparación con la laparotomía exploratoria. El tratamiento quirúrgico se puede realizar simultáneamente (con el consentimiento previo de la paciente).[35]National Institute for Health and Care Excellence (UK). Endometriosis: diagnosis and management. Nov 2024 [internet publication].
https://www.nice.org.uk/guidance/ng73
Los hallazgos operatorios varían ampliamente, y las mujeres deben estadificarse de acuerdo con la extensión y el tipo de lesiones, el tamaño y la profundidad de los implantes peritoneales/ováricos, y la presencia y la extensión de las adherencias pélvicas, así como el grado de las obliteraciones del fondo del saco.[49]Schenken RS, Guzick DS. Revised endometriosis classification: 1996. Fertil Steril. 1997 May;67(5):815-6.
http://www.ncbi.nlm.nih.gov/pubmed/9130883?tool=bestpractice.com
La etapa inicial (mínima a leve) se caracteriza por implantes peritoneales superficiales que se parecen a la vesícula (de color transparente o rojo). Estos pueden ser aislados o dispersos y son más frecuentes en adolescentes.
Una enfermedad moderada, por lo general, se caracteriza por lesiones múltiples superficiales o profundas, con un grado variable de adherencias.
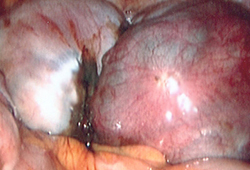
La enfermedad avanzada se caracteriza por implantes múltiples (profundos y fibróticos), extensión parametrial o retroperitoneal, endometrioma ovárico, un cul-de-sac obliterado y adherencias pélvicas.[Figure caption and citation for the preceding image starts]: Imagen laparoscópica de endometrioma de ovarioDe la colección del Dr. Jonathon Solnik; utilizada con autorización [Citation ends].