El dolor de espalda discogénico es un problema multifactorial extremadamente complejo que presenta un desafío para los médicos en lo que respecta a su diagnóstico y tratamiento. Al principio del proceso se debe formular un claro entendimiento de la patología, las expectativas del paciente y los objetivos del tratamiento.
Los pacientes que se encuentran en las primeras etapas de la discopatía degenerativa (es decir, con cambios degenerativos tempranos o sin cambios) generalmente responden bien al tratamiento conservador (analgesia, fisioterapia, opciones de punción terapéutica) con un enfoque interdisciplinario. La mayoría de los pacientes con exacerbaciones agudas de dolor de espalda discogénico mejora en 4 semanas.[96]Vroomen PC, de Krom MC, Knottnerus JA. Predicting the outcome of sciatica at short-term follow-up. Br J Gen Pract. 2002 Feb;52(475):119-23.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1314232/pdf/11887877.pdf
http://www.ncbi.nlm.nih.gov/pubmed/11887877?tool=bestpractice.com
Aproximadamente el 90% de los pacientes resuelven los síntomas dentro de un período de 3 meses a partir del inicio, con o sin tratamiento.[4]Andersson GB. Epidemiological features of chronic low back pain. Lancet. 1999 Aug 14;354(9178):581-5.
http://www.ncbi.nlm.nih.gov/pubmed/10470716?tool=bestpractice.com
Solo una proporción pequeña (5%) de las personas con un episodio agudo de dolor lumbar (lumbalgia) desarrollan dolor crónico de la zona lumbar y discapacidad relacionada.[97]Koes BW, van Tulder MW, Thomas S. Diagnosis and treatment of low back pain. BMJ. 2006 Jun 17;332(7555):1430-4.
http://www.bmj.com/content/332/7555/1430?view=long&pmid=16777886
http://www.ncbi.nlm.nih.gov/pubmed/16777886?tool=bestpractice.com
Se recomienda derivar al paciente a un cirujano cuando las modalidades no quirúrgicas han demostrado ser ineficaces. El éxito del manejo quirúrgico depende en gran medida de la identificación de la patología quirúrgica y de los generadores de dolor específicos que pueden responder al tratamiento quirúrgico.
En caso de una exacerbación aguda del dolor de espalda crónico preexistente, el médico debe buscar la causa de los síntomas agudos. Es esencial descartar otras causas de los síntomas agudos, como la discitis.
Emergencia neurológica
Un diagnóstico supuesto de síndrome de la cola de caballo (CES) requiere derivación urgente al hospital. El CES consiste en anestesia (perineal) en silla de montar, disfunción de los esfínteres, retención en la vejiga y debilidad en las piernas. Se requiere una descompresión de emergencia del conducto vertebral en las 48 horas del inicio de los síntomas.
Un déficit de raíz nerviosa doloroso (déficit motor con dolor en el mismo dermatoma) en presencia de una compresión de disco identificable se resuelve con cirugía. Se debe diferenciar de un déficit nervioso indoloro (p. ej., una caída del pie indolora) y de una lesión de los nervios periféricos.
Tratamientos farmacológicos
Se puede considerar la analgesia tópica u oral para el manejo farmacológico del dolor lumbar.
Alivio del dolor por vía tópica
Los síntomas agudos pueden tratarse con analgesia tópica.[98]Jorge LL, Feres CC, Teles VE. Topical preparations for pain relief: efficacy and patient adherence. J Pain Res. 2010;4:11-24.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3048583
http://www.ncbi.nlm.nih.gov/pubmed/21386951?tool=bestpractice.com
La capsaicina agota los recursos locales de la sustancia P, que participa en la mediación de estímulos nocivos.[99]Anand P, Bley K. Topical capsaicin for pain management: therapeutic potential and mechanisms of action of the new high-concentration capsaicin 8% patch. Br J Anaesth. 2011;107:490-502.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3169333
http://www.ncbi.nlm.nih.gov/pubmed/21852280?tool=bestpractice.com
Los fármacos antiinflamatorios no esteroideos (AINE) por vía tópica son útiles para el dolor que podría estar mediado por causas musculares.
[  ]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostrarme la respuesta La absorción local limitada ayuda a tratar los síntomas que surgen de estructuras periarticulares, y la absorción sistémica proporciona el agente terapéutico a las estructuras intracapsulares.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
La concentración plasmática de AINE tras la administración tópica suele ser <5% de la que se produce tras la administración oral de AINE y, por tanto, es menos eficaz. Sin embargo, el uso de AINE tópicos puede limitar los eventos adversos sistémicos.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostrarme la respuesta La absorción local limitada ayuda a tratar los síntomas que surgen de estructuras periarticulares, y la absorción sistémica proporciona el agente terapéutico a las estructuras intracapsulares.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
La concentración plasmática de AINE tras la administración tópica suele ser <5% de la que se produce tras la administración oral de AINE y, por tanto, es menos eficaz. Sin embargo, el uso de AINE tópicos puede limitar los eventos adversos sistémicos.[100]Derry S, Moore RA, Gaskell H, et al. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database Syst Rev. 2015;(6):CD007402.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007402.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/26068955?tool=bestpractice.com
Alivio del dolor por vía oral
El paracetamol se usa como la primera opción en caso de dolor leve o moderado, ya que puede ofrecer un perfil de seguridad más favorable que los AINE.[101]Chou R, Huffman LH. Medications for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):505-14.
http://www.annals.org/content/147/7/505.full
http://www.ncbi.nlm.nih.gov/pubmed/17909211?tool=bestpractice.com
Sin embargo, las guías de práctica clínica del Reino Unido no recomiendan el paracetamol solo como fármaco de primera línea para el manejo del dolor en la zona lumbar.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Los AINE orales se usan con frecuencia y son eficaces para el alivio sintomático en los pacientes con lumbalgia aguda.[102]van der Gaag WH, Roelofs PD, Enthoven WT, et al. Non-steroidal anti-inflammatory drugs for acute low back pain. Cochrane Database Syst Rev. 2020 Apr 16;4:CD013581.
https://www.doi.org/10.1002/14651858.CD013581
http://www.ncbi.nlm.nih.gov/pubmed/32297973?tool=bestpractice.com
[  ]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostrarme la respuesta Ningún AINE ha demostrado ser más eficaz que otro.[103]Roelofs PD, Deyo RA, Koes BW, et al. Non-steroidal anti-inflammatory drugs for low back pain. Cochrane Database Syst Rev. 2008 Jan 23;(1):CD000396.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000396.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/18253976?tool=bestpractice.com
Los AINE solo se deben usar durante un período limitado (no más de 3 meses). Se debe considerar la protección gástrica, el uso de inhibidores de la bomba de protones en pacientes que reciben tratamiento prolongado con AINE, en especial si tienen mayor riesgo de sufrir hemorragia digestiva (p. ej., las personas de edad avanzada).[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
]
What are the effects of topical NSAIDS in adults with acute musculoskeletal pain?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1129/fullMostrarme la respuesta Ningún AINE ha demostrado ser más eficaz que otro.[103]Roelofs PD, Deyo RA, Koes BW, et al. Non-steroidal anti-inflammatory drugs for low back pain. Cochrane Database Syst Rev. 2008 Jan 23;(1):CD000396.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000396.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/18253976?tool=bestpractice.com
Los AINE solo se deben usar durante un período limitado (no más de 3 meses). Se debe considerar la protección gástrica, el uso de inhibidores de la bomba de protones en pacientes que reciben tratamiento prolongado con AINE, en especial si tienen mayor riesgo de sufrir hemorragia digestiva (p. ej., las personas de edad avanzada).[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Los analgésicos opioides pueden utilizarse con criterio en pacientes con dolor agudo grave e incapacitante que no se controla (o es poco probable que se controle) con paracetamol y/o AINE.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
También puede considerarse el uso de un opioide débil (con o sin paracetamol) para el dolor lumbar agudo si los AINE están contraindicados o no se toleran.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Los opiáceos no se deben usar para tratar el dolor lumbar crónico.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
[104]Krebs EE, Gravely A, Nugent S, et al. Effect of opioid vs nonopioid medications on pain-related function in patients with chronic back pain or hip or knee osteoarthritis pain: the SPACE randomized clinical trial. JAMA. 2018 Mar 6;319(9):872-82.
https://jamanetwork.com/journals/jama/fullarticle/2673971
http://www.ncbi.nlm.nih.gov/pubmed/29509867?tool=bestpractice.com
Relajantes musculares
Los relajantes musculares, como el diazepam, son una opción para el alivio a corto plazo de la lumbalgia aguda; sin embargo, se deben usar con precaución debido al riesgo de efectos adversos (principalmente, sedación) y dependencia.[105]van Tulder MW, Touray T, Fulan AD, et al. Muscle relaxants for nonspecific low back pain. Cochrane Database Syst Rev. 2003;(2):CD004252.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004252/full
http://www.ncbi.nlm.nih.gov/pubmed/12804507?tool=bestpractice.com
Antidepresivos.
Los antidepresivos se usan con mayor frecuencia para la lumbalgia crónica. Se han realizado estudios que demostraron que los antidepresivos tricíclicos redujeron los síntomas a diferencia de los inhibidores selectivos de la recaptación de serotonina (ISRS), que no lo hicieron.[106]Staiger TO, Gaster B, Sullivan MD, et al. Systematic review of antidepressants in the treatment of chronic low back pain. Spine (Phila Pa 1976). 2003 Nov 15;28(22):2540-5.
http://www.ncbi.nlm.nih.gov/pubmed/14624092?tool=bestpractice.com
La amitriptilina es útil para mejorar la calidad del sueño y tratar el elemento neuropático del dolor. Debido a la falta de evidencia, las guías estadounidenses no recomiendan el uso de la amitriptilina para el tratamiento de la hernia discal lumbar con radiculopatía.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
Los ISRS, los inhibidores de la recaptación de serotonina-noradrenalina o los antidepresivos tricíclicos no se recomiendan para el tratamiento del dolor lumbar en el Reino Unido.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Gabapentina o pregabalina
Algunas evidencias sugieren que la gabapentina y la pregabalina pueden aliviar el dolor y mejorar la calidad de vida de los pacientes con dolor radicular crónico, aunque este es un aspecto controvertido.[107]Yildirim K, Deniz O, Gureser G, et al. Gabapentin monotherapy in patients with chronic radiculopathy: the efficacy and impact on life quality. J Back Musculoskelet Rehabil. 2009;22(1):17-20.
http://www.ncbi.nlm.nih.gov/pubmed/20023359?tool=bestpractice.com
[108]Gilron I. Gabapentin and pregabalin for chronic neuropathic and early postsurgical pain: current evidence and future directions. Curr Opin Anaesthesiol. 2007 Oct;20(5):456-72.
http://www.ncbi.nlm.nih.gov/pubmed/17873599?tool=bestpractice.com
[109]Enke O, New HA, New CH, et al. Anticonvulsants in the treatment of low back pain and lumbar radicular pain: a systematic review and meta-analysis. CMAJ. 2018 Jul 3;190(26):E786-93.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6028270
http://www.ncbi.nlm.nih.gov/pubmed/29970367?tool=bestpractice.com
La pregabalina parece mostrar una mejor adherencia y mejor biodisponibilidad que la gabapentina.
Los gabapentinoides o los anticonvulsivos no se recomiendan para el manejo del dolor en la zona lumbar en el Reino Unido.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
Las guías de EE.UU. no hacen ninguna recomendación a favor o en contra del uso de gabapentina para el tratamiento de la hernia discal lumbar con radiculopatía debido a la falta de evidencia.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
Fisioterapia
Se recomienda permanecer en actividad para el tratamiento de la lumbalgia aguda en lugar de hacer reposo en cama.[110]Hagen KB, Jamtvedt G, Hilde G, et al. The updated Cochrane review of bed rest for low back pain and sciatica. Spine (Phila Pa 1976). 2005 Mar 1;30(5):542-6.
http://www.ncbi.nlm.nih.gov/pubmed/15738787?tool=bestpractice.com
[111]Hayden JA, van Tulder MW, Malmivaara A, et al. Exercise therapy for the treatment of non-specific low back pain. Cochrane Database Syst Rev. 2005 Jul 20;(3):CD000335.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD000335.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/16034851?tool=bestpractice.com
La educación de los pacientes, como la aplicada en las escuelas de espalda sobre las posiciones de comodidad, el ejercicio y las técnicas correctas de levantamiento, han mejorado los resultados en pacientes a corto y mediano plazo.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
[112]Heymans MW, van Tulder MW, Esmail R, et al. Back schools for nonspecific low back pain: a systematic review within the framework of the Cochrane Collaboration Back Review Group. Spine (Phila Pa 1976). 2005 Oct 1;30(19):2153-63.
http://www.ncbi.nlm.nih.gov/pubmed/16205340?tool=bestpractice.com
[113]Heymans MW, de Vet HC, Bongers PM, et al. The effectiveness of high-intensity versus low-intensity back schools in an occupational setting: a pragmatic randomized controlled trial. Spine (Phila Pa 1976). 2006 May 1;31(10):1075-82.
http://www.ncbi.nlm.nih.gov/pubmed/16648740?tool=bestpractice.com
Es probable que los síntomas axiales sean musculares y por eso se alivien con la fisioterapia. La terapia con ejercicios de fortalecimiento (para la pared abdominal y la musculatura lumbar) ha demostrado tener efectos positivos en los pacientes con dolor axial.[114]Dickerman RD, Zigler JE. Disocgenic back pain. In: Spivak JM, Connolly PJ, eds. Orthopaedic Knowledge Update: Spine. 3rd ed. Rosemont, IL: American Academy of Orthopaedic Surgeons; 2006:319-30. Sin embargo, la duración de los ejercicios es materia de debate; el uso de programas de ejercicios ha demostrado ser el más eficaz en las enfermedades subagudas (después de 2-6 semanas) y crónicas. Se han usado numerosos regímenes de ejercicios. El método McKenzie es un sistema dirigido por un terapeuta para evaluar y categorizar a los pacientes y luego indicarles ejercicios específicos.[115]Clare HA, Adams R, Maher CG. A systematic review of efficacy of McKenzie therapy for spinal pain. Aust J Physiother. 2004;50(4):209-16.
https://ac.els-cdn.com/S0004951414601100/1-s2.0-S0004951414601100-main.pdf?_tid=99aa8043-54c9-4d08-853f-eb39601c6c2d&acdnat=1544532510_9ea0b54ccfd9b965f168a8a6fc2d1314
http://www.ncbi.nlm.nih.gov/pubmed/15574109?tool=bestpractice.com
El método McKenzie produjo mejores resultados a corto plazo que las guías de práctica clínica genéricas inespecíficas y estos resultados fueron equivalentes a los resultados de los protocolos de fortalecimiento y estabilización.[115]Clare HA, Adams R, Maher CG. A systematic review of efficacy of McKenzie therapy for spinal pain. Aust J Physiother. 2004;50(4):209-16.
https://ac.els-cdn.com/S0004951414601100/1-s2.0-S0004951414601100-main.pdf?_tid=99aa8043-54c9-4d08-853f-eb39601c6c2d&acdnat=1544532510_9ea0b54ccfd9b965f168a8a6fc2d1314
http://www.ncbi.nlm.nih.gov/pubmed/15574109?tool=bestpractice.com
[116]May S, Donelson R. Evidence-informed management of chronic low back pain with the McKenzie method. Spine J. 2008 Jan-Feb;8(1):134-41.
http://www.ncbi.nlm.nih.gov/pubmed/18164461?tool=bestpractice.com
La manipulación de la columna ha demostrado ser equivalente a la fisioterapia en el tratamiento de la lumbalgia aguda.[117]Cherkin DC, Deyo RA, Battié M, et al. A comparison of physical therapy, chiropractic manipulation, and provision of an educational booklet for the treatment of patients with low back pain. N Engl J Med. 1998 Oct 8;339(15):1021-9.
http://www.nejm.org/doi/full/10.1056/NEJM199810083391502#t=article
http://www.ncbi.nlm.nih.gov/pubmed/9761803?tool=bestpractice.com
[118]Rubinstein SM, Terwee CB, Assendelft WJ, et al. Spinal manipulative therapy for acute low-back pain. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD008880.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008880.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22972127?tool=bestpractice.com
El uso de una variedad de sistemas interferenciales y estimuladores puede proporcionar beneficios para síntomas de dolor radicular agudo y crónico; sin embargo, su uso es tema de controversia.[119]Chou R, Huffman LH. Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):492-504.
http://www.annals.org/content/147/7/492.long
http://www.ncbi.nlm.nih.gov/pubmed/17909210?tool=bestpractice.com
[120]Hurley DA, McDonough SM, Dempster M, et al. A randomized clinical trial of manipulative therapy and interferential therapy for acute low back pain. Spine (Phila Pa 1976). 2004 Oct 15;29(20):2207-16.
http://www.ncbi.nlm.nih.gov/pubmed/15480130?tool=bestpractice.com
El uso de dispositivos ortopédicos como prevención o tratamiento de la lumbalgia ha demostrado ser ineficaz.[121]Jellema P, van Tulder MW, van Poppel MN, et al. Lumbar supports for prevention and treatment of low back pain: a systematic review within the framework of the Cochrane Back Review Group. Spine. 2001 Feb 15;26(4):377-86.
http://www.ncbi.nlm.nih.gov/pubmed/11224885?tool=bestpractice.com
En el pasado, se usaba la tracción como tratamiento de la lumbalgia. Sin embargo, estudios más recientes han demostrado que no existe evidencia de su valor en relación con el tratamiento inactivo (reposo en cama).[122]Luijsterburg PA, Verhagen AP, Ostelo RW, et al. Physical therapy plus general practitioners' care versus general practitioners' care alone for sciatica: a randomised clinical trial with a 12-month follow-up. Eur Spine J. 2008 Apr;17(4):509-17.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2295266/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/18172697?tool=bestpractice.com
[123]Luijsterburg PA, Verhagen AP, Ostelo RW, et al. Effectiveness of conservative treatments for the lumbosacral radicular syndrome: a systematic review. Eur Spin J. 2007 Jul;16(7):881-99.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2219647/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/17415595?tool=bestpractice.com
Terapia alternativa
Se pueden usar numerosas terapias dentro de las competencias de los sistemas de salud convencionales y como terapias alternativas.
Se puede considerar el uso de terapias no farmacológicas (p. ej., acupuntura, acupresión y yoga).[119]Chou R, Huffman LH. Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):492-504.
http://www.annals.org/content/147/7/492.long
http://www.ncbi.nlm.nih.gov/pubmed/17909210?tool=bestpractice.com
[124]Saper RB, Lemaster C, Delitto A, et al. Yoga, physical therapy, or education for chronic low back pain: a randomized noninferiority trial. Ann Intern Med. 2017 Jul 18;167(2):85-94.
http://www.ncbi.nlm.nih.gov/pubmed/28631003?tool=bestpractice.com
Opciones de punción terapéutica
Bloqueos selectivos de la raíz nerviosa
La inflamación como causa de síntomas radiculares con una compresión leve o moderada se puede tratar mediante un bloqueo selectivo de la raíz nerviosa.
Esto se realiza con la ayuda de orientación radiográfica para colocar una aguja espinal muy cerca de la raíz nerviosa. A continuación se infiltra un anestésico local de acción prolongada, con o sin un corticosteroide de acción local.
Inyección epidural
El dolor radicular debido a una patología bilateral en múltiples niveles se puede tratar de manera eficiente con la infiltración de un anestésico local de acción prolongada, con o sin un corticosteroide de acción local.
Las evidencias sugieren que las inyecciones epidurales (por vía caudal, transforaminal e interlaminar lumbar) mejoran el control a corto y/o largo plazo del dolor crónico secundario a la hernia discal y la radiculitis.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
[125]Parr AT, Manchikanti L, Hameed H, et al. Caudal epidural injections in the management of chronic low back pain: a systematic appraisal of the literature. Pain Physician. 2012 May-Jun;15(3):E159-98.
http://www.ncbi.nlm.nih.gov/pubmed/22622911?tool=bestpractice.com
[126]Benyamin RM, Manchikanti L, Parr AT, et al. The effectiveness of lumbar interlaminar epidural injections in managing chronic low back and lower extremity pain. Pain Physician. 2012 Jul-Aug;15(4):E363-404.
http://www.ncbi.nlm.nih.gov/pubmed/22828691?tool=bestpractice.com
[127]Benoist M, Boulu P, Hayem G. Epidural steroid injections in the management of low-back pain with radiculopathy: an update of their efficacy and safety. Eur Spine J. 2012 Feb;21(2):204-13.
http://www.ncbi.nlm.nih.gov/pubmed/21922288?tool=bestpractice.com
[128]Bicket MC, Horowitz JM, Benzon HT, et al. Epidural injections in prevention of surgery for spinal pain: systematic review and meta-analysis of randomized controlled trials. Spine J. 2015 Feb 1;15(2):348-62.
http://www.ncbi.nlm.nih.gov/pubmed/25463400?tool=bestpractice.com
[129]Chou R, Hashimoto R, Friedly J, et al. Epidural corticosteroid injections for radiculopathy and spinal stenosis: a systematic review and meta-analysis. Ann Intern Med. 2015 Sep 1;163(5):373-81.
http://www.ncbi.nlm.nih.gov/pubmed/26302454?tool=bestpractice.com
[130]Manchikanti L, Benyamin RM, Falco FJ, et al. Do epidural injections provide short- and long-term relief for lumbar disc herniation? a systematic review. Clin Orthop Relat Res. 2015 Jun;473(6):1940-56.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4419020
http://www.ncbi.nlm.nih.gov/pubmed/24515404?tool=bestpractice.com
Las complicaciones reportadas incluyen, rara vez, paraplejía relacionada con la ruta del orificio y la vulneración asociada de una arteria radiculomedular.[127]Benoist M, Boulu P, Hayem G. Epidural steroid injections in the management of low-back pain with radiculopathy: an update of their efficacy and safety. Eur Spine J. 2012 Feb;21(2):204-13.
http://www.ncbi.nlm.nih.gov/pubmed/21922288?tool=bestpractice.com
[131]Spijker-Huiges A, Vermeulen K, Winters JC, et al. Costs and cost-effectiveness of epidural steroids for acute lumbosacral radicular syndrome in general practice: an economic evaluation alongside a pragmatic randomized control trial. Spine (Phila Pa 1976). 2014 Nov 15;39(24):2007-12.
http://www.ncbi.nlm.nih.gov/pubmed/25202937?tool=bestpractice.com
La evidencia para el alivio del dolor causado por estenosis espinal, dolor axial sin hernia discal y síndrome postquirúrgico también fue moderada.
Una revisión de la Cochrane encontró que las inyecciones epidurales de corticoesteroides redujeron el dolor y la discapacidad en las piernas de los pacientes con dolor radicular lumbosacro.[132]Oliveira CB, Maher CG, Ferreira ML, et al. Epidural corticosteroid injections for lumbosacral radicular pain. Cochrane Database Syst Rev. 2020 Apr 9;4:CD013577.
https://www.doi.org/10.1002/14651858.CD013577
http://www.ncbi.nlm.nih.gov/pubmed/32271952?tool=bestpractice.com
Sin embargo, los efectos del tratamiento fueron pequeños, principalmente evidentes en el seguimiento a corto plazo, y pueden no ser considerados clínicamente importantes por los pacientes y los médicos.[132]Oliveira CB, Maher CG, Ferreira ML, et al. Epidural corticosteroid injections for lumbosacral radicular pain. Cochrane Database Syst Rev. 2020 Apr 9;4:CD013577.
https://www.doi.org/10.1002/14651858.CD013577
http://www.ncbi.nlm.nih.gov/pubmed/32271952?tool=bestpractice.com
La American Academy of Neurology evaluó el uso de inyecciones epidurales de corticosteroides para tratar a pacientes con dolor lumbosacro radicular, y sugirió que el dolor puede mejorar a corto plazo (2-6 semanas tras la inyección), pero no se encontró ningún impacto en el deterioro funcional medio, en la necesidad de cirugía o en el alivio del dolor a largo plazo más allá de los 3 meses. No se recomienda su uso de rutina en pacientes con dolor lumbosacro radicular.[133]Armon C, Argoff CE, Samuels J, et al. Assessment: use of epidural steroid injections to treat radicular lumbosacral pain: report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology. 2007 Mar 6;68(10):723-9.
https://www.doi.org/10.1212/01.wnl.0000256734.34238.e7
http://www.ncbi.nlm.nih.gov/pubmed/17339579?tool=bestpractice.com
Se pueden inyectar en el foramen o en el canal medular. La infiltración en el canal medular puede realizarse por vía lumbar (a través de los ligamentos posteriores), transforaminal (a través del espacio epidural dirigiéndose a una raíz nerviosa concreta) o caudal (a través del hiato sacro).[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
Si bien las inyecciones de esteroides epidurales podrían proporcionar un mayor beneficio con respecto a la gabapentina en algunas medidas de resultado, las diferencias son modestas y, en la mayoría de los casos, transitorias.[134]Cohen SP, Hanling S, Bicket MC, et al. Epidural steroid injections compared with gabapentin for lumbosacral radicular pain: multicenter randomized double blind comparative efficacy study. BMJ. 2015 Apr 16;350:h1748.
http://www.bmj.com/content/350/bmj.h1748.long
http://www.ncbi.nlm.nih.gov/pubmed/25883095?tool=bestpractice.com
En 2012, se reportó un brote de infecciones fúngicas del sistema nervioso central en Estados Unidos en pacientes que recibieron inyecciones de glucocorticoides epidurales o paraespinales con acetato de metilprednisolona sin conservantes preparadas por un solo centro de formulación magistral.[135]Kainer MA, Reagan DR, Nguyen DB, et al; Tennessee Fungal Meningitis Investigation Team. Fungal infections associated with contaminated methylprednisolone in Tennessee. N Engl J Med. 2012 Dec 6;367(23):2194-203.
http://www.nejm.org/doi/full/10.1056/NEJMoa1212972
http://www.ncbi.nlm.nih.gov/pubmed/23131029?tool=bestpractice.com
Aunque esos casos son extremadamente poco frecuentes, se destaca la necesidad de aplicar los estándares más exigentes para la preparación de fármacos e inyecciones si se usaran esas vías de administración.
Bloqueos de las articulaciones facetarias
El dolor facetogénico es una entidad clínica bien definida. Los síntomas incluyen dolor de espalda axial y dolor en la parte posterior del muslo (generalmente hacia la rodilla). La infiltración de un anestésico local de acción prolongada, con o sin un corticosteroide de acción local, puede permitir evaluar el origen del dolor proveniente de las articulaciones facetarias.
La infiltración se puede hacer alrededor de la rama medial, ya que cruza por el aspecto superomedial de la apófisis transversa, o podría ser intrarticular. La primera es una intervención más precisa. Las articulaciones facetarias tienen una inervación de dos niveles; por ende, el nivel superior también se debe inyectar.
Las inyecciones epidurales no se recomiendan para el tratamiento de la lumbalgia en el Reino Unido ni en Estados Unidos.[65]National Institute for Health and Care Excellence. Low back pain and sciatica in over 16s: assessment and management. Dec 2020 [internet publication].
https://www.nice.org.uk/guidance/NG59
[136]Chou R, Loeser JD, Owens DK, et al. Interventional therapies, surgery, and interdisciplinary rehabilitation for low back pain: an evidence-based clinical practice guideline from the American Pain Society. Spine (Phila Pa 1976). 2009 May 1;34(10):1066-77.
http://www.ncbi.nlm.nih.gov/pubmed/19363457?tool=bestpractice.com
El informe de los servicios de columna vertebral Getting it Right First Time (GIRFT) recomienda sustituir las inyecciones para aliviar el dolor a corto plazo por programas de rehabilitación física y psicológica a largo plazo para ayudar a los pacientes a sobrellevar el dolor de espalda.[137]Getting It Right First Time. Spinal surgery report may bring benefits for tens of thousands of back pain patients. Jan 2019 [internet publication].
https://www.gettingitrightfirsttime.co.uk/spinal-surgery-report
Rizolisis facetaria
Si el dolor de espalda axial continúa durante más de 3 meses y el paciente tuvo una respuesta positiva a un bloqueo facetario para el dolor agudo, la ablación por radiofrecuencia puede proporcionar un efecto a largo plazo sobre el dolor facetogénico, aunque su eficacia es incierta.[138]Leggett LE, Soril LJ, Lorenzetti DL, et al. Radiofrequency ablation for chronic low back pain: a systematic review of randomized controlled trials. Pain Res Manag. 2014 Sep-Oct;19(5):e146-53.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4197759
http://www.ncbi.nlm.nih.gov/pubmed/25068973?tool=bestpractice.com
[139]Juch JNS, Maas ET, Ostelo RWJG, et al. Effect of radiofrequency denervation on pain intensity among patients with chronic low back pain: the Mint randomized clinical trials. JAMA. 2017 Jul 4;318(1):68-81.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5541325
http://www.ncbi.nlm.nih.gov/pubmed/28672319?tool=bestpractice.com
Manejo quirúrgico
Descompresión neural
Es importante considerar la descompresión de las raíces nerviosas y las estructuras neurales como parte de la intervención quirúrgica en los pacientes con dolor radicular agudo y crónico.[64]Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-91.
http://www.ncbi.nlm.nih.gov/pubmed/24239490?tool=bestpractice.com
La extracción de parte de la apófisis articular inferior, debajo del corte de la apófisis inferior, o la extracción de todas las articulaciones facetarias degeneradas permiten una mejor descompresión subarticular y la extracción de una de las posibles fuentes de dolor.
Se puede lograr una descompresión indirecta al colocar injertos intercorporales para aumentar la altura del disco y abrir el orificio.
Artrodesis vertebral
Las indicaciones clínicas para la artrodesis vertebral incluyen: fracaso del tratamiento conservador, dolor crónico prolongado, discapacidad durante más de 1 año y degeneración avanzada del disco, según se identifica en una resonancia magnética limitada a 1 o 2 niveles de disco.[140]Andersson GB, Shen FH. Operative management of the degenerative disc: posterior and posterolateral procedures. In: Herkowitz HN, Dvorak J, Bell G, et al, eds. The Lumbar Spine. 3rd ed. Philadelphia: Lippincott Williams & Wilkins; 2004;317-23.[141]Sidhu KS, Herkowitz HN. Spinal instrumentation in the management of degenerative disorders of the lumbar spine. Clin Orthop Rel Res. 1997 Feb;(335):39-53.
http://www.ncbi.nlm.nih.gov/pubmed/9020205?tool=bestpractice.com
Sin embargo, debido a la naturaleza multifactorial de la lumbalgia y al éxito limitado e inconstante de la artrodesis vertebral, las indicaciones para cirugía varían según el país y el cirujano.[142]Fritzell P, Hagg O, Wessberg P, et al. 2001 Volvo Award Winner in Clinical Studies: Lumbar fusion versus nonsurgical treatment for chronic low back pain: a multicenter randomized controlled trial from the Swedish Lumbar Spine Study Group. Spine (Phila Pa 1976). 2001 Dec 1;26(23):2521-32; discussion 2532-4.
http://www.ncbi.nlm.nih.gov/pubmed/11725230?tool=bestpractice.com
Ante la presencia de una patología clara con inestabilidad evidente (espondilosis, espondilolistesis ístmica con inestabilidad, artropatía facetaria acompañada de espondilolistesis degenerativa), se puede observar la respuesta a la fisioterapia en un período más corto (6 meses) antes de considerar la cirugía.
En los casos de radiculopatía, la presencia de síntomas durante más de 6 meses se ha asociado a resultados clínicos más desfavorables.[143]Rihn JA, Hilibrand AS, Radcliff K, et al. Duration of symptoms resulting from lumbar disc herniation: effect on treatment outcomes: analysis of the Spine Patient Outcomes Research Trial (SPORT). J Bone Joint Surg Am. 2011 Oct 19;93(20):1906-14.
http://www.ncbi.nlm.nih.gov/pubmed/22012528?tool=bestpractice.com
Se observaron hallazgos similares en pacientes tratados por estenosis espinal, siendo que el tratamiento antes de los 12 meses de duración de los síntomas se relacionó con pronósticos clínicos más favorables.[144]Radcliff KE, Rihn J, Hilibrand A, et al. Does the duration of symptoms in patients with spinal stenosis and degenerative spondylolisthesis affect outcomes?: analysis of the Spine Outcomes Research Trial. Spine (Phila Pa 1976). 2011 Dec 1;36(25):2197-210.
http://www.ncbi.nlm.nih.gov/pubmed/21912308?tool=bestpractice.com
Una revisión sistemática de las técnicas quirúrgicas para el tratamiento de la espondilosis sintomática en los atletas mostró que el 84% de los atletas que formaron parte de la investigación regresaron a sus actividades deportivas en 5 a 12 meses después de la cirugía.[145]Drazin D, Shirzadi A, Jeswani S, et al. Direct surgical repair of spondylolysis in athletes: indications, techniques, and outcomes. Neurosurg Focus. 2011 Nov;31(5):E9.
http://thejns.org/doi/full/10.3171/2011.9.FOCUS11180
http://www.ncbi.nlm.nih.gov/pubmed/22044108?tool=bestpractice.com
Se puede lograr un entendimiento profundo de los problemas, las expectativas, los estilos de vida y cualquier posible superposición funcional de los pacientes mediante numerosos sistemas de puntuación validados (Índice de discapacidad de Oswestry [ODI], Roland Morris, SF 36, Perfil de Salud de Nottingham, puntuaciones del dolor, diagramas del dolor, escalas de Zung/MSPQ). Una evaluación clínica de los signos de Wadell del comportamiento inadecuado es una herramienta útil antes de considerar la cirugía.[146]Waddell G, McCulloch JA, Kummel E, et al. Nonorganic physical signs in low-back pain. Spine (Phila Pa 1976). 1980 Mar-Apr;5(2):117-25.
http://www.ncbi.nlm.nih.gov/pubmed/6446157?tool=bestpractice.com
[147]Main CJ, Waddell G. Behavioral responses to examination. A reappraisal of the interpretation of "nonorganic signs". Spine (Phila Pa 1976). 1998;23:2367-2371.
http://www.ncbi.nlm.nih.gov/pubmed/9820920?tool=bestpractice.com
Estos se deben observar en conjunto con los hallazgos de los estudios por imágenes y la presunta patología que causa los síntomas. La capacidad del médico para introducir estas variables en el proceso de toma de decisiones para la artrodesis vertebral es vital para un buen desenlace quirúrgico.
El objetivo básico de la artrodesis vertebral es evitar el movimiento segmental adicional en un segmento de movimiento lumbar doloroso. Por lo tanto, este procedimiento es más adecuado para los pacientes con evidencia de inestabilidad espinal (traumatismo, tumor, infección, deformidad y enfermedad de los discos intervertebrales). En presencia de una discopatía degenerativa sin inestabilidad significativa, la aplicación de la artrodesis vertebral se basa en la percepción de que evitar cualquier movimiento en un disco doloroso o extraer todo el disco y fundir el segmento de movimiento detendrá el avance de la enfermedad y aliviará el dolor.[148]Hanley EN Jr, David SM. Lumbar arthrodesis for the treatment of back pain. J Bone Joint Surg Am. 1999 May;81(5):716-30.
http://www.ncbi.nlm.nih.gov/pubmed/10360702?tool=bestpractice.com
[149]Kishen TJ, Diwan AD. Fusion versus disk replacement for degenerative conditions of the lumbar and cervical spine: quid est testimonium? Orthop Clin North Am. 2010 Apr;41(2):167-81.
http://www.ncbi.nlm.nih.gov/pubmed/20399356?tool=bestpractice.com
La artrodesis vertebral involucra con mayor frecuencia el uso de injertos para unir los segmentos fusionados. El injerto se coloca en los canales posterolaterales o entre los cuerpos vertebrales después de cortar el espacio y preparar los platillos vertebrales (con o sin soportes estructurales). Se han usado las proteínas morfogenéticas óseas con el objetivo de mejorar la tasa de fusión.
Entre las diferentes técnicas que se han desarrollado y recomendado para lograr la fusión en la columna lumbar, se incluyen: la fusión posterolateral (con o sin tornillos pediculares), la fusión intersomática lumbar posterior, la fusión intersomática lumbar transforaminal, y la fusión intersomática lumbar anterior. En general, se ha demostrado que el uso de instrumentación aumenta las tasas de fusión pero a expensas de un aumento de las tasas de complicaciones, de la pérdida de sangre y de la duración de la cirugía.[142]Fritzell P, Hagg O, Wessberg P, et al. 2001 Volvo Award Winner in Clinical Studies: Lumbar fusion versus nonsurgical treatment for chronic low back pain: a multicenter randomized controlled trial from the Swedish Lumbar Spine Study Group. Spine (Phila Pa 1976). 2001 Dec 1;26(23):2521-32; discussion 2532-4.
http://www.ncbi.nlm.nih.gov/pubmed/11725230?tool=bestpractice.com
[150]Fritzell P, Hägg O, Wessberg P, et al. Chronic low back pain and fusion: a comparison of three surgical techniques: a prospective randomized study from the Swedish lumbar spine study group. Spine (Phila Pa 1976). 2002 Jun 1;27(11):1131-41.
http://www.ncbi.nlm.nih.gov/pubmed/12045508?tool=bestpractice.com
Todas las técnicas de fusión reducen el dolor y la discapacidad y no se identificaron desventajas al usar las técnicas quirúrgicas menos complicadas.[150]Fritzell P, Hägg O, Wessberg P, et al. Chronic low back pain and fusion: a comparison of three surgical techniques: a prospective randomized study from the Swedish lumbar spine study group. Spine (Phila Pa 1976). 2002 Jun 1;27(11):1131-41.
http://www.ncbi.nlm.nih.gov/pubmed/12045508?tool=bestpractice.com
[151]Lee GW, Lee SM, Ahn MW, et al. Comparison of posterolateral lumbar fusion and posterior lumbar interbody fusion for patients younger than 60 years with isthmic spondylolisthesis. Spine (Phila Pa 1976). 2014 Nov 15;39(24):E1475-80.
http://www.ncbi.nlm.nih.gov/pubmed/25202935?tool=bestpractice.com
[152]Liu XY, Qiu GX, Weng XS, et al. What is the optimum fusion technique for adult spondylolisthesis-PLIF or PLF or PLIF plus PLF? A meta-analysis from 17 comparative studies. Spine (Phila Pa 1976). 2014 Oct 15;39(22):1887-98.
http://www.ncbi.nlm.nih.gov/pubmed/25099321?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Espondilolistesis: vistas de flexión/extensiónDe la colección del Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Secuencia de resonancia magnética (IRM) sagital en T2 prequirúrgicaDe la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Secuencia de resonancia magnética (IRM) sagital en T2 prequirúrgicaDe la colección del Dr. N. Quiraishi [Citation ends].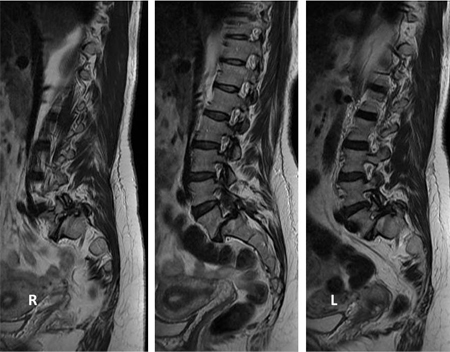 [Figure caption and citation for the preceding image starts]: Imágenes intraoperatorias que muestran una reducción gradual de la deformidad: fusión instrumentada de L4 a S1, fusión transforaminal en L5-S1 y descompresión bilateral de L5De la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Imágenes intraoperatorias que muestran una reducción gradual de la deformidad: fusión instrumentada de L4 a S1, fusión transforaminal en L5-S1 y descompresión bilateral de L5De la colección del Dr. N. Quiraishi [Citation ends].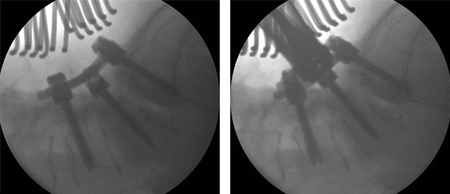 [Figure caption and citation for the preceding image starts]: Radiografías postoperatoriasDe la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografías postoperatoriasDe la colección del Dr. N. Quiraishi [Citation ends].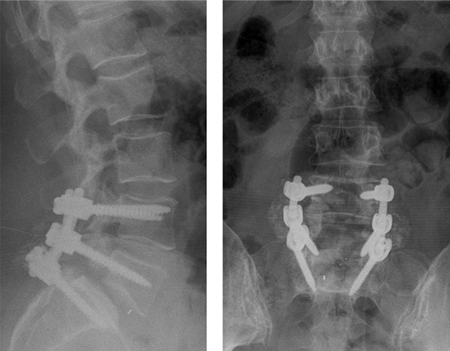 [Figure caption and citation for the preceding image starts]: Vistas prequirúrgicas y postquirúrgicas: un paciente acude a consulta con dolor de espalda y claudicación neurógena con estenosis y deslizamiento degenerativo en L4-5 y una degeneración del disco L5-S1 (izquierdo, resonancia magnética con plano sagital ponderada en T2); descompresión y fusión instrumentada de L4-S1 y se realizó una fusión lumbar intersomática transforaminal de 2 niveles (radiografía en vista anteroposterior, superior; vista lateral, inferior)De la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Vistas prequirúrgicas y postquirúrgicas: un paciente acude a consulta con dolor de espalda y claudicación neurógena con estenosis y deslizamiento degenerativo en L4-5 y una degeneración del disco L5-S1 (izquierdo, resonancia magnética con plano sagital ponderada en T2); descompresión y fusión instrumentada de L4-S1 y se realizó una fusión lumbar intersomática transforaminal de 2 niveles (radiografía en vista anteroposterior, superior; vista lateral, inferior)De la colección del Dr. N. Quiraishi [Citation ends].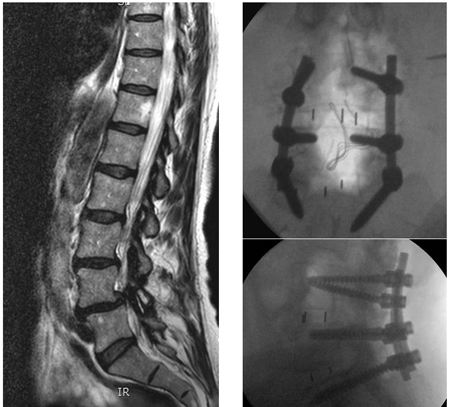
Reemplazo de disco artificial (ADR)
ADR es otra técnica quirúrgica, no en la práctica clínica de rutina, que consiste en extraer por completo el material del disco lesionado o degenerado y reemplazarlo con un disco artificial. [Figure caption and citation for the preceding image starts]: Reemplazo de disco: un paciente acude a consulta con dolor de espalda agudo; se ha sometido previamente a una discectomía L5-S1 derecha por una radiculopatía S1 derecha. Aunque inicialmente se recuperó, el dolor en S1 derecha regresó después de 10 meses, con dolor de espalda. La exploración por resonancia magnética muestra una degeneración del disco L5-S1 (izquierda, vista de plano sagital ponderada en T2). Posteriormente, el paciente se sometió a un reemplazo de disco (radiografía en vista anteroposterior, arriba a la derecha, abajo a la derecha). El dolor en la espalda y en la pierna derecha desapareció por completoDe la colección del Dr. N. Quiraishi [Citation ends].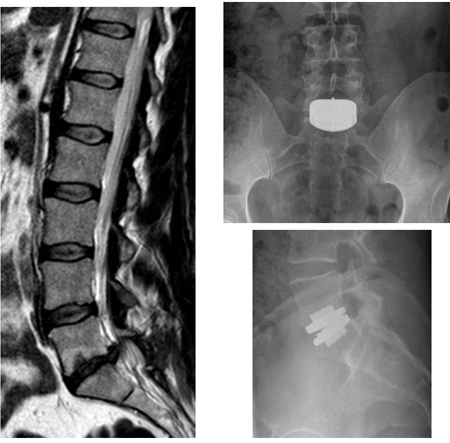 El objetivo de este dispositivo es restaurar la cinemática normal del disco, aliviar el dolor y, a su vez, evitar la inestabilidad y proteger las facetas adyacentes de una degeneración indebida. El principio de reemplazar el disco completo se basa en el éxito de otras prótesis similares diseñadas y usadas para otras articulaciones (reemplazo de cadera y rodilla). Por lo tanto, los materiales que se han usado son también similares (polietileno, cromo, cobalto, titanio).
El objetivo de este dispositivo es restaurar la cinemática normal del disco, aliviar el dolor y, a su vez, evitar la inestabilidad y proteger las facetas adyacentes de una degeneración indebida. El principio de reemplazar el disco completo se basa en el éxito de otras prótesis similares diseñadas y usadas para otras articulaciones (reemplazo de cadera y rodilla). Por lo tanto, los materiales que se han usado son también similares (polietileno, cromo, cobalto, titanio).
Las indicaciones para el uso de un ADR incluyen: fracaso del manejo conservador y lumbalgia incapacitante atribuida a discopatía degenerativa que afecta a no más de 2 discos.[153]Fekete TF, Porchet F. Overview of disc arthroplasty-past, present and future. Acta Neurochir (Wien). 2010 Mar;152(3):393-404.
http://www.ncbi.nlm.nih.gov/pubmed/19844656?tool=bestpractice.com
Estas indicaciones son similares a aquellas de las artrodesis vertebrales con algunas advertencias (afectación relativamente temprana de las articulaciones facetarias, ausencia de inestabilidad macroscópica; es decir, espondilolistesis). Entre las contraindicaciones para el uso del ADR se encuentran la estenosis, la artritis facetaria, la espondilosis o la espondilolistesis, la radiculopatía causada por hernia discal, la esclerosis, la osteoporosis, el embarazo, la obesidad, la infección y la fractura.[154]Lin EL, Wang JC. Total disk arthroplasty. J Am Acad Orthop Surg. 2006 Dec;14(13):705-14.
http://www.ncbi.nlm.nih.gov/pubmed/17148618?tool=bestpractice.com
En la literatura se ha informado en profundidad sobre la eficacia y seguridad del ADR en comparación con la cirugía de fusión. Aunque los resultados iniciales fueron alentadores para el uso del ADR, estudios más recientes con seguimientos más prolongados demostraron que el beneficio inicial en la movilidad parecía menor a los 12 meses, y 17 años después de la cirugía, no había movilidad, lo que resultó en anquilosis.[155]Delamarter RB, Fribourg DM, Kanim LE, et al. ProDisc artificial total lumbar disc replacement: introduction and early results from the United States clinical trial. Spine. 2003 Oct 15;28(20):S167-75.
http://www.ncbi.nlm.nih.gov/pubmed/14560188?tool=bestpractice.com
[156]Zigler JE. Clinical results with ProDisc: European experience and U.S. investigation device exemption study. Spine. 2003 Oct 15;28(20):S163-6.
http://www.ncbi.nlm.nih.gov/pubmed/14560187?tool=bestpractice.com
[157]Putzier M, Funk JF, Schneider SV, et al. Charité total disc replacement -clinical and radiographical results after an average follow-up of 17 years. Eur Spine J. 2006 Feb;15(2):183-95.
http://www.ncbi.nlm.nih.gov/pubmed/16254716?tool=bestpractice.com
Estos hallazgos han generado cierta cautela sobre los beneficios y las complicaciones a largo plazo del reemplazo de disco artificial (RDA), especialmente en cuanto a la prevención de la anquilosis y su popularidad como técnica de tratamiento ha disminuido.[158]Jacobs WC, van der Gaag NA, Kruyt MC, et al. Total disc replacement for chronic discogenic low back pain: a Cochrane review. Spine (Phila Pa 1976). 2013 Jan 1;38(1):24-36.
http://www.ncbi.nlm.nih.gov/pubmed/22996268?tool=bestpractice.com
[159]Resnick DK, Watters WC. Lumbar disc arthroplasty: a critical review. Clin Neurosurg. 2007;54:83-7.
http://www.ncbi.nlm.nih.gov/pubmed/18504901?tool=bestpractice.com
[160]Jacobs W, Van der Gaag NA, Tuschel A, et al. Total disc replacement for chronic back pain in the presence of disc degeneration. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD008326.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008326.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22972118?tool=bestpractice.com
Tratamiento multidisciplinario
Las tendencias en el tratamiento conservador de la lumbalgia fomentan un enfoque interdisciplinario.[161]Guzmán J, Esmail R, Karjalainen K, et al. Multidisciplinary rehabilitation for chronic low back pain: systematic review. BMJ. 2001 Jun 23;322(7301):1511-6.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC33389/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/11420271?tool=bestpractice.com
[162]Brox JL, Sorensen R, Karjalainen K, et al. Multidisciplinary rehabilitation for chronic low back pain: systematic review. BMJ. 2001;26:377-86. Las disciplinas generalmente incluyen un elemento físico y también una combinación de componentes sociales, ocupacionales y psicológicos. Se determinó que la rehabilitación multidisciplinaria es más eficaz que los programas sencillos de rehabilitación.[161]Guzmán J, Esmail R, Karjalainen K, et al. Multidisciplinary rehabilitation for chronic low back pain: systematic review. BMJ. 2001 Jun 23;322(7301):1511-6.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC33389/?tool=pubmed
http://www.ncbi.nlm.nih.gov/pubmed/11420271?tool=bestpractice.com
Clínica del dolor
Es una clínica multidisciplinaria conformada por un especialista en dolor (generalmente, un anestesista con un interés especial en el manejo del dolor) con información adicional a cargo de enfermeros, fisioterapeutas, psicólogos y farmacéuticos especialistas.
El objetivo es optimizar los medicamentos, proporcionar información sobre temas ergonómicos y tratar problemas psicológicos, si hubiera.
El médico del dolor puede llevar a cabo procedimientos como las infiltraciones epidurales y de la raíz nerviosa y la rizolisis facetaria.
Rehabilitación funcional/vocacional
Se define como todo aquello que ayuda a una persona con un problema de salud a quedarse, regresar y permanecer en el trabajo. Se trata de un enfoque, una intervención y un servicio con énfasis en la salud centrada en el trabajo y en adaptar los espacios laborales a los adultos en edad de trabajar. Se han evaluado numerosos programas de regreso al trabajo con la debida atención en el asesoramiento sobre el manejo manual de materiales (MMM) y los dispositivos de asistencia, aunque una revisión de la Cochrane encontró evidencia de calidad moderada que indicaba que dichas intervenciones no reducían el dolor de espalda, la discapacidad relacionada con el dolor de espalda o las ausencias del trabajo en comparación con la ausencia de intervenciones o las intervenciones alternativas.[163]Waddell G, Burton AK, Kendall NAS. Vocational rehabilitation: what works, for whom, and when? [internet publication].
https://www.gov.uk/government/uploads/system/uploads/attachment_data/file/209474/hwwb-vocational-rehabilitation.pdf
[164]Verbeek J, Martimo KP, Karppinen J, et al. Manual material handling advice and assistive devices for preventing and treating back pain in workers: a Cochrane Systematic Review. Occup Environ Med. 2012 Jan;69(1):79-80.
http://www.ncbi.nlm.nih.gov/pubmed/21849341?tool=bestpractice.com
Tampoco existe evidencia de ensayos aleatorizados controlados que respalde la eficacia del consejo y la capacitación sobre el MMM o sus dispositivos de asistencia para el tratamiento del dolor de espalda.
 ]
La absorción local limitada ayuda a tratar los síntomas que surgen de estructuras periarticulares, y la absorción sistémica proporciona el agente terapéutico a las estructuras intracapsulares.[100] La concentración plasmática de AINE tras la administración tópica suele ser <5% de la que se produce tras la administración oral de AINE y, por tanto, es menos eficaz. Sin embargo, el uso de AINE tópicos puede limitar los eventos adversos sistémicos.[100]
]
La absorción local limitada ayuda a tratar los síntomas que surgen de estructuras periarticulares, y la absorción sistémica proporciona el agente terapéutico a las estructuras intracapsulares.[100] La concentración plasmática de AINE tras la administración tópica suele ser <5% de la que se produce tras la administración oral de AINE y, por tanto, es menos eficaz. Sin embargo, el uso de AINE tópicos puede limitar los eventos adversos sistémicos.[100] ]
Ningún AINE ha demostrado ser más eficaz que otro.[103] Los AINE solo se deben usar durante un período limitado (no más de 3 meses). Se debe considerar la protección gástrica, el uso de inhibidores de la bomba de protones en pacientes que reciben tratamiento prolongado con AINE, en especial si tienen mayor riesgo de sufrir hemorragia digestiva (p. ej., las personas de edad avanzada).[65]
]
Ningún AINE ha demostrado ser más eficaz que otro.[103] Los AINE solo se deben usar durante un período limitado (no más de 3 meses). Se debe considerar la protección gástrica, el uso de inhibidores de la bomba de protones en pacientes que reciben tratamiento prolongado con AINE, en especial si tienen mayor riesgo de sufrir hemorragia digestiva (p. ej., las personas de edad avanzada).[65] [Figure caption and citation for the preceding image starts]: Secuencia de resonancia magnética (IRM) sagital en T2 prequirúrgicaDe la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Secuencia de resonancia magnética (IRM) sagital en T2 prequirúrgicaDe la colección del Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Imágenes intraoperatorias que muestran una reducción gradual de la deformidad: fusión instrumentada de L4 a S1, fusión transforaminal en L5-S1 y descompresión bilateral de L5De la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Imágenes intraoperatorias que muestran una reducción gradual de la deformidad: fusión instrumentada de L4 a S1, fusión transforaminal en L5-S1 y descompresión bilateral de L5De la colección del Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Radiografías postoperatoriasDe la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografías postoperatoriasDe la colección del Dr. N. Quiraishi [Citation ends]. [Figure caption and citation for the preceding image starts]: Vistas prequirúrgicas y postquirúrgicas: un paciente acude a consulta con dolor de espalda y claudicación neurógena con estenosis y deslizamiento degenerativo en L4-5 y una degeneración del disco L5-S1 (izquierdo, resonancia magnética con plano sagital ponderada en T2); descompresión y fusión instrumentada de L4-S1 y se realizó una fusión lumbar intersomática transforaminal de 2 niveles (radiografía en vista anteroposterior, superior; vista lateral, inferior)De la colección del Dr. N. Quiraishi [Citation ends].
[Figure caption and citation for the preceding image starts]: Vistas prequirúrgicas y postquirúrgicas: un paciente acude a consulta con dolor de espalda y claudicación neurógena con estenosis y deslizamiento degenerativo en L4-5 y una degeneración del disco L5-S1 (izquierdo, resonancia magnética con plano sagital ponderada en T2); descompresión y fusión instrumentada de L4-S1 y se realizó una fusión lumbar intersomática transforaminal de 2 niveles (radiografía en vista anteroposterior, superior; vista lateral, inferior)De la colección del Dr. N. Quiraishi [Citation ends].
 El objetivo de este dispositivo es restaurar la cinemática normal del disco, aliviar el dolor y, a su vez, evitar la inestabilidad y proteger las facetas adyacentes de una degeneración indebida. El principio de reemplazar el disco completo se basa en el éxito de otras prótesis similares diseñadas y usadas para otras articulaciones (reemplazo de cadera y rodilla). Por lo tanto, los materiales que se han usado son también similares (polietileno, cromo, cobalto, titanio).
El objetivo de este dispositivo es restaurar la cinemática normal del disco, aliviar el dolor y, a su vez, evitar la inestabilidad y proteger las facetas adyacentes de una degeneración indebida. El principio de reemplazar el disco completo se basa en el éxito de otras prótesis similares diseñadas y usadas para otras articulaciones (reemplazo de cadera y rodilla). Por lo tanto, los materiales que se han usado son también similares (polietileno, cromo, cobalto, titanio).