Os achados clínicos nem sempre se correlacionam com os sintomas: alguns pacientes apresentam sintomas, mas apresentam defeitos mínimos no exame, enquanto outros estão relativamente livres de sintomas, mas apresentam defeitos significativos. Nenhum sinal, sintoma ou resultado de exame pode estabelecer o diagnóstico da doença do olho seco.[2]Amescua G, Ahmad S, Cheung AY, et al. Dry eye syndrome preferred practice pattern®. Ophthalmology. 2024 Apr;131(4):P1-49.
https://www.doi.org/10.1016/j.ophtha.2023.12.041
http://www.ncbi.nlm.nih.gov/pubmed/38349301?tool=bestpractice.com
O diagnóstico depende de uma combinação de história detalhada, documentação clara, exame conduzido por um oftalmologista e exames diagnósticos específicos.[1]Hakim FE, Farooq AV. Dry eye disease: an update in 2022. JAMA. 2022 Feb 1;327(5):478-9.
http://www.ncbi.nlm.nih.gov/pubmed/35103781?tool=bestpractice.com
[3]Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II definition and classification report. Ocul Surf. 2017 Jul;15(3):276-83.
https://www.sciencedirect.com/science/article/pii/S1542012417301192?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/28736335?tool=bestpractice.com
Isso deve incluir evidências de sinais sistêmicos com encaminhamento para especialidades apropriadas, se necessário.
História
A história básica deve estabelecer e descrever:[1]Hakim FE, Farooq AV. Dry eye disease: an update in 2022. JAMA. 2022 Feb 1;327(5):478-9.
http://www.ncbi.nlm.nih.gov/pubmed/35103781?tool=bestpractice.com
[2]Amescua G, Ahmad S, Cheung AY, et al. Dry eye syndrome preferred practice pattern®. Ophthalmology. 2024 Apr;131(4):P1-49.
https://www.doi.org/10.1016/j.ophtha.2023.12.041
http://www.ncbi.nlm.nih.gov/pubmed/38349301?tool=bestpractice.com
[3]Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II definition and classification report. Ocul Surf. 2017 Jul;15(3):276-83.
https://www.sciencedirect.com/science/article/pii/S1542012417301192?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/28736335?tool=bestpractice.com
Sinais e sintomas (por exemplo, irritação, lacrimejamento excessivo; queimação, ardência, prurido leve, secura, sensações de corpo estranho; fotofobia, visão turva; intolerância a lentes de contato, vermelhidão, secreção mucosa, aumento do número de piscadas, fadiga ocular; sintomas que se agravam ao longo do dia)
Condições agravantes (por exemplo, diminuição da umidade, ventiladores, leitura, uso de dispositivos digitais)
Duração dos sintomas.
Uma história mais detalhada deve estabelecer fatores de risco que podem auxiliar no diagnóstico e tratamento:[2]Amescua G, Ahmad S, Cheung AY, et al. Dry eye syndrome preferred practice pattern®. Ophthalmology. 2024 Apr;131(4):P1-49.
https://www.doi.org/10.1016/j.ophtha.2023.12.041
http://www.ncbi.nlm.nih.gov/pubmed/38349301?tool=bestpractice.com
[3]Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II definition and classification report. Ocul Surf. 2017 Jul;15(3):276-83.
https://www.sciencedirect.com/science/article/pii/S1542012417301192?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/28736335?tool=bestpractice.com
[4]Schaumberg DA, Sullivan DA, Buring JE, et al. Prevalence of dry eye syndrome among US women. Am J Ophthalmol. 2003 Aug;136(2):318-26.
http://www.ncbi.nlm.nih.gov/pubmed/12888056?tool=bestpractice.com
[5]Moss SE, Klein R, Klein BE. Prevalence of and risk factors for dry eye syndrome. Arch Ophthalmol. 2000 Sep;118(9):1264-8.
http://www.ncbi.nlm.nih.gov/pubmed/10980773?tool=bestpractice.com
[6]Damato BE, Allan D, Murray SB, et al. Senile atrophy of the human lacrimal gland: the contribution of chronic inflammatory disease. Br J Ophthalmol. 1984 Sep;68(9):674-80.
https://bjo.bmj.com/content/bjophthalmol/68/9/674.full.pdf
http://www.ncbi.nlm.nih.gov/pubmed/6331845?tool=bestpractice.com
[11]Tamer C, Melek IM, Duman T, et al. Tear film tests in Parkinson's disease patients. Ophthalmology. 2005 Oct;112(10):1795.
http://www.ncbi.nlm.nih.gov/pubmed/16095705?tool=bestpractice.com
[16]Schaumberg DA, Buring JE, Sullivan DA, et al. Hormone replacement therapy and dry eye syndrome. JAMA. 2001 Nov 7;286(17):2114-9.
https://jamanetwork.com/journals/jama/fullarticle/194334
http://www.ncbi.nlm.nih.gov/pubmed/11694152?tool=bestpractice.com
[19]Jacobi C, Wenkel H, Jacobi A, et al. Hepatitis C and ocular surface disease. Am J Ophthalmol. 2007 Nov;144(5):705-11.
http://www.ncbi.nlm.nih.gov/pubmed/17870047?tool=bestpractice.com
[20]Chronister CL. Review of external ocular disease associated with aids and HIV infection. Optom Vis Sci. 1996 Apr;73(4):225-30.
http://www.ncbi.nlm.nih.gov/pubmed/8728488?tool=bestpractice.com
[21]Ogawa Y, Okamoto S, Wakui M, et al. Dry eye after haematopoietic stem cell transplantation. Br J Ophthalmol. 1999 Oct;83(10):1125-30.
https://bjo.bmj.com/content/83/10/1125.long
http://www.ncbi.nlm.nih.gov/pubmed/10502571?tool=bestpractice.com
Idade avançada, sexo feminino e etnia asiática
História medicamentosa (por exemplo, contraceptivos orais, terapia de reposição hormonal, anti-histamínicos, betabloqueadores, anticolinérgicos, diuréticos, medicamentos psicotrópicos, retinoides, medicamentos oftalmológicos tópicos)
Presença de condições sistêmicas (por exemplo, síndrome de Sjögren, artrite reumatoide, lúpus eritematoso sistêmico, esclerose sistêmica/esclerodermia, síndrome de Stevens-Johnson, doenças do tecido conjuntivo mistas, sarcoidose, diabetes mellitus, doença de Parkinson, HIV, hepatite C, deficiência de vitamina A)
História de transplante de células-tronco hematopoiéticas com ou sem desenvolvimento de doença do enxerto contra o hospedeiro
História ocular (incluindo fatores de risco específicos, como uso de lentes de contato, cirurgias anteriores nas pálpebras, cirurgias oculares a laser anteriores, blefarite/meibomianite, trauma e conjuntivite alérgica).
Questionários foram elaborados para melhorar a padronização e a quantificação reprodutível da doença do olho seco. O questionário mais utilizado é o Ocular Surface Disease Index (OSDI), que avalia os sintomas relativos ao olho seco (por exemplo, sensação de granulação, dor, distúrbios visuais, etc.), fatores de exacerbação e o impacto na vida diária.[3]Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II definition and classification report. Ocul Surf. 2017 Jul;15(3):276-83.
https://www.sciencedirect.com/science/article/pii/S1542012417301192?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/28736335?tool=bestpractice.com
Outras opções são o National Eye Institute NEI-VFQ25 e o Standard Patient Evaluation of Eye Dryness Questionnaire (SPEED).[2]Amescua G, Ahmad S, Cheung AY, et al. Dry eye syndrome preferred practice pattern®. Ophthalmology. 2024 Apr;131(4):P1-49.
https://www.doi.org/10.1016/j.ophtha.2023.12.041
http://www.ncbi.nlm.nih.gov/pubmed/38349301?tool=bestpractice.com
Exame físico
Pacientes que apresentam sintomas sugestivos de olho seco são submetidos a exame macroscópico e biomicroscopia de lâmpada de fenda para:[2]Amescua G, Ahmad S, Cheung AY, et al. Dry eye syndrome preferred practice pattern®. Ophthalmology. 2024 Apr;131(4):P1-49.
https://www.doi.org/10.1016/j.ophtha.2023.12.041
http://www.ncbi.nlm.nih.gov/pubmed/38349301?tool=bestpractice.com
Documentar os sinais de olho seco
Avaliar a qualidade, quantidade e estabilidade do filme lacrimal
Determinar outras causas de irritação ocular.
O exame macroscópico inclui o seguinte:[2]Amescua G, Ahmad S, Cheung AY, et al. Dry eye syndrome preferred practice pattern®. Ophthalmology. 2024 Apr;131(4):P1-49.
https://www.doi.org/10.1016/j.ophtha.2023.12.041
http://www.ncbi.nlm.nih.gov/pubmed/38349301?tool=bestpractice.com
Avaliação do filme lacrimal e da superfície ocular
Posição da pálpebra e cílios, incluindo a presença ou ausência de lagoftalmia e proptose
Outras condições justificam investigações adicionais, como a ceratoconjuntivite alérgica, ácaros demodex na base dos cílios, blefarite anterior e/ou posterior e meibomianite nas margens palpebrais.
A biomicroscopia com lâmpada de fenda (por exemplo, usando fluoresceína, rosa bengala ou verde de lissamina) é particularmente útil na avaliação dos seguintes elementos:
Coloração em relação à gravidade da secura no exame com lâmpada de fenda, usando sistemas de classificação estabelecidos quando apropriado
Anormalidades do filme lacrimal, incluindo filamentos de muco, detritos e espuma; altura do menisco do filme lacrimal (avaliação do volume aquoso); e tempo de ruptura do filme lacrimal, com ou sem gotas de fluoresceína (avaliação da estabilidade do filme lacrimal)
Pontos lacrimais, incluindo permeabilidade, presença e posição das oclusões
Alterações conjuntivais, incluindo o fórnice inferior e a conjuntiva tarsal (por exemplo, filamento de muco, cicatrizes, eritema, reação papilar, aumento do folículo, ceratinização, fibrose subepitelial, encurtamento, simbléfaro) e a conjuntiva bulbar (por exemplo, coloração ponteada; hiperemia; conjuntivocálase; ressecamento localizado; ceratinização, quemose, calázio, folículos)
Alterações na córnea, incluindo ressecamento interpalpebral localizado, erosões epiteliais ponteadas avaliadas com corante de fluoresceína, coloração ponteada, filamentos, defeitos, irregularidades da membrana basal, placas mucosas, queratinização, formação de pannus, afinamento, infiltrados, ulceração, cicatrização, neovascularização, cirurgia corneana ou refrativa anterior.
Os achados relatados durante o exame físico variam de acordo com a condição subjacente e a gravidade da doença.[Figure caption and citation for the preceding image starts]: Ceratoconjuntivite alérgica (primaveril)Acervo privado de Dr. Jonathan Smith e Dr. Philip Severn; usado com permissão [Citation ends].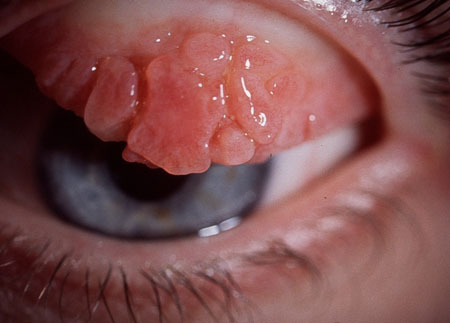
[Figure caption and citation for the preceding image starts]: BlefariteAcervo privado de Dr. Jonathan Smith e Dr. Philip Severn; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Olho seco (corado com rosa bengala)Acervo privado de Dr. Jonathan Smith e Dr. Philip Severn; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Olho seco (corado com rosa bengala)Acervo privado de Dr. Jonathan Smith e Dr. Philip Severn; usado com permissão [Citation ends].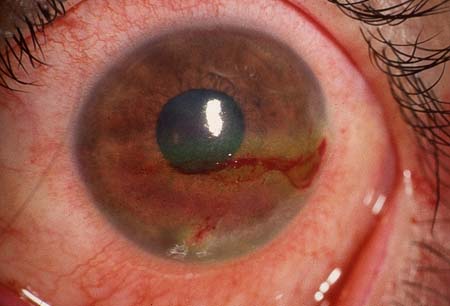
O exame para olho seco é particularmente importante antes da cirurgia de catarata e refrativa porque sua presença pode afetar negativamente os desfechos.
A doença do olhos seco pode ser identificada durante avaliações oftalmológicas abrangentes de rotina.[24]Chuck RS, Dunn SP, Flaxel CJ, et al. Comprehensive adult medical eye evaluation preferred practice pattern®. Ophthalmology. 2021 Jan;128(1):P1-29.
https://www.doi.org/10.1016/j.ophtha.2020.10.024
http://www.ncbi.nlm.nih.gov/pubmed/34933742?tool=bestpractice.com
Outros testes
O teste de Schirmer avalia a produção lacrimal aquosa e envolve deixar as tiras de papel de Schirmer nos olhos fechados por 5 minutos.[1]Hakim FE, Farooq AV. Dry eye disease: an update in 2022. JAMA. 2022 Feb 1;327(5):478-9.
http://www.ncbi.nlm.nih.gov/pubmed/35103781?tool=bestpractice.com
Quando realizado sem anestesia, o teste de Schirmer mede a secreção total (ou seja, reflexa e básica). Quando o teste é realizado com anestesia, ele mede a secreção básica.
A osmometria do filme lacrimal mede a osmolaridade do filme lacrimal. Não está amplamente disponível e é usado com mais frequência em ambientes acadêmicos que na prática clínica.[3]Craig JP, Nichols KK, Akpek EK, et al. TFOS DEWS II definition and classification report. Ocul Surf. 2017 Jul;15(3):276-83.
https://www.sciencedirect.com/science/article/pii/S1542012417301192?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/28736335?tool=bestpractice.com
Outros novos exames incluem detecção da metaloproteinase-9 (MMP-9), topografia corneana, interferometria da superfície ocular, termografia infravermelha (para avaliar a taxa de evaporação lacrimal), microscopia confocal in vivo e marcadores imunes da superfície ocular.[25]Lanza NL, Valenzuela F, Perez VL, et al. The matrix metalloproteinase 9 point-of-care test in dry eye. Ocul Surf. 2016 Apr;14(2):189-95.
http://www.ncbi.nlm.nih.gov/pubmed/26850527?tool=bestpractice.com
[26]Guven S. The repeatability of corneal topography measurements in severe dry eye disease. BMC Ophthalmol. 2022 Jul 15;22(1):306.
https://bmcophthalmol.biomedcentral.com/articles/10.1186/s12886-022-02534-4
http://www.ncbi.nlm.nih.gov/pubmed/35840937?tool=bestpractice.com
[27]Tangmonkongvoragul C, Chokesuwattanaskul S, Khankaeo C, et al. Prevalence of symptomatic dry eye disease with associated risk factors among medical students at Chiang Mai University due to increased screen time and stress during COVID-19 pandemic. PLoS One. 2022 Mar 23;17(3):e0265733.
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0265733
http://www.ncbi.nlm.nih.gov/pubmed/35320310?tool=bestpractice.com
[28]Tan LL, Sanjay S, Morgan PB. Screening for dry eye disease using infrared ocular thermography. Cont Lens Anterior Eye. 2016 Dec;39(6):442-9.
http://www.ncbi.nlm.nih.gov/pubmed/27568097?tool=bestpractice.com
[29]Gulias-Cañizo R, Rodríguez-Malagón ME, Botello-González L, et al. Applications of infrared thermography in ophthalmology. Life (Basel). 2023 Mar 8;13(3):723.
https://www.mdpi.com/2075-1729/13/3/723
http://www.ncbi.nlm.nih.gov/pubmed/36983878?tool=bestpractice.com
[30]Sim R, Yong K, Liu YC, et al. In vivo confocal microscopy in different types of dry eye and meibomian gland dysfunction. J Clin Med. 2022 Apr 22;11(9):2349.
https://www.mdpi.com/2077-0383/11/9/2349
http://www.ncbi.nlm.nih.gov/pubmed/35566475?tool=bestpractice.com
[31]Aluru SV, Agarwal S, Srinivasan B, et al. Lacrimal proline rich 4 (LPRR4) protein in the tear fluid is a potential biomarker of dry eye syndrome. PLoS One. 2012;7(12):e51979.
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0051979
http://www.ncbi.nlm.nih.gov/pubmed/23272196?tool=bestpractice.com
[32]Li Y, Zhang J, Liu X, et al. Identification of inflammatory markers as indicators for disease progression in primary Sjögren syndrome. Eur Cytokine Netw. 2024 Feb 1;35(1):1-12.
http://www.ncbi.nlm.nih.gov/pubmed/38909355?tool=bestpractice.com
[33]Aljohani S, Jazzar A. Tear cytokine levels in Sicca syndrome-related dry eye: a meta-analysis. Diagnostics (Basel). 2023 Jun 27;13(13):2184.
https://www.mdpi.com/2075-4418/13/13/2184
http://www.ncbi.nlm.nih.gov/pubmed/37443578?tool=bestpractice.com
[34]Roy NS, Wei Y, Yu Y, et al. Conjunctival HLA-DR expression and its association with symptoms and signs in the DREAM study. Transl Vis Sci Technol. 2019 Aug 21;8(4):31.
https://tvst.arvojournals.org/article.aspx?articleid=2748979
http://www.ncbi.nlm.nih.gov/pubmed/31489258?tool=bestpractice.com

 [Figure caption and citation for the preceding image starts]: Olho seco (corado com rosa bengala)Acervo privado de Dr. Jonathan Smith e Dr. Philip Severn; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Olho seco (corado com rosa bengala)Acervo privado de Dr. Jonathan Smith e Dr. Philip Severn; usado com permissão [Citation ends].