Abordagem
A púrpura trombocitopênica trombótica (PTT) é um diagnóstico clínico que deve ser feito com a ajuda de um médico treinado em hematologia. Não há achados patognomônicos nos exames laboratoriais, e o diagnóstico é feito por meio de uma combinação de fatores. Antes de a plasmaférese efetiva estar disponível, a grande maioria dos pacientes desenvolvia 5 atributos clínicos (uma pêntade) que caracterizam a doença:
Anemia hemolítica microangiopática
Trombocitopenia com púrpura
Insuficiência renal aguda (geralmente menos acentuada na PTT que na síndrome hemolítico-urêmica)
Anormalidades neurológicas (geralmente mais acentuadas na PTT que na síndrome hemolítico-urêmica)
Febre.
Com o advento do tratamento eficaz, é raro que todas essas características sejam observadas, e o diagnóstico deve ser suspeitado em qualquer paciente com trombocitopenia e anemia hemolítica microangiopática. Deve-se realizar uma consulta de urgência com um hematologista assim que houver suspeita do diagnóstico.
História e exame físico
A condição se manifesta, na maioria das vezes, em pacientes entre 30 e 50 anos de idade. Geralmente, há um pródromo inespecífico, que é seguido pelo início dos componentes da pêntade. As manifestações neurológicas estão presentes na maioria dos pacientes e variam de alterações sutis, como confusão e cefaleia intensa, até anormalidades neurológicas focais (similares a acidente vascular cerebral [AVC] ou a ataques isquêmicos transitórios), convulsões e coma. A febre pode estar presente em alguns pacientes, mas a presença de calafrios e de febre alta e com picos deve levantar suspeita de coagulação intravascular disseminada ou sepse. Sintomas gastrointestinais como náuseas, vômitos, diarreia e dor abdominal podem estar presentes e ser secundários a microtrombos no intestino. No entanto, a diarreia também pode estar relacionada à infecção por Escherichia coli, sugerindo o diagnóstico de síndrome hemolítico-urêmica em vez de PTT. Púrpura, equimoses e menorragia decorrentes da trombocitopenia também podem ser observadas em 20% dos casos.
Uma história de gestação pode estar presente; a gestação pode ser a causa da PTT, mas também pode sugerir pré-eclâmpsia, eclâmpsia ou a síndrome de hemólise, enzimas hepáticas elevadas e plaquetopenia (HELLP), que devem ser excluídas. Uma cuidadosa história de medicamentos deve ser colhida para identificar tanto causas conhecidas de PTT (agentes quimioterápicos, agentes antiplaquetários, quinina) quanto causas isoladas de trombocitopenia.
O exame clínico pode revelar sinais neurológicos focais ou sinais de sangramento como púrpura e equimose. A pressão arterial deve ser medida e é normal; pressão arterial aumentada deve levantar suspeita de hipertensão maligna (se a elevação for acentuada) ou de pré-eclâmpsia, eclâmpsia ou síndrome HELLP (se a paciente estiver grávida).
Exames diagnósticos
Um hemograma completo confirmará a anemia e a trombocitopenia na ausência de leucopenia. O grau de trombocitopenia varia, mas é necessário que haja plaquetas reduzidas para o diagnóstico da PTT. Uma contagem plaquetária <20 x 10⁹/L está presente em aproximadamente 95% dos pacientes. O exame do esfregaço de sangue periférico mostra hemólise microangiopática, evidenciada pela presença de esquistócitos.[Figure caption and citation for the preceding image starts]: Esfregaço de sangue periférico de paciente com púrpura trombocitopênica trombótica (PTT) mostrando muitas células fragmentadas e parcialmente redondas. Pode-se observar também a ausência de plaquetasDo acervo do Dr. R.F. Connor, Harvard Medical School, Boston [Citation ends].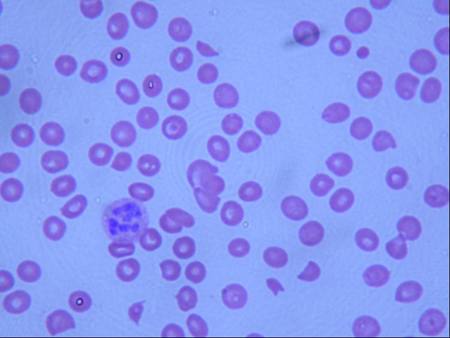 A contagem de reticulócitos geralmente está elevada. A lactato desidrogenase e a bilirrubina geralmente estão elevadas como marcadores de hemólise.[39] Os estudos da coagulação devem estar normais, embora os níveis de dímero D estejam muito frequentemente elevados. O teste de Coombs direto deve ser negativo para descartar anemia hemolítica autoimune. A ureia e a creatinina estão tipicamente elevadas, refletindo disfunção renal. Embora a disfunção renal seja classicamente menos acentuada que a observada na síndrome hemolítico-urêmica, a insuficiência renal grave ocorre em aproximadamente 5% dos pacientes com PTT. A urinálise pode revelar proteinúria.
A contagem de reticulócitos geralmente está elevada. A lactato desidrogenase e a bilirrubina geralmente estão elevadas como marcadores de hemólise.[39] Os estudos da coagulação devem estar normais, embora os níveis de dímero D estejam muito frequentemente elevados. O teste de Coombs direto deve ser negativo para descartar anemia hemolítica autoimune. A ureia e a creatinina estão tipicamente elevadas, refletindo disfunção renal. Embora a disfunção renal seja classicamente menos acentuada que a observada na síndrome hemolítico-urêmica, a insuficiência renal grave ocorre em aproximadamente 5% dos pacientes com PTT. A urinálise pode revelar proteinúria.
Foram desenvolvidos ensaios para medir a atividade da enzima de clivagem do fator de von Willebrand (ADAMTS-13). Um ensaio comum de ADAMTS-13 com base em transferência de energia de fluorescência detectando produtos de clivagem de FVW (FRETS-VWF73) é calibrado de acordo com o padrão internacional da Organização Mundial da Saúde para ADAMTS-13 no plasma.[40][41]
A atividade da ADAMTS-13 pode ser baixa, e inibidores da sua atividade geralmente podem ser demonstrados em pacientes com PTT. Esses testes são confirmatórios, uma vez que os resultados não são devolvidos a tempo para fazer um diagnóstico imediato. Existe debate sobre se o ensaio da atividade da ADAMTS-13 pode ajudar no manejo dos pacientes com PTT. Ele não parece predizer quem responderá à plasmaférese. Estudos demonstraram que os múltiplos domínios da ADAMTS-13 são frequentemente o alvo de imunoglobulinas anti-ADAMTS-13 (inibidores) em pacientes com PTT adquirida (idiopática). A imunossupressão poderia funcionar reduzindo esse inibidor.[42]
O uso deste conteúdo está sujeito ao nosso aviso legal