História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Entre os principais fatores de risco estão: idade < 1 ano, pico da curva normal do choro e presença de um cuidador do sexo masculino.
idade <3 anos
A incidência de traumatismo cranioencefálico violento é maior na primeira infância e ocorre com menos frequência em crianças >3 anos.[13]
alteração do estado mental: irritabilidade/letargia/coma
Sinal neurológico indicativo de lesão cerebral. Sugere clinicamente o aumento da pressão intracraniana.
achados clínicos não condizentes com a história apresentada pelo cuidador
Geralmente, a história do cuidador não condiz com os achados clínicos. É comum que os cuidadores não relatem história de trauma, ou então relatem uma história de trauma menor que, de maneira alguma, teria resultado em lesão no couro cabeludo ou no crânio ou o grau de lesão cerebral presente.[35]
hemorragia retiniana/vítrea ou retinosquise
Altamente associada com lesão cerebral intencional.[39][47]
O exame físico sempre deve ser realizado por um oftalmologista, que deve realizar uma fundoscopia com as pupilas dilatadas, se a criança estiver clinicamente estável.[39] Pode ser necessário adiar esse exame se o quadro clínico da criança inspirar cuidados. A hemorragia retiniana pode ser transitória: de preferência, a consulta oftalmológica deve ocorrer até 24 horas após a criança ser levada em busca de cuidados médicos.[39][Figure caption and citation for the preceding image starts]: No trauma cranioencefálico violento, a hemorragia retiniana é geralmente disseminada e com diversas camadas, como observado nesta imagemDo arquivo pessoal de Alice Newton, MD; usado com permissão [Citation ends].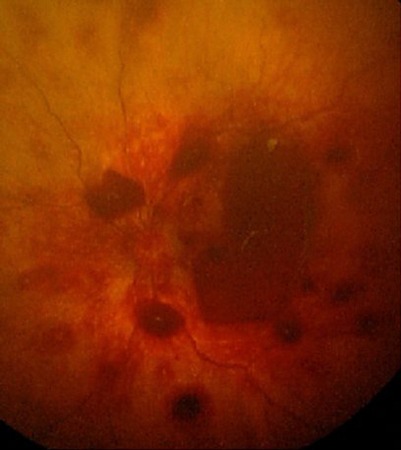
Outros fatores diagnósticos
comuns
nenhuma história conhecida de trauma
Geralmente, não há uma história de trauma, ou a história é de um trauma menor desproporcional ao grau de lesão cerebral presente.[35]
convulsão
Pode estar aparente imediatamente após a lesão cerebral ou à medida que as sequelas neurológicas se desenvolvem.[48]
vômitos
Pode estar aparente imediatamente após a lesão cerebral ou à medida que as sequelas neurológicas se desenvolvem. Sugere clinicamente o aumento da pressão intracraniana.
perda de tônus muscular
Pode estar aparente imediatamente após a lesão cerebral ou à medida que as sequelas neurológicas se desenvolvem.
reflexos rápidos ou assimétricos
Sinal neurológico indicativo de lesão cerebral.
hematoma sem explicação
Hematoma no tronco, orelha e pescoço ou qualquer hematoma em criança com menos de 4 meses deve levantar preocupação de lesão intencional.[37]
Incomuns
aumento no perímetro cefálico
Um pequeno subconjunto de casos é descoberto quando um médico da atenção primária observa uma alteração no percentil do perímetro cefálico.
fontanela abaulada
A fontanela pode estar abaulada ou tensa, e pode haver uma alteração documentada no perímetro cefálico. Sugere clinicamente o aumento da pressão intracraniana.
fraturas em osso longo
Fraturas violentas em ossos longos podem ser detectadas no exame físico.[35] No entanto, muitas fraturas violentas, como a da costela posterior ou a lesão metafisária clássica (fraturas de canto), geralmente não são cobertas por hematomas ou edemas.
lesão da mucosa ou freios labiais/linguais com rupturas
Lesões orais não são comuns, mas o achado de lesão da mucosa ou freios labiais ou linguais com ruptura é preocupante.[36][Figure caption and citation for the preceding image starts]: Freio labial com rupturas e hematomas associados em neonato.Reproduzido com permissão de Gurung H et al. Labial frenum tear from instrumental delivery. Arch Dis Child. 2015 Aug;100(8):773 [Citation ends].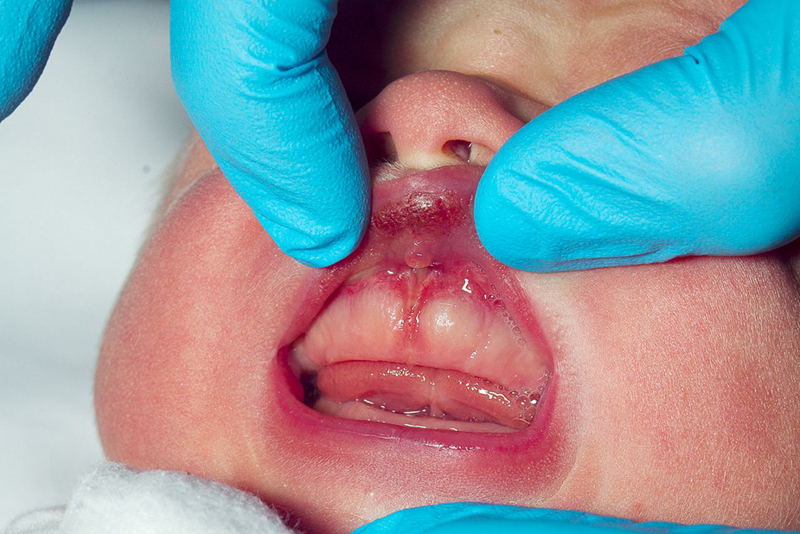
sintomas e sinais anogenitais
Sinais anogenitais inexplicados (hematomas, congestão venosa, laceração, rupturas, fissuras, ânus dilatado ou secreção persistente, ou sangramento) levantam suspeita de lesão intencional.[22]
Fatores de risco
Fortes
idade <1 ano
pico da curva normal do choro
cuidador do sexo masculino
O agressor mais comum é o pai do lactente, o padrasto ou o namorado da mãe.[10]
Fracos
membro adulto e sem parentesco da mesma residência
O risco de morte em lactentes que residem em um lar com adultos sem relação de parentesco é 47,6 vezes maior, em comparação com lares em que os adultos são os pais biológicos do lactente.[21]
sexo masculino
A maioria dos estudos mostra uma predominância ligeiramente maior de vítimas do sexo masculino. O motivo pode ser os estereótipos sociais de lactentes meninos como bebês que não devem chorar e que são mais fortes e menos vulneráveis a atitudes rudes.[18]
estressores socioeconômicos
Vários estressores sociais e econômicos podem contribuir para a incapacidade do cuidador de lidar com o choro do lactente. Esses fatores envolvem cuidadores com história de abuso infantil, abuso de substâncias, violência doméstica, estado civil de pais jovens/solteiros, transtorno mental, pobreza, história de reação violenta ou maus-tratos infantis prévios na família.[10][22][23]
O ônus desses fatores pode fazer com que um cuidador, que, em outros aspectos, seria adequado, responda com violência ao lactente, que é visto como uma sobrecarga para seus problemas. No entanto, o trauma cranioencefálico violento ocorre em famílias de todos os níveis socioeconômicos. Um estudo revelou que é mais provável haver erro de diagnóstico em crianças brancas de pais casados.[24]
O uso deste conteúdo está sujeito ao nosso aviso legal