Etiologia
As causas de PC são multifatoriais, embora em 30% dos pacientes não haja fator de risco conhecido ou etiologia identificável. Os fatores de risco para paralisia cerebral (PC) podem ser divididos em fatores pré-natais, perinatais e pós-parto.[22][23][24] Cerebral Palsy Foundation fact sheet: risk factors Opens in new window
Fatores pré-natais
Incluem prematuridade; nascimentos múltiplos; doenças maternas, como doenças tireoidianas, deficiência de iodo, infecções por TORCH (toxoplasmose, rubéola, citomegalovírus, herpes simples), distúrbios trombóticos, incluindo as mutações do fator V de Leiden e corioamnionite; exposição teratogênica; distúrbios genéticos e metabólicos; e malformações cerebrais fetais.[25][26][27] Em um estudo, baixos níveis de renda foram associados a um aumento de duas vezes no risco de PC.[17]
Acredita-se que aproximadamente 70% a 80% dos casos de PC se devam a causas pré-natais.[22] Prematuridade, nascimentos múltiplos e infecções maternas como corioamnionite são considerados fatores de risco primários.
Aproximadamente 35% das crianças nascidas com menos de 26 semanas de gestação desenvolvem PC.[28] Os nascimentos múltiplos apresentam um risco aumentado de PC; em um estudo do Reino Unido, a prevalência relatada de PC por 1000 nascidos vivos foi de 2.3 para filhos únicos, 12.6 para gêmeos e 44.8 para trigêmeos.[16] Lactentes nascidos com 22 e 23 semanas de idade gestacional apresentam uma probabilidade substancialmente maior de morte ou deficiência no neurodesenvolvimento quando comparados àqueles nascidos com 24 semanas de idade gestacional ou mais.[29]
Em um estudo de caso-controle realizado com fetos únicos nascidos a termo, a malformação congênita, em conjunto com a restrição do crescimento, contribuiu substancialmente para o risco de PC.[30][31] A malformação congênita foi reconhecida em 5.5% dos neonatos do grupo-controle, em comparação com mais da metade dos neonatos com PC (sem encefalopatia hipóxica ou isquêmica).[30] Embora as malformações congênitas sejam detectadas mais comumente nos bebês prematuros na população em geral, há um aumento nas grandes malformações congênitas (nove vezes maior) nas crianças a termo com PC em comparação com bebês prematuros com PC.[32]
A hemiplegia pode ser decorrente de lesões focais in utero ou acidentes vasculares neonatais, incluindo êmbolos provocados por trombose na placenta. As mães que apresentam o fator V de Leiden podem ser predispostas a essa etiologia.[25][26]
Fatores perinatais
Incluem asfixia ao nascimento devido a parto instrumental, apresentação anômala (que não de vértice), trauma no nascimento, descolamento da placenta, ruptura uterina ou trabalho de parto prolongado/não progressão e pós-datismo. No entanto, acredita-se que menos de 10% dos casos de PC estejam relacionados com a asfixia ao nascimento, e o uso de monitorização fetal eletrônica não mostrou ser um fator de prevenção da PC.[33][34]
Fatores pós-parto
Incluem hiperbilirrubinemia, sepse neonatal, desconforto respiratório, meningite de início precoce, hemorragia intraventricular e traumatismos cranioencefálicos antes dos 3 anos de idade (incluindo aqueles causados por abuso infantil e síndrome do bebê sacudido).
Cerca de 25% dos bebês que sobrevivem às convulsões neonatais apresentam PC.[35]
Fisiopatologia
A fisiopatologia da PC varia dependendo da etiologia, que inclui lesões estruturais evidentes do cérebro ou lesões menos visíveis que resultam de eventos pré-natais, neonatais e pós-parto. Outros fatores como toxinas, infecções, nascimentos múltiplos e saúde materna também exercem influência.[22]
A ressonância nuclear magnética (RNM) cranioencefálica pós-parto mostra anormalidades em até 80% dos casos estabelecidos de paralisia cerebral (PC).[36][37]
Um comprometimento grave na perfusão e/ou oxigenação cerebral após um trauma no nascimento causa encefalopatia hipóxica-isquêmica. Uma encefalopatia neonatal similar pode ocorrer em afecções inflamatórias, como febre e infecção materna.[38][39] Entre 26 e 34 semanas de gestação, ocorre uma vulnerabilidade seletiva da substância branca periventricular (por exemplo, para leucomalácia periventricular [LPV] ou hemorragia periventricular) envolvendo a cápsula interna (uma estrutura de substância branca composta de conjuntos de fibras mielinizadas que transportam informações para e a partir do córtex cerebral). Os danos fetais nesse momento podem resultar em diplegia espástica. Essas alterações na substância branca são encontradas em 71.3% das crianças com diplegia espástica, 34.1% com hemiplegia espástica e 35.1% com quadriplegia espástica, apesar de 25% dessas crianças terem nascido a termo.[36][Figure caption and citation for the preceding image starts]: Trato corticoespinhal lateral (mostrado em vermelho), responsável pelo controle motor voluntárioTeachMeAnatomy (https://teachmeanatomy.info/neuroanatomy/pathways/descending-tracts-motor/); usado com permissão [Citation ends].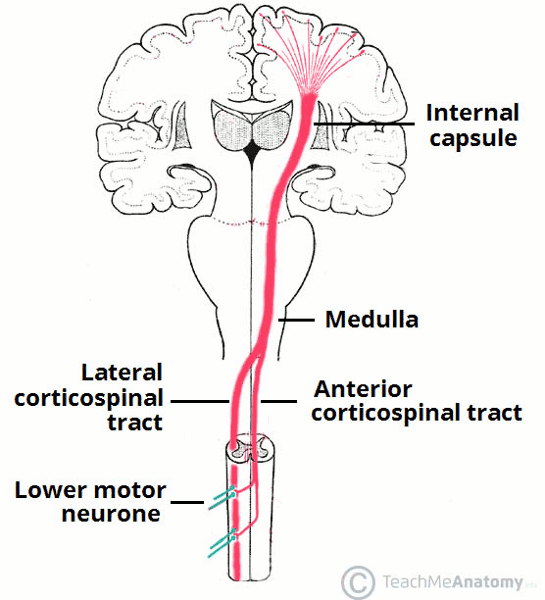
Na PC espástica, os impulsos do córtex motor (giro pré-central) estão comprometidos ao longo do trajeto, via cápsula interna, até os neurônios motores espinhais e, consequentemente, até o local de ação, os músculos esqueléticos. Os tratos corticoespinhais (piramidais) iniciam e transmitem os impulsos necessários para o movimento voluntário. Os danos ao córtex motor primário ou ao trato corticoespinhal prejudicam o movimento voluntário e a coordenação motora fina. A espasticidade parece ser um resultado de dano ou estímulos anormais aos núcleos vestibular e reticular ou aos seus tratos, que resultam na perda de influência inibitória para os agrupamentos neuronais motores espinhais. Danos ao sistema reticuloespinhal aumentam o tônus; danos ao trato vestibuloespinhal, que modula a atividade esquelética antigravidade e os reflexos de equilíbrio, resultam em um tônus extensor aumentado.[40]
As lesões nos gânglios da base, comumente associadas a síndromes parkinsonianas, não resultam em espasticidade, mas estão envolvidas nas formas discinéticas de PC. A alta demanda metabólica dos gânglios da base no feto com 38 a 40 semanas pode resultar em distonia ou outros distúrbios do movimento em caso de danos durante esse período.[41] A hiperbilirrubinemia grave, atualmente bastante evitável, causa danos aos gânglios da base por deposição de subprodutos da bilirrubina, provocando discinesia. A ataxia e a hipotonia estão associadas a danos ao cerebelo ou às vias cerebelares.[40]
Classificação
Atualmente, a paralisia cerebral (PC) é classificada de acordo com a deficiência motora, a distribuição anatômica e o nível funcional.[1]
Classificação dos distúrbios do movimento[2]
Espástico
Subgrupo mais comum, caracterizado por um aumento velocidade dependente nos reflexos de estiramento tônicos, com reflexo tendinoso exagerado e clônus resultantes da hiperexcitabilidade do reflexo de estiramento.[3] Os pacientes tendem a apresentar postura em adução do quadril, flexão do joelho e flexão plantar do tornozelo (equino). Os membros superiores, quando envolvidos, tendem à pronação do antebraço, flexão do punho, flexão do cotovelo e polegar incluso. Com base na topografia, a PC espástica pode ser classificada adicionalmente como:[4]
Monoplegia: comprometimento de um único membro.
Hemiplegia: comprometimento de membros superior e inferior ipsilaterais. A hemiplegia também é descrita como PC unilateral.
Diplegia: comprometimento predominante de ambos os membros inferiores, significativamente maior que nos membros superiores. A diplegia também é descrita como PC bilateral, e é classificada também pelo nível do sistema de classificação da função motora grossa (GMFCS), normalmente níveis I-III.[5]
Quadriplegia: comprometimento de todos os membros e tronco. Também é denominada "comprometimento corporal total" nos pacientes com envolvimento dos músculos do pescoço, fonação e mecanismos de deglutição. O termo hemiplegia bilateral também pode ser usado quando um lado apresentar tônus significativamente diferente do outro. A quadriplegia também é descrita como PC bilateral, e é classificada também pelo nível do GMFCS, normalmente níveis IV-V.[5]
Discinético
Movimentos involuntários, recorrentes e ocasionalmente estereotipados com tônus muscular variado. Os subgrupos incluem:
Distonia: caracterizada por contrações musculares sustentadas e involuntárias, resultando em posturas retorcidas e anormais.
Coreia: movimentos rápidos, involuntários, espasmódicos e fragmentados; o tônus é geralmente diminuído, mas flutuante.
Atetose: movimentos mais lentos, de contorção, em constante alteração.
Atáxico
Perda de coordenação muscular, com força e ritmo anormais, afetando a precisão do movimento. Apresenta-se comumente com ataxia de marcha e de tronco, dificuldades no equilíbrio, teste índex-índex com "past-pointing", tremor de intenção terminal, fala pastosa, nistagmo e outros movimentos oculares anormais e hipotonia.
Misto
A maioria dos pacientes tem um distúrbio do movimento predominante, mas quando isso não pode ser determinado, os pacientes são classificados como tendo uma PC de tipo misto.
Outras classificações
A PC pode ser classificada conforme sua distribuição anatômica, unilateral (hemiplegia) ou bilateral (diplegia e quadriplegia). Em análise criteriosa, é possível que casos bilaterais não sejam perfeitamente simétricos.
A PC pode ser simplesmente subdividida em deambulante ou não deambulante.
Na prática e pesquisa clínicas, a PC é classificada de acordo com comprometimento/independência funcional nas áreas motora grossa, motora fina e de comunicação.[6]
A diferenciação dos pacientes em subtipos é útil, pois permite estabelecer recomendações de tratamento específicas para cada grupo. Os códigos de Classificação Internacional de Doenças (CID) para vários subtipos de PC e outras síndromes paralíticas estão disponíveis na Organização Mundial da Saúde (OMS). WHO: ICD codes - cerebral palsy and other paralytic syndromes Opens in new window
Sistema de classificação da função motora grossa (GMFCS)[7][8]
Esse sistema de classificação, para crianças de 2 a 18 anos, é uma medida da função de mobilidade. O foco do GMFCS é determinar qual nível melhor representa as habilidades e limitações atuais da criança ou do jovem na função motora grossa.
Nível I. Caminha livremente sem dispositivos auxiliares; tem deficiências em capacidades motoras grossas avançadas.
Nível II. Caminha principalmente sem dispositivos auxiliares; apoia-se no corrimão da escada; tem dificuldade de andar em ambientes externos ou terrenos irregulares ou na comunidade.
Nível III. Caminha com dispositivos auxiliares, como muletas ou andador; pode usar cadeira de rodas para longas distâncias.
Nível IV. Automobilidade limitada; transportado com cadeira de rodas ou usa cadeira motorizada como mobilidade primária; pode caminhar distâncias curtas com auxílio.
Nível V. Dependência total de outras pessoas para mobilidade na cadeira de rodas; se estiver usando cadeira motorizada, requer adaptação ampla.
Os esquemas de classificação atualizados com esclarecimentos e revisões e as classificações para crianças menores podem ser obtidas no CanChild Centre. CanChild: Gross Motor Function Classification System - Expanded & Revised (GMFCS - E&R) Opens in new window Informações sobre o GMFCS para diferentes faixas etárias também estão disponíveis.
Sistema de classificação da habilidade manual (MACS) Manual Ability Classification System Opens in new window[9]
Esse sistema classifica como os indivíduos com paralisia cerebral (PC) entre 4 e 18 anos de idade usam as mãos para manusear os objetos na vida diária. Ele não classifica cada mão de forma individual, mas, em vez disso, oferece uma pontuação única baseada em como a criança geralmente manipula objetos em casa, na escola e nos cenários comunitários. Ele está amplamente resumido abaixo.
Nível I: manipula objetos facilmente e com êxito.
Nível II: manipula a maior parte dos objetos com qualidade e/ou velocidade um tanto reduzidas.
Nível III: manipula objetos com dificuldade; precisa de ajuda para preparar e/ou modificar atividades.
Nível IV: manipula uma seleção limitada de objetos facilmente manejados em situações adaptadas.
Nível V: não manipula objetos, e a habilidade para realizar até simples ações está severamente limitada.
Sistema de classificação da função de comunicação (CFCS) Communication Function Classification System Opens in new window[10]
Esse sistema classifica o desempenho comunicativo diário dos indivíduos com uma deficiência acima dos 4 anos de idade. Ele descreve a habilidade do paciente para emitir e receber informações. Embora o método de comunicação seja notado, o uso de um sistema de comunicação ampliado ou alternativo (por exemplo, tabela de comunicação ou placa de palavras) não afeta o nível determinado. Os níveis estão amplamente resumidos abaixo.
Nível I: emissor e receptor efetivos com parceiros conhecidos e desconhecidos.
Nível II: emissor e/ou receptor efetivo, mas de ritmo mais lento, com parceiros conhecidos e/ou desconhecidos.
Nível III: emissor e receptor efetivos com parceiros conhecidos.
Nível IV: emissor e/ou receptor inconsistente com parceiros conhecidos.
Nível V: emissor e receptor raramente efetivos até com parceiros conhecidos.
O uso deste conteúdo está sujeito ao nosso aviso legal