Abordagem
A "Cadeia de Sobrevivência do Afogamento" refere-se a uma série de intervenções que, quando colocada em prática por pessoas leigas ou profissionais, podem reduzir a morbidade e a mortalidade associadas ao afogamento.[17][44]
Os links da cadeia são os seguintes:
Prevenção – manter-se seguro na água e perto dela
Reconhecer sofrimento – solicitar que alguém peça ajuda
Oferecer flutuação – para evitar submersão
Remover da água – somente se for seguro
Oferecer cuidados conforme necessário – procurar atendimento médico
[Figure caption and citation for the preceding image starts]: Cadeia de Sobrevivência do AfogamentoSzpilman et al. Creating a drowning chain of survival. Resuscitation. 2014 Sep;85(9):1149-52. Usado com permissão [Citation ends].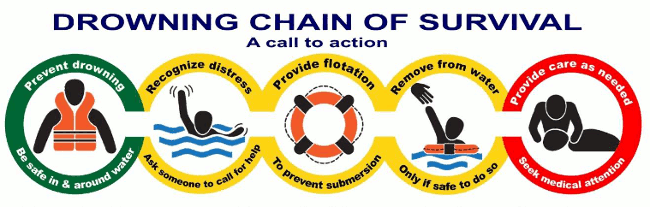
A gravidade da lesão, determinada pela classificação da gravidade do afogamento, determina a abordagem inicial do tratamento. O foco primário é a reversão oportuna da hipoxemia sistêmica para prevenir uma lesão neurológica secundária.[17][42]
Resgate da água
Os links a seguir da Cadeia de Sobrevivência do Afogamento são pertinentes:
Reconhecer sofrimento e pedir ajuda.
Oferecer flutuação para interromper o processo de afogamento. Uma pessoa que não é devidamente treinada em resgate avançado na água jamais deve entrar na água para tentar um resgate. Se possível, é mais seguro jogar um objeto ou manobrar uma embarcação até a vítima.
Remova a vítima da água na posição mais horizontal possível, com as vias aéreas abertas.
Dados retrospectivos sugerem que, para a vítima inconsciente, ventilação na água por indivíduos treinados pode aumentar a probabilidade de alta neurologicamente intacta do hospital.[45] No caso de ausência de resposta à ventilação na água, deve-se pressupor parada cardíaca na vítima.
A ressuscitação cardiopulmonar com compressão do tórax e ventilação deve ser iniciada assim que a vítima estiver fora da água.
Não se indica a restrição do movimento de rotina da coluna para a maioria das vítimas de afogamento porque a incidência de lesão na coluna cervical é extremamente baixa.[40][41] Se houver suspeita de lesão na coluna cervical, esta deverá ser mantida na linha média, mas a tentativa de restringir o movimento com colares cervicais ou pranchas para a coluna nunca deve impedir os esforços de ressuscitação.
Disposição pré-hospitalar
Pacientes sintomáticos que estão conscientes e alertas, com tosse, mas com ausculta pulmonar normal (grau 1) podem ser considerados para alta do atendimento no local se, após 10 a 15 minutos de observação cuidadosa, atenderem a todos os seguintes critérios:[46]
Ausência de tosse
Frequência respiratória normal
Circulação normal conforme medido por pulso em termos de força e frequência e/ou pressão arterial
Cor e perfusão cutânea normais
Ausência de tremores
Totalmente consciente, acordado e alerta.
Pacientes que atendem a esses critérios devem receber orientação sobre segurança na água antes da liberação.
Embora as complicações pulmonares tardias sejam raras, as vítimas de afogamento devem ser aconselhadas a procurar orientação médica imediata se tiverem tosse, dispneia, febre ou outro sintoma preocupante no período subsequente de 6 horas.[47]
Vítimas de afogamento que precisarem de alguma forma de ressuscitação (incluindo respiração de resgate apenas) devem ser encaminhadas ao pronto-socorro para avaliação e monitoramento, mesmo que pareçam alertas e demonstrem função cardiorrespiratória efetiva na cena.[37][47]
Manejo das vias aéreas
Todas as vítimas de afogamento, exceto aquelas com oxigenação normal (grau 1, conscientes e alertas; tosse com ausculta pulmonar normal), devem receber oxigênio suplementar. O objetivo é fornecer a maior concentração de oxigênio possível, com o método determinado pela condição do paciente.
Os pacientes que estejam protegendo as vias aéreas com respiração levemente forçada podem ser testados com oxigênio por máscara facial a uma taxa de 15 litros de oxigênio por minuto, com um objetivo de SaPO₂ entre 92% e 96%.[43][48]
A hipóxia com risco de vida deve ser tratada com oxigênio inspirado a 100% até que a saturação de oxigênio no sangue arterial ou a pressão parcial de oxigênio arterial possam ser medidas com segurança. Uma vez que a SpO₂ possa ser medida de forma confiável ou os valores da gasometria arterial sejam obtidos, o oxigênio inspirado deve ser ajustado para se atingir uma saturação de oxigênio no sangue arterial de 94% a 98% ou uma pressão parcial de oxigênio arterial (PaO₂) de 10-13 kPa (75-100 mmHg).[36][38]
Se houver declínio no estado ventilatório do paciente, no estado mental ou na SaPO₂, proceda à intubação endotraqueal (IET).[36]
Caso seja necessária uma via aérea avançada, somente socorristas com taxa alta de sucesso em intubações traqueais devem realizar a intubação traqueal.[36] O consenso entre os especialistas determina uma taxa alta de sucesso acima de 95% em duas tentativas na intubação.[38]
Pacientes que estão protegendo as vias aéreas com aumento do esforço de respiração e precisam de suporte, e com consciência suficiente para seguir ordens, podem ser testados com ventilação não invasiva com pressão positiva. Se o paciente não melhorar ou se houver deterioração clínica, proceda à IET.[49][50]
Pacientes que não estão respirando devem ser oxigenados pela aplicação de respiração boca-a-boca, boca-a-boca com máscara (máscara de bolso) ou reanimador manual autoinflável (RMA) como uma ponte para IET.
Se a IET for realizada, a ventilação mecânica deverá seguir estratégias de ventilação semelhantes à da ventilação para síndrome do desconforto respiratório agudo.[43]
Se não houver equipamento de IET disponível, ou a avaliação das vias aéreas sugerir que a IET pode ser difícil, um dispositivo supraglótico poderá ser usado. Se o dispositivo supraglótico não proporcionar ventilação suficiente (por exemplo, porque o afogamento pode causar redução na complacência pulmonar exigindo altas pressões de insuflação), remova o dispositivo e mantenha as ventilações com RMA ou proceda à IET caso se torne disponível.[36][43]
Se houver cuidados avançados nas proximidades e as ventilações por RMA forem adequadas para manter a SaPO2 >95%, as ventilações por RMA poderão ser continuadas como uma ponte para a IET no centro de cuidados avançados.
A oxigenação por membrana extracorpórea (ECMO) pode ser indicada nos casos de hipóxia refratária a medidas iniciais de tratamento. Se os recursos e protocolos locais permitirem, as vítimas de afogamento que apresentam hipóxia devem ser encaminhadas a um centro equipado para ECMO após a ressuscitação inicial.[38]
Hipotermia
Hipotermia grave (temperatura corporal <30 ºC) pode ser associada à depressão acentuada de funções corporais importantes, de modo que o paciente pode parecer morto durante a avaliação inicial. Diretrizes de ressuscitação recomendam que a RCP deve ser continuada a menos que a vítima esteja inquestionavelmente morta. Os pacientes não devem ser considerados mortos até que se consiga fornecer aquecimento.[36][37][38]
Apesar disso, relatos de caso de pacientes de afogamento que sobreviveram à submersão prolongada em água gelada e à parada cardíaca são raros, e geralmente envolvem crianças pequenas.[12] Na maioria dos casos, a hipotermia tem prognóstico desfavorável.[51]
Os pacientes devem ser submetidos a reaquecimento passivo e ativo conforme indicado pela condição do paciente e dos recursos disponíveis:
O reaquecimento passivo (incluindo a remoção de roupas molhadas, além de secar e cobrir o paciente) é a opção de tratamento de escolha para casos leves.
O reaquecimento externo ativo é indicado para hipotermia moderada a grave. Além de cobrir o paciente com cobertores quentes, aplica-se ar aquecido artificialmente direto ao corpo do paciente. O uso de um aquecedor Bair-Hugger é um bom exemplo.
O reaquecimento interno ativo, usado de forma isolada ou associado ao reaquecimento externo ativo, é a estratégia mais agressiva. As técnicas incluem reaquecimento das vias aéreas com oxigênio umidificado a 40 °C (104 °F), fluidoterapia intravenosa aquecida e lavagem peritoneal. O aquecimento sanguíneo extracorpóreo é o método mais eficaz e aumenta a temperatura corporal central em 1 °C a 2 °C (1.8 °F a 3.6 °F) a cada 3 a 5 minutos.[52]
Consulte Hipotermia acidental (Manejo).
Na parada cardíaca hipotérmica, os pacientes devem ser encaminhados a um centro capaz de fornecer suporte extracorpóreo (ECLS) após a reanimação inicial, se os recursos locais e os protocolos permitirem.[38] De preferência, o reaquecimento deve ser realizado com oxigenação por membrana extracorpórea (ECMO), em vez de derivação cardiopulmonar. O reaquecimento não ECLS deve ser iniciado em um hospital periférico, caso não seja possível chegar a um centro de ECLS em algumas horas (por exemplo, 6 horas).[38]
O controle direcionado da temperatura (TTM) é recomendado para adultos após uma parada cardíaca fora do hospital ou intra-hospitalar (PCFH ou PCIH) com qualquer ritmo inicial que permaneça sem resposta clínica após o retorno da circulação espontânea (RCE). Uma meta de temperatura em um valor constante entre 32 °C e 36 °C deve ser mantida por pelo menos 24 horas. A febre (>37.7 °C) deve ser evitada por pelo menos 72 horas após o retorno da circulação espontânea nos pacientes que permaneçam em coma.[53]
Ressuscitação cardiopulmonar (RCP)
Os pacientes com parada cardiopulmonar (grau 6) devem receber 5 respirações de resgate antes do início das compressões do tórax.[43] Isso serve para abordar o problema primário de hipoxemia em um paciente com água nas vias aéreas.[43] A RCP deve ser iniciada com uma respiração às taxas de compressão de 30:2 para adultos e 15:2 para crianças.[36]
Durante o manejo de uma parada cardiorrespiratória pediátrica, uma vez que se tenha uma sonda traqueal instalaa, devem-se realizar compressões torácicas contínuas. Nesse caso, as ventilações devem se aproximar do limite inferior da taxa normal para a idade:
Lactentes: 25 respirações por minuto
Crianças de 1-8 anos: 20 respirações por minuto
Crianças de 8-12 anos: 15 respirações por minuto
Crianças >12 anos: 10-12 respirações por minuto.[54]
Se houver um desfibrilador automatizado ou manual disponível, ele poderá ser aplicado, desde que não impeça ventilações por pressão positiva e RCP de alta qualidade; a maioria dos pacientes com parada cardíaca por afogamento terá atividade elétrica sem pulso ou assistolia.[55]
Os medicamentos de suporte avançado de vida em cardiologia devem ser administrados de acordo com os protocolos locais, considerando que a reversão da hipoxemia é a prioridade. Consulte Parada cardíaca (Manejo).
Disposição do paciente após o manejo inicial
A disposição do paciente é determinada pela classificação inicial da gravidade do afogamento e pela resposta ao tratamento.[17][42]
Pacientes de grau 1 (conscientes e alertas; tosse com ausculta pulmonar normal) que chegam ao pronto-socorro poderão ser observados sem oxigênio por algumas horas e liberados se os sinais vitais, os sintomas, o exame pulmonar e a atividade mental permanecerem normais.[17][56][57]
Pacientes de grau 2 a 6 (considerando-se que os pacientes de grau 2 apresentam estertores em alguns campos pulmonares) devem ser encaminhados a cuidados avançados.
Os pacientes de grau 2 que chegam a um pronto-socorro e apresentam melhora com o tratamento poderão ser observados sem oxigênio por 6 horas e liberados se os sinais vitais, os sintomas, o exame pulmonar e a atividade mental permanecerem normais.[17][56][57] Se for necessário oxigênio contínuo, os sinais vitais ou a atividade mental não estiver normalizada, ou se os recursos no domicílio do paciente/família não forem adequados para alta, o paciente deverá ser internado em uma unidade não crítica.
Pacientes de grau 3 a 6 (considerando-se que os pacientes de grau 3 apresentam edema pulmonar agudo) devem ser internados na unidade de terapia intensiva.
Terapias de suporte
Disfunção cardíaca com débito cardíaco baixo é comum imediatamente após casos graves de afogamento, especialmente após o retorno da circulação espontânea.[15] Isso pode causar hipotensão, que pode ser corrigida com oxigenação, infusão rápida de cristaloides e restauração da temperatura corporal normal. Uma ecocardiografia pode ajudar a orientar o médico na titulação de agentes inotrópicos, vasopressores ou ambos, se houver falha na substituição do volume de cristaloides.[43] O débito urinário deve ser monitorado.
Não há evidências para dar suporte ao uso de fluidoterapia específica para afogamento em água salgada ou doce, ou para o uso de diuréticos ou a restrição de água no caso de edema pulmonar por afogamento.[15]
O uso deste conteúdo está sujeito ao nosso aviso legal