Abordagem
Os pacientes com apneia central do sono (ACS) de todos os tipos podem apresentar sintomas de distúrbios do sono. Eles são compartilhados com outras causas de sono interrompido, incluindo apneia obstrutiva do sono (AOS), e são necessários exames diagnósticos para se fazer a distinção.
Sintomas
Fadiga excessiva, baixa concentração, falta de atenção, sensação de má qualidade do sono e insônia são os sintomas manifestos clássicos. Queixas de insônia tanto de início quanto de manutenção do sono são comuns. Embora sintomas específicos sejam aparentes nos pacientes com insuficiência cardíaca congestiva (ICC) com distúrbios respiratórios do sono, os resultados de pontuação de questionários sobre o sono (por exemplo, a Escala de Sonolência de Epworth) não são suficientemente sensíveis ou específicos para predizer distúrbios respiratórios do sono.[22]
É útil obter uma história sequencial da experiência de sono do paciente:[1]
Descrição dos horários usuais de dormir/acordar
Qualquer dificuldade observada para dormir
Número ou duração incomum dos períodos de vigília após o início do sono
Parceiros observam respiração periódica ou cessação da respiração durante o sono; o ronco é comum
Qualquer experiência de dispneia transitória que desperte do sono ou impeça o início do sono
Qualquer padrão de cefaleia ao acordar
Para avaliar melhor a sonolência, é recomendado fazer perguntas sobre atividades específicas como ler, assistir televisão e dirigir, e sobre a propensão do paciente adormecer durante essas atividades. Uma Escala de Sonolência de Epworth pode ser usada como guia para avaliar a sonolência, com pontuações ≥10 consideradas indicativas de sonolência anormal.
Com a respiração periódica na alta altitude, os sintomas são acordar frequentemente, má qualidade do sono e sensação de sufocamento
Alguns pacientes são relativamente assintomáticos, e o padrão anormal da respiração é notado por observação acidental ou por rastreamento com oximetria.
História que sugere causa alternativa
Como os sintomas são inespecíficos e podem estar relacionados a comorbidades, idade ou outras causas, uma anamnese cuidadosa é necessária para se fazer o diagnóstico diferencial. Em pacientes que se apresentam com esses sintomas, a presença de fatores de risco como sexo masculino, insuficiência cardíaca, fibrilação atrial e idade ≥60 anos deve levar à consideração imediata de ACS, além de AOS. Para complicar a relação entre AOS e ACS, a AOS pode ser um fator de risco independente e antecipar eventos como AVC ou infarto agudo do miocárdio, que subsequentemente predispõem à fisiologia da ACS.
Além de fatores históricos positivos, outras causas das queixas primárias, que incluem sono pouco restaurador, insônia e fadiga ou sonolência, devem ser investigadas.
Maus hábitos de sono
Presença ou ausência de síndrome das pernas inquietas
Depressão: como os sintomas de sono e depressão se sobrepõem, às vezes é útil usar questionários padronizados como o Inventário de Depressão de Beck, ou o Questionário Sobre a Saúde do(a) Paciente 9, para auxiliar na avaliação da probabilidade de depressão
As insuficiências cardíaca ou renal indevidamente tratadas podem causar perturbações do sono decorrentes de ortopneia, dispneia paroxística noturna e ansiedade com ou sem ACS
As outras causas de dispneia noturna, como ataques de pânico, refluxo gastroesofágico noturno ou asma, devem ser consideradas
Em pacientes classificados como nas classes II a IV da New York Heart Association (NYHA), com insuficiência cardíaca e suspeita de distúrbio respiratório do sono ou sonolência diurna excessiva, é necessária uma avaliação formal do sono para se distinguir uma AOS de uma ACS.[7][22]
Pacientes com ACS secundária também apresentam sinais e sintomas do distúrbio subjacente. O início dos sintomas de ACS pode ou não estar associado à progressão da doença subjacente.
História de fatores predisponentes
A respiração de Cheyne-Stokes (RCS) foi descrita em pacientes com insuficiência cardíaca tanto sistólica quanto diastólica.
Em uma grande série de casos de pacientes com ICC encaminhados para um laboratório de distúrbios do sono, os fatores de risco para ACS incluíram sexo masculino, fibrilação atrial, idade >60 anos e hipocapnia (pressão parcial de dióxido de carbono <38 mmHg durante a vigília).[9]
Uma alta prevalência de ACS também foi relatada em pacientes com malformações de Arnold-Chiari, neoplasia do tronco encefálico, acidente vascular cerebral agudo e atrofia de múltiplos sistemas. Além disso, endocrinopatias como acromegalia e hipotireoidismo foram associados à ACS.
Embora pacientes com tratamento de emergência para ACS geralmente sejam mais velhos (≥60 anos de idade), apresentem uma prevalência de doença arterial coronariana e tenham sono fragmentado, esses preditores clínicos não são suficientes para diferenciá-los daqueles sem ACS.
Medicamentos
A frequência e as doses de qualquer medicamento opioide são importantes para se avaliar uma possível apneia do sono. A respiração atáxica é mais frequente com uma dose diária equivalente de morfina de 200 mg/dia ou superior.[34] Muitos outros medicamentos são associados a insônia ou sonolência, incluindo betabloqueadores e vários antidepressivos. Uma avaliação da relação entre o início ou ajustes da posologia e o início dos sintomas é importante.
Exame físico
Não existem pistas de exames físicos específicos que levem ao diagnóstico de ACS. A presença de respiração periódica durante a vigília certamente seria sugestiva, mas raramente observada. Em vez disso, o exame pode oferecer pistas para condições subjacentes que constituiriam fator de risco para ACS, ou pistas que sugerem diagnósticos alternativos:
Orofaringe cheia, língua grande, grande circunferência do pescoço, ou todos os anteriores, são sugestivos de risco para AOS
Ritmo cardíaco anormal ou a presença da terceira ou quarta bulha cardíaca indicando ICC
Parede torácica anormal e excursões do diafragma que sugerem fisiologia restritiva ou paralisia diafragmática, que seria atípica para ACS
Deficits neurológicos focais indicativos de um distúrbio cortical ou subcortical (por exemplo, AVC, malformação de Chiari, neoplasia cerebral)
Fraqueza neuromuscular sugestiva de neuropatia periférica ou central, ou miopatia, a qual seria mais sugestiva de um distúrbio de hipoventilação relacionado ao sono que de ACS
Testes diagnósticos
É importante observar que é difícil definir o diagnóstico com base na história e no exame e, portanto, o teste fisiológico é essencial. A RCS é suficientemente prevalente em pacientes com ICC; mesmo na ausência dos sintomas, muitos defendem o rastreamento dessa população com oximetria noturna para detectar distúrbios respiratórios do sono.[35]
A oximetria noturna doméstica pode ser útil para verificar a presença de distúrbios respiratórios do sono em uma população de alto risco, mas não diferencia eventos centrais de eventos obstrutivos.[35] Portanto, a polissonografia é necessária, e os pacientes devem ser encaminhados para um estabelecimento com exames polissonográficos e experiência em interpretação.[36] A polissonografia consiste na observação estrita e na gravação de vários canais de dados durante uma noite inteira de sono em um estabelecimento especializado. As medidas incluem fluxo de ar, movimentos torácicos e abdominais, eletroencefalograma, ECG, eletromiogramas submental e tibial anterior, saturação de oxigênio e movimentos oculares.[Figure caption and citation for the preceding image starts]: Respiração de Cheyne-Stokes: polissonografia demonstrando o característico aumento e diminuição da ventilação separada por apneias centrais (melhor observado no sinal do transdutor de pressão nasal [P nasal] e abdominal [Abd], torácico [Tórax] e na soma dos traços de impedância respiratória), resultando em dessaturações quase sinusoidais na saturação de oxiemoglobina. A duração do ciclo entre eventos é de 75 segundos; o eletrocardiograma (ECG) revela fibrilação atrial, ambos característicos de um paciente com insuficiência cardíaca avançadaDistúrbios respiratórios relacionados ao sono. In: Krahn L, Silber M, Morgenthaler T. Atlas of sleep medicine. Nova York. Informa Healthcare, 2011. Com permissão da Mayo Foundation for Medical Education and Research. All rights reserved [Citation ends].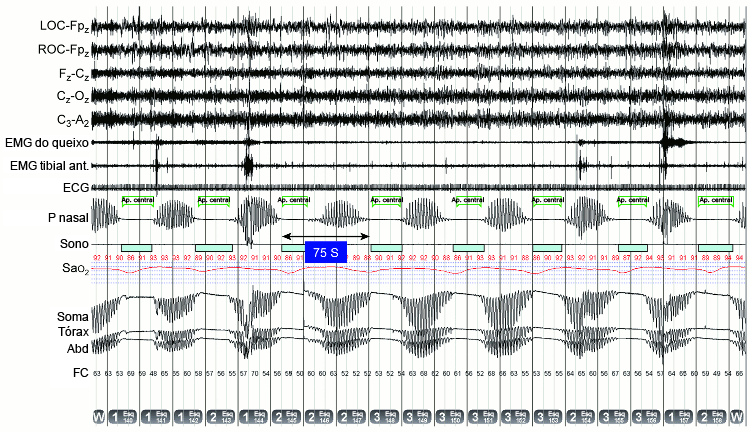
Outras investigações para fatores predisponentes podem ser realizadas, incluindo hormônio estimulante da tireoide sérico, creatinina sérica, ECG e ecocardiograma. Os pacientes com suspeita de acromegalia devem ter sua concentração sérica do fator de crescimento semelhante à insulina-1 medida.
O uso deste conteúdo está sujeito ao nosso aviso legal