Os achados característicos da história e do exame físico são muitas vezes suficientes para o diagnóstico do líquen plano cutâneo. Uma biópsia cutânea pode ser útil para confirmar o diagnóstico e é muitas vezes necessária em manifestações mais atípicas.[46]van der Meijden WI, Boffa MJ, Ter Harmsel B, et al. 2021 European guideline for the management of vulval conditions. J Eur Acad Dermatol Venereol. 2022 Jul;36(7):952-72.
https://onlinelibrary.wiley.com/doi/10.1111/jdv.18102
http://www.ncbi.nlm.nih.gov/pubmed/35411963?tool=bestpractice.com
[47]Tziotzios C, Lee JYW, Brier T, et al. Lichen planus and lichenoid dermatoses: clinical overview and molecular basis. J Am Acad Dermatol. 2018 Nov;79(5):789-804.
http://www.ncbi.nlm.nih.gov/pubmed/30318136?tool=bestpractice.com
Em todos os casos, é importante considerar a possibilidade da erupção ser induzida por medicamentos.[48]Asarch A, Gottlieb AB, Lee J, et al. Lichen planus-like eruptions: an emerging side effect of tumor necrosis factor-alpha antagonists. J Am Acad Dermatol. 2009 Jul;61(1):104-11.
http://www.ncbi.nlm.nih.gov/pubmed/19539844?tool=bestpractice.com
História
O líquen plano (LP) cutâneo tipicamente se manifesta pelo desenvolvimento espontâneo de lesões intensamente pruriginosas nos punhos, tornozelos, tronco e membros.[2]Boyd AS, Neldner KN. Lichen planus. J Am Acad Dermatol. 1991 Oct;25(4):593-619.
http://www.ncbi.nlm.nih.gov/pubmed/1791218?tool=bestpractice.com
Os pacientes com LP oral ou genital podem se queixar de erosões ou ulcerações dolorosas ou assintomáticas, e aqueles com líquen planopilar (LP do couro cabeludo) podem apresentar alopecia.[5]Mehregan DA, Van Hale HM, Muller SA. Lichen planopilaris: clinical and pathologic study of forty-five patients. J Am Acad Dermatol. 1992 Dec;27(6 Pt 1):935-42.
http://www.ncbi.nlm.nih.gov/pubmed/1479098?tool=bestpractice.com
[6]Cevasco NC, Bergfeld WF, Remzi BK, et al. A case-series of 29 patients with lichen planopilaris: the Cleveland Clinic Foundation experience on evaluation, diagnosis, and treatment. J Am Acad Dermatol. 2007 Jul;57(1):47-53.
http://www.ncbi.nlm.nih.gov/pubmed/17467854?tool=bestpractice.com
Normalmente, os sintomas de LP vulvar incluem dispareunia, queimação, ulceração, prurido e aumento do corrimento vaginal.[28]American College of Obstetricians and Gynecologists. Practice bulletin no. 224: diagnosis and management of vulvar skin disorders. Jul 2020 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2020/07/diagnosis-and-management-of-vulvar-skin-disorders
http://www.ncbi.nlm.nih.gov/pubmed/32590722?tool=bestpractice.com
Alguns pacientes podem apresentar deformidades ungueais como único sintoma ou em combinação com outras apresentações.[7]Scott MJ Jr, Scott MJ Sr. Ungual lichen planus: lichen planus of the nail. Arch Dermatol. 1979 Oct;115(10):1197-9.
http://www.ncbi.nlm.nih.gov/pubmed/507861?tool=bestpractice.com
A infecção por hepatite C ou fatores de risco, como a presença de estresse psicossocial, devem ser considerados.[42]García-Pola M, Rodríguez-Fonseca L, Suárez-Fernández C, et al. Bidirectional association between lichen planus and hepatitis C-an update systematic review and meta-analysis. J Clin Med. 2023 Sep 5;12(18):5777.
https://www.mdpi.com/2077-0383/12/18/5777
http://www.ncbi.nlm.nih.gov/pubmed/37762719?tool=bestpractice.com
[44]Manolache L, Seceleanu-Petrescu D, Benea V. Lichen planus patients and stressful events. J Eur Acad Dermatol Venereol. 2008 Apr;22(4):437-41.
http://www.ncbi.nlm.nih.gov/pubmed/18363912?tool=bestpractice.com
Considere as correlações entre o início da lesão e o início de quaisquer medicamentos associados ao LP; os medicamentos mais frequentemente associados incluem inibidores da ECA, diuréticos tiazídicos, antimaláricos, betabloqueadores, sais de ouro, penicilamina, inibidores do checkpoint imunológico, inibidores de tirosina quinase e antagonistas do fator de necrose tumoral (TNF)-alfa. Outros medicamentos foram associados a erupções liquenoides da mucosa oral (por exemplo, alopurinol, cetoconazol, anti-inflamatórios não esteroidais [AINEs], anticonvulsivantes, antirretrovirais).[34]Maul JT, Guillet C, Oschmann A, et al. Cutaneous lichenoid drug eruptions: a narrative review evaluating demographics, clinical features and culprit medications. J Eur Acad Dermatol Venereol. 2023 May;37(5):965-75.
https://onlinelibrary.wiley.com/doi/10.1111/jdv.18879
http://www.ncbi.nlm.nih.gov/pubmed/36652271?tool=bestpractice.com
[45]Halevy S, Shai A. Lichenoid drug eruptions. J Am Acad Dermatol. 1993 Aug;29(2 Pt 1):249-55.
http://www.ncbi.nlm.nih.gov/pubmed/8335745?tool=bestpractice.com
Certas vacinas também foram associadas ao LP (por exemplo, gripe [influenza], doença do coronavírus de 2019 [COVID-19], hepatite B).[16]Akay BN, Arslan A, Cekirge S, et al. The first reported case of lichen planus following inactivated influenza vaccination. J Drugs Dermatol. 2007 May;6(5):536-8.
http://www.ncbi.nlm.nih.gov/pubmed/17679190?tool=bestpractice.com
[17]Agrawal A, Shenoi SD. Lichen planus secondary to hepatitis B vaccination. Indian J Dermatol Venereol Leprol. 2004 Jul-Aug;70(4):234-5.
http://www.ijdvl.com/article.asp?issn=0378-6323;year=2004;volume=70;issue=4;spage=234;epage=235;aulast=Agrawal
http://www.ncbi.nlm.nih.gov/pubmed/17642622?tool=bestpractice.com
[18]Narasimhan M, Ramakrishnan R, Varri DS, et al. Lichen planus triggered by COVID-19 vaccination: a case series. J Family Med Prim Care. 2024 Jan;13(1):384-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10931865
http://www.ncbi.nlm.nih.gov/pubmed/38482327?tool=bestpractice.com
Exame físico
Cutâneo
Classicamente, há pápulas e placas poligonais e violáceas. Apesar de serem muito pruriginosas, raramente são observadas escoriações. Uma rede estriada e esbranquiçada sobrejacente (estrias de Wickham), que pode ser observada a olho nu, é um sinal físico característico.[49]Vazquez-Lopez F, Gomez-Diez S, Sanchez J, et al. Dermoscopy of active lichen planus. Arch Dermatol. 2007 Aug;143(8):1092.
http://www.ncbi.nlm.nih.gov/pubmed/17709683?tool=bestpractice.com
As lesões são mais comumente encontradas nos punhos e tornozelos, mas também podem estar presentes no tronco e nos membros.
As bolhas que ocorrem nas formas bolhosas do LP cutâneo geralmente envolvem lesões prévias e não na pele com aspecto normal. Entretanto, o LP penfigoide, uma condição sobreposta entre o LP e um grupo de doenças bolhosas subepidérmicas, manifesta-se com bolhas tensas tanto na pele normal quanto na pele afetada pelo LP.
As formas anulares do LP podem se assemelhar clinicamente ao granuloma anular; no entanto, alterações epidérmicas, como escamas e estrias de Wickham, favorecem um diagnóstico de LP.
Também foi descrita uma sobreposição do LP e do lúpus eritematoso. Esta pode se manifestar como lesões do LP com fotodistribuição (em locais rotineiramente expostos ao sol) com ou sem outros sinais de lúpus eritematoso.[19]Copeman PW, Schroeter AL, Kierland RR. An unusual variant of lupus erythematosus or lichen planus. Br J Dermatol. 1970 Aug;83(2):269-72.
http://www.ncbi.nlm.nih.gov/pubmed/4195341?tool=bestpractice.com
[20]Nagao K, Chen KR. A case of lupus erythematosus/lichen planus overlap syndrome. J Dermatol. 2006 Mar;33(3):187-90.
http://www.ncbi.nlm.nih.gov/pubmed/16620224?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Líquen plano cutâneoFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].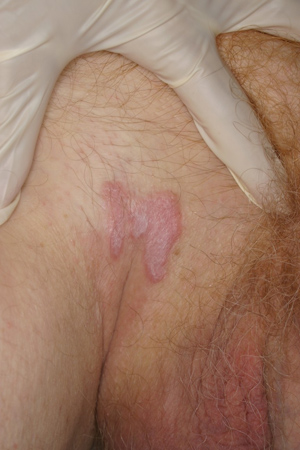
Oral e genital
Classicamente, na doença oral são observadas reticulação esbranquiçada da mucosa bucal, gengivite descamativa dolorosa e erosões na língua.[3]Dissemond J. Oral lichen planus: an overview. J Dermatolog Treat. 2004 Jun;15(3):136-40.
http://www.ncbi.nlm.nih.gov/pubmed/15204144?tool=bestpractice.com
O LP da vulva pode ser categorizado em 3 tipos: erosivo, clássico ou hipertrófico.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
As características do LP vulvar erosivo incluem uma mácula ou mancha vermelha com aspecto "vitrificado" bem demarcada, que pode ser contornada por uma borda branca rendada ou elevada, localizada nos pequenos lábios, vestíbulo e/ou vagina.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
Alterações arquitetônicas, como aderências ou fusão da linha média dos pequenos lábios, podem ocorrer ao longo do tempo.[28]American College of Obstetricians and Gynecologists. Practice bulletin no. 224: diagnosis and management of vulvar skin disorders. Jul 2020 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2020/07/diagnosis-and-management-of-vulvar-skin-disorders
http://www.ncbi.nlm.nih.gov/pubmed/32590722?tool=bestpractice.com
[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
[51]Edwards SK, Bates CM, Lewis F, et al. 2014 UK national guideline on the management of vulval conditions. Int J STD AIDS. 2015 Aug;26(9):611-24.
http://www.ncbi.nlm.nih.gov/pubmed/25300587?tool=bestpractice.com
O LP vulvar clássico pode ocorrer em qualquer lugar da pele vulvar como uma placa ou pápula rosa-avermelhada, roxo-acastanhada ou cinza-esbranquiçada com uma borda irregular.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
O LP hipertrófico ocorre na pele vulvar e/ou perianal como uma placa rosa-avermelhada ou violácea; estas são tipicamente circunferenciais e ovoides com uma borda arredondada.[50]Day T, Wilkinson E, Rowan D, et al. Clinicopathologic diagnostic criteria for vulvar lichen planus. J Low Genit Tract Dis. 2020 Jul;24(3):317-29.
https://journals.lww.com/jlgtd/fulltext/2020/07000/clinicopathologic_diagnostic_criteria_for_vulvar.16.aspx
http://www.ncbi.nlm.nih.gov/pubmed/32205763?tool=bestpractice.com
O comprometimento oral concomitante é comum (ocorre em até 70% dos casos) nas pacientes com LP erosivo vulvovaginal.[28]American College of Obstetricians and Gynecologists. Practice bulletin no. 224: diagnosis and management of vulvar skin disorders. Jul 2020 [internet publication].
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2020/07/diagnosis-and-management-of-vulvar-skin-disorders
http://www.ncbi.nlm.nih.gov/pubmed/32590722?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Líquen plano oralFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].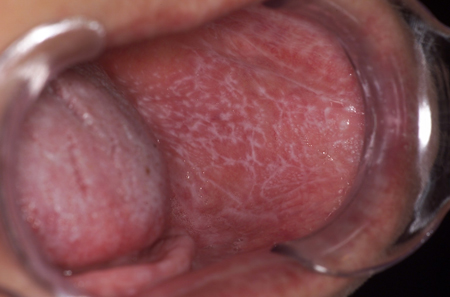 [Figure caption and citation for the preceding image starts]: Líquen plano genitalFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].
[Figure caption and citation for the preceding image starts]: Líquen plano genitalFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].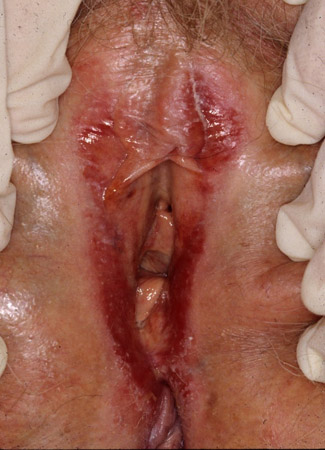
Ungueal
As alterações ungueais clássicas abrangem o adelgaçamento lateral da lâmina ungueal, sulcos longitudinais, pterígio dorsal e cicatrização.[Figure caption and citation for the preceding image starts]: Líquen plano unguealFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends]. [Figure caption and citation for the preceding image starts]: Líquen plano unguealFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].
[Figure caption and citation for the preceding image starts]: Líquen plano unguealFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].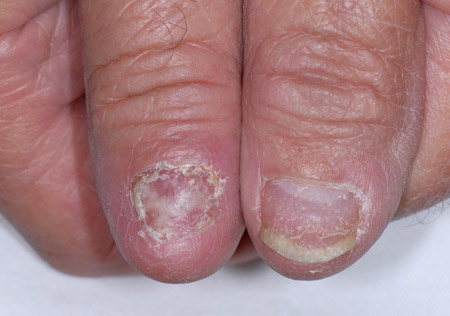
Líquen planopilar (LP do couro cabeludo)
Acúmulos ceratóticos foliculares com inflamação perifolicular são observados no início. Ocorre alopecia cicatricial.[5]Mehregan DA, Van Hale HM, Muller SA. Lichen planopilaris: clinical and pathologic study of forty-five patients. J Am Acad Dermatol. 1992 Dec;27(6 Pt 1):935-42.
http://www.ncbi.nlm.nih.gov/pubmed/1479098?tool=bestpractice.com
[6]Cevasco NC, Bergfeld WF, Remzi BK, et al. A case-series of 29 patients with lichen planopilaris: the Cleveland Clinic Foundation experience on evaluation, diagnosis, and treatment. J Am Acad Dermatol. 2007 Jul;57(1):47-53.
http://www.ncbi.nlm.nih.gov/pubmed/17467854?tool=bestpractice.com
[7]Scott MJ Jr, Scott MJ Sr. Ungual lichen planus: lichen planus of the nail. Arch Dermatol. 1979 Oct;115(10):1197-9.
http://www.ncbi.nlm.nih.gov/pubmed/507861?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Líquen planopilarFotografias clínicas da Mayo Clinic (usadas com permissão). [Citation ends].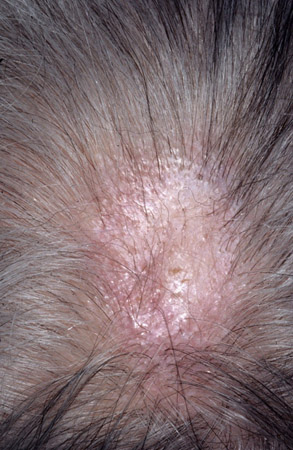
Observe que a presença de uma única lesão em qualquer local pode indicar ceratose liquenoide, em vez de LP.
Investigações laboratoriais
Os achados característicos da história e do exame físico são muitas vezes suficientes para o diagnóstico do líquen plano cutâneo. Evidências sorológicas de hepatite C podem dar algum suporte ao diagnóstico do LP, mas a ausência não tem valor diagnóstico.
Histologia
Pode ser necessária uma biópsia para confirmação do diagnóstico. Os espécimes da biópsia mucocutânea revelam infiltrados liquenoides.[2]Boyd AS, Neldner KN. Lichen planus. J Am Acad Dermatol. 1991 Oct;25(4):593-619.
http://www.ncbi.nlm.nih.gov/pubmed/1791218?tool=bestpractice.com
Estruturas eosinofílicas amorfas (denominadas de corpos de Civatte ou corpos coloides) representam os ceratinócitos necróticos e geralmente são encontrados na junção derme-epiderme ou abaixo dela. A hipergranulose e a hiperceratose também podem ser observadas. As silhuetas das cristas interpapilares epidérmicas podem apresentar uma aparência serrilhada.
Se os achados histológicos do LP não estiverem presentes na biópsia, devem ser considerados diagnósticos alternativos ou a repetição da biópsia caso haja forte suspeita clínica ou possíveis fatores na história.
Imunofluorescência direta (IFD)
O teste de IFD não é realizado na prática de rotina. No entanto, considere realizar o exame de IFD na pele ou mucosa lesionada se o diagnóstico não foi obtido com biópsias prévias ou se houver suspeita de outras condições mediadas imunologicamente. O exame da IFD dos espécimes da biópsia cutânea do LP revela ceratinócitos necróticos (corpos citoides) com imunoglobulina M (IgM) e deposição linear ou frouxa de fibrinogênio nas membranas basais.[52]Kulthanan K, Jiamton S, Varothai S, et al. Direct immunofluorescence study in patients with lichen planus. Int J Dermatol. 2007 Dec;46(12):1237-41.
http://www.ncbi.nlm.nih.gov/pubmed/18173515?tool=bestpractice.com
A sensibilidade desses exames é de 75%, de modo que a ausência desses achados não exclui o diagnóstico.[52]Kulthanan K, Jiamton S, Varothai S, et al. Direct immunofluorescence study in patients with lichen planus. Int J Dermatol. 2007 Dec;46(12):1237-41.
http://www.ncbi.nlm.nih.gov/pubmed/18173515?tool=bestpractice.com
A IFD não é essencial ao diagnóstico de LP.

 [Figure caption and citation for the preceding image starts]: Líquen plano genitalFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].
[Figure caption and citation for the preceding image starts]: Líquen plano genitalFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].
 [Figure caption and citation for the preceding image starts]: Líquen plano unguealFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].
[Figure caption and citation for the preceding image starts]: Líquen plano unguealFotografias clínicas da Mayo Clinic (usadas com permissão) [Citation ends].
