Abordagem
As três principais articulações envolvidas incluem o joelho, o tornozelo e a articulação radiocapitelar do cotovelo. O exame físico deve ser específico para a articulação. O fator mais crítico que influencia o tratamento de um paciente com osteocondrite dissecante é a aparente estabilidade ou instabilidade do fragmento de osteocondrite dissecante.
História
A maioria dos pacientes com osteocondrite dissecante é composta por atletas adolescentes ou adultos jovens. Lesão traumática pode ou não estar associada com o início da dor. Se houver história de trauma, devem ser feitas perguntas específicas com relação ao tipo de lesão.
Sintomas
Dor vaga na articulação pode estar presente. A dor pode ser exacerbada pelo aumento da atividade (ou seja, participação no esporte).
Avaliação clínica do joelho
Sintomas: subir escadas ou correr em aclives ou declives irá exercer mais força na região da osteocondrite dissecante e poderá exacerbar a dor ainda mais. Os sintomas mecânicos, como bloqueio, travamento e derrame recorrente, podem sugerir um corpo flutuante intra-articular ou uma lesão instável de osteocondrite dissecante.
Marcha: o paciente pode deambular com uma marcha antálgica, protegendo o membro comprometido. Eles podem deambular com uma marcha de rotação externa, tentando não colocar carga na região lateral do côndilo femoral medial da crista tibial medial.
Inchaço: pode haver um derrame, que pode ser detectado com rechaço.
Teste de Wilson: pode ser positivo, representando uma lesão no local clássico, a região lateral do côndilo femoral medial. O teste de Wilson é realizado pela flexão do joelho em 90° e rotação interna da tíbia. O joelho é, então, estendido devagar. O agravamento da dor em 30° de flexão, que é aliviada com a rotação externa da tíbia, representa um teste positivo. No entanto, esse teste tem sensibilidade e especificidade muito baixas.
Palpação direta: a interlinha articular e os côndilos femorais devem ser palpados diretamente para ajudar a diferenciar a patologia meniscal da osteocondral. Dor na interlinha articular tem maior probabilidade de representar patologia do menisco, ao passo que a sensibilidade ao longo do côndilo femoral pode representar um defeito osteocondral.
Perda da amplitude de movimento (ROM): uma grande efusão ou corpos soltos intra-articulares podem resultar em perda de movimento, especificamente de extensão terminal.
Atrofia de quadríceps: isto pode estar presente com lesão crônica.
Avaliação clínica do tornozelo
Sintomas: os sintomas mecânicos, incluindo bloqueio, captura e efusão recorrente, podem estar presentes, indicando uma osteocondrite dissecante instável ou corpo solto intra-articular.
Marcha: o paciente pode ter uma marcha antálgica.
Inchaço: uma efusão de tornozelo pode estar presente e é mais facilmente apreciada no aspecto póstero-medial e anterolateral da articulação.
Palpação direta: com o tornozelo em dorsiflexão máxima, pode haver sensibilidade com a palpação sobre a região póstero-medial da cúpula talar. Com o tornozelo em flexão plantar máxima, pode haver sensibilidade com a palpação sobre a região anterolateral da cúpula talar.
Avaliação clínica do cotovelo
Sintomas: o paciente pode reclamar de dor e sensibilidade sobre o aspecto lateral do cotovelo, especificamente o capítulo.
Inchaço: um derrame pode estar presente.
Palpação: crepitação com pronação e supinação pode ser provocada. Pode haver sensibilidade com palpação sobre o capítulo.
Perda de ADM: frequentemente a perda de movimento, especificamente a extensão, pode ser demonstrada.
O teste de compressão radiocapitelar ativo pode ser positivo. Ele pode ser obtido ao se aplicar uma força valga ao cotovelo com pronação e supinação.
Radiografias simples
As incidências do joelho devem incluir:
Vista anteroposterior ortostática dos joelhos bilaterais
Vista lateral a 30º de flexão
Incidência tangencial ou pelo método de Merchant da articulação patelofemoral
Incidência da flexão posteroanterior (PA) ou incisura.
Deve ser dada atenção particular à região posterolateral do côndilo femoral medial, cuja observação é melhor na incidência da flexão PA ou da incisura
O alinhamento do membro inferior deve ser avaliado com uma radiografia panorâmica do membro inferior. Se existir desalinhamento e a linha de suporte de peso passar pelo compartimento afetado, alguns cirurgiões ortopédicos considerarão uma osteotomia para aliviar a carga do compartimento envolvido.[3]
[Figure caption and citation for the preceding image starts]: Visão em túnel da osteocondrite dissecanteDo acervo de H. Chambers, MD [Citation ends]. [Figure caption and citation for the preceding image starts]: Radiografia pré-operatória com grande lesão da osteocondrite do côndilo femoralDo acervo de H. Chambers, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografia pré-operatória com grande lesão da osteocondrite do côndilo femoralDo acervo de H. Chambers, MD [Citation ends].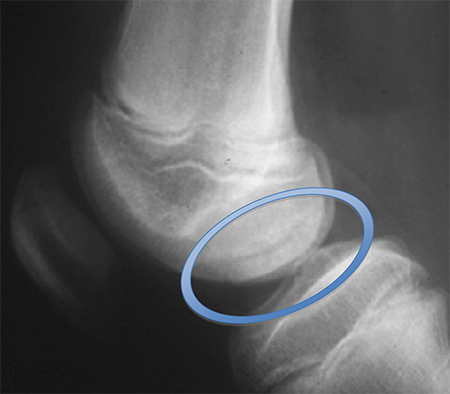 As incidências do tornozelo devem incluir:
As incidências do tornozelo devem incluir:
Anteroposterior
Lateral
Encaixe do tornozelo.
Incidência com o calcâneo levantado pode revelar defeitos posterolaterais ou posteromediais.
As incidências do cotovelo devem incluir:
Anteroposterior
Lateral
Oblíqua externa e interna.
Exames de imagem adicionais
Todos os pacientes devem primeiro ser avaliados com exame clínico e radiografias simples. Em geral, as suspeitas de lesão dos tecidos moles (entorses e torções) são mais bem avaliadas com ressonância nuclear magnética (RNM), enquanto lesões ósseas sutis são mais bem visualizadas por tomografia computadorizada (TC). Outros estudos diagnósticos podem ser escolhidos após consulta ortopédica.
tomografia computadorizada (TC)
Esta modalidade é muito útil na identificação de corpos flutuantes na articulação. O contraste acentuado entre o osso e os tecidos moles, juntamente com a capacidade de obter cortes finos, torna a TC uma boa ferramenta para identificar corpos flutuantes presos dentro dos recessos da articulação e nas pregas sinoviais. A capacidade de obter imagens axiais, coronais e sagitais aumenta mais sua utilidade na identificação de lesão osteocondral. Isso é particularmente útil se houver um derrame articular. Caso não haja derrame, um artrograma pode ser realizado para avaliar a superfície da cartilagem.
RNM
Fornece visualização direta da superfície condral nos planos axial, coronal e sagital. A RNM mostrou ser um útil mecanismo não invasivo para identificar lesões osteocondrais.[24][25][26] Ajuda a delinear a estabilidade da lesão, bem como o local e número de lesões e corpos flutuantes. A sensibilidade da RNM para determinar a extensão da lesão condral comparada com a artroscopia variou de 33% a 96% nos estudos disponíveis e, em geral, subestima a extensão da lesão.[27] O protocolo da RNM para a osteocondrite dissecante juvenil é geralmente específico por centro. De forma ideal, os protocolos devem incluir uma sequência sensível a cartilagem e uma sequência sensível a líquido. Atenção é dada à quantidade de edema medular localizado, bem como o local e tamanho da lesão e a estabilidade de um fragmento osteocondral.[Figure caption and citation for the preceding image starts]: Corte coronal da ressonância nuclear magnética (RNM) do tálus mostrando uma lesão osteocondral na região medial da cúpula talarGupta RK, Kansay R, Aggarwal V, et al. Osteochondritis dessicans of the talus in a 26-year-old woman. BMJ Case Reports 2009; doi:10.1136/bcr.06.2008.0091 [Citation ends]. [Figure caption and citation for the preceding image starts]: Corte sagital da ressonância nuclear magnética (RNM) do tálus mostrando uma lesão osteocondral na região posterior da cúpula talarGupta RK, Kansay R, Aggarwal V, et al. Osteochondritis dessicans of the talus in a 26-year-old woman. BMJ Case Reports 2009; doi:10.1136/bcr.06.2008.0091 [Citation ends].
[Figure caption and citation for the preceding image starts]: Corte sagital da ressonância nuclear magnética (RNM) do tálus mostrando uma lesão osteocondral na região posterior da cúpula talarGupta RK, Kansay R, Aggarwal V, et al. Osteochondritis dessicans of the talus in a 26-year-old woman. BMJ Case Reports 2009; doi:10.1136/bcr.06.2008.0091 [Citation ends].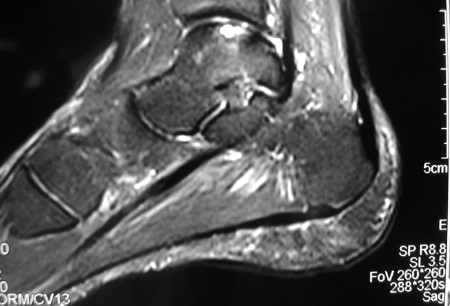 Foram usadas comparações dos achados de artroscopia e RNM para classificar a gravidade da osteocondrite dissecante e, assim, prever a estabilidade do fragmento de osteocondrite dissecante.[28][29]
Foram usadas comparações dos achados de artroscopia e RNM para classificar a gravidade da osteocondrite dissecante e, assim, prever a estabilidade do fragmento de osteocondrite dissecante.[28][29]
Estágio I
Achado artroscópico: irregularidade e amolecimento da cartilagem. Sem fissura. Sem fragmento definido.
Achador de RNM: sem quebra, mas espessamento na cartilagem articular.
Estágio II
Achado artroscópico: cartilagem articular rompida, mas não deslocada.
Achado da RNM: cartilagem articular rompida, borda de baixo sinal atrás do fragmento, indicando ligação fibrosa.
Estágio III
Achado artroscópico: fragmento definido, deslocado, mas ainda ligado parcialmente por alguma cartilagem (ou seja, lesão em aba).
Achado da RNM: cartilagem articular rompida, com alterações de sinal alto em T2 atrás do fragmento, sugerindo líquido atrás da lesão.
Estágio IV
Achado artroscópico: corpo flutuante e defeito da superfície articular.
Achado da RNM: corpo flutuante e defeito da superfície articular.
A precisão da RNM para a classificação da lesão da osteocondrite dissecante em estágios pode ser melhorada de 45% a 85% ao interpretar a linha de alto sinal em T2 (estágio III) como um preditor da instabilidade apenas quando acompanhado por uma ruptura na cartilagem na imagem ponderada de T1.[30][Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) anteroposterior pré-operatóriaDo acervo de H. Chambers, MD [Citation ends].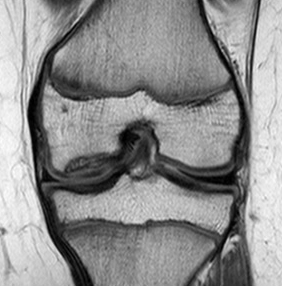 [Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) lateral pré-operatória sem comprometimento da cartilagem articularDo acervo de H. Chambers, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) lateral pré-operatória sem comprometimento da cartilagem articularDo acervo de H. Chambers, MD [Citation ends].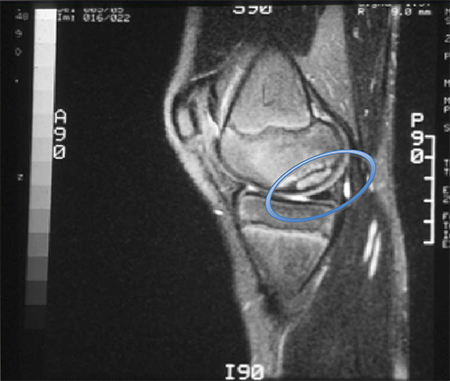
Artrorressonância
Pode fornecer informações adicionais relacionadas à superfície articular. Administração intra-articular de contraste pode ser realizada na ausência de grande derrame articular. Isso pode ajudar a precisão da RNM a diagnosticar defeitos condrais sutis e determinar a estabilidade da lesão osteocondral. A administração intravenosa de gadolínio, que é secretado pela membrana sinovial, melhora a visualização do edema ósseo e das lesões osteocondrais.[31][32] A artrorressonância é particularmente útil no cotovelo, já que permite detectar a presença de corpos flutuantes cartilaginosos.
Artroscopia diagnóstica
Continua sendo o exame mais específico e sensível, mas como um procedimento invasivo, sua função no diagnóstico inicial deve ser limitada devido à disponibilidade de técnicas de imagem avançadas não invasivas.
O uso deste conteúdo está sujeito ao nosso aviso legal