Abordagem
As metas do tratamento consistem em aliviar os sintomas agudos e evitar a transmissão.
Considerações iniciais sobre o tratamento
Para pessoas sintomáticas com uretrite confirmada (secreção mucopurulenta, coloração de Gram com ≥2 leucócitos polimorfonucleares [PMNs] por campo de grande aumento, teste de esterase leucocitária positivo na urina ou ≥10 PMNs por campo de grande aumento no sedimento da urina), o tratamento presuntivo para uretrite gonocócica (UG) e não gonocócica (UNG) deve ser administrado antes dos resultados do exame.[1][29][32][43][44] Os pacientes devem se abster de praticar sexo durante o tratamento. Se não for possível confirmar uretrite, o tratamento deverá ser suspenso, a não ser que se considere que o paciente apresenta risco elevado de infecção e que é alta a probabilidade de que ele não retorne para acompanhamento.
Em relação aos pacientes com uretrite, devem ser empregados todos os esforços para garantir que os parceiros sexuais do paciente nos últimos 60 dias sejam avaliados e tratados com o esquema recomendado.
[  ]
A terapia para o(a) parceiro(a) deve ser considerada nos(as) pacientes heterossexuais com infecção por clamídia ou gonorreia quando não for possível garantir que todos(as) os(as) parceiros(as) sexuais do(a) paciente nos últimos 60 dias serão avaliados(as) e tratados(as).[1] Essa prática consiste em fornecer medicamentos ou prescrições ao parceiro por intermédio da paciente sem que o parceiro seja examinado pelo profissional de saúde.[1] As leis que regem a terapia para o parceiro podem variar de um país para outro. As pacientes devem entrar em contato com o departamento de saúde local para determinar a legalidade dessa prática na região.[1][45][46][47] Esses programas são controversos porque, embora sejam efetivos na redução da transmissão de gonorreia e uretrite por clamídia, eles não aproveitam a oportunidade para proporcionar contato pessoal, aconselhamento, detecção de outras infecções sexualmente transmissíveis ou detecção de alergia a antibióticos.[48]
]
A terapia para o(a) parceiro(a) deve ser considerada nos(as) pacientes heterossexuais com infecção por clamídia ou gonorreia quando não for possível garantir que todos(as) os(as) parceiros(as) sexuais do(a) paciente nos últimos 60 dias serão avaliados(as) e tratados(as).[1] Essa prática consiste em fornecer medicamentos ou prescrições ao parceiro por intermédio da paciente sem que o parceiro seja examinado pelo profissional de saúde.[1] As leis que regem a terapia para o parceiro podem variar de um país para outro. As pacientes devem entrar em contato com o departamento de saúde local para determinar a legalidade dessa prática na região.[1][45][46][47] Esses programas são controversos porque, embora sejam efetivos na redução da transmissão de gonorreia e uretrite por clamídia, eles não aproveitam a oportunidade para proporcionar contato pessoal, aconselhamento, detecção de outras infecções sexualmente transmissíveis ou detecção de alergia a antibióticos.[48]
A uretrite pode facilitar a transmissão de vírus da imunodeficiência humana (HIV). O tratamento é o mesmo em indivíduos com HIV e em indivíduos sem HIV.[1]
Coloração de Gram inicial sugestiva de gonorreia
Os Centros de Controle e Prevenção de Doenças (CDC) dos EUA reavaliaram as recomendações para o tratamento da gonorreia com base na preocupação crescente sobre o manejo antimicrobiano, em particular o impacto do uso de antimicrobianos no microbioma e mudanças na suscetibilidade à azitromicina para gonorreia e outros organismos. Portanto, o CDC agora recomenda a monoterapia com ceftriaxona para o tratamento de Neisseria gonorrhoeae, pois ela permanece altamente suscetível à ceftriaxona, a resistência à azitromicina está aumentando e o uso prudente dos agentes antimicrobianos apoia a limitação do seu uso.[1]
O tratamento com 7 dias de doxiciclina oral é recomendado quando a infecção por clamídia não foi descartada.[1]
Se a ceftriaxona não estiver disponível, a cefixima oral é um agente alternativo adequado.[1]
Em pacientes com alergia a cefalosporinas, pode-se considerar gentamicina por via intramuscular em dose única associada a uma dose alta de azitromicina; no entanto, efeitos adversos gastrointestinais podem limitar o uso desses regimes.[1]
A monoterapia com ceftriaxona por via intramuscular é recomendada como esquema terapêutico de primeira linha em gestantes, preferencialmente administrada sob observação direta. Uma dose única de azitromicina pode ser adicionada para tratar clamídia, caso a infecção por clamídia não tenha sido descartada.[1] Recomenda-se a consulta com um infectologista se a paciente apresentar alergia a cefalosporinas ou se houver quaisquer outras considerações que contraindiquem o tratamento com esses esquemas.[1][Figure caption and citation for the preceding image starts]: Coloração de Gram do exsudato uretral mostrando diplococos Gram-negativos e leucócitos polimorfonuclearesAdaptado de Public Health Image Library, CDC (Jacobs N, 1974) [Citation ends].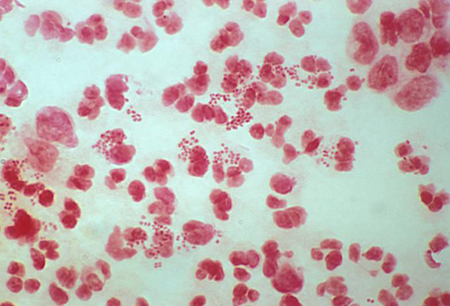
Coloração de Gram inicial não sugestiva de gonorreia
Inicialmente, esses pacientes são tratados somente para UNG. O tratamento presuntivo com doxiciclina é recomendado, pois esse medicamento é altamente eficaz para C trachomatis e tem alguma atividade contra a M genitalium.[1] A azitromicina deve ser considerada como opção de tratamento secundário devido aos crescentes relatos de falhas do tratamento e resistência antimicrobiana a macrolídeos com a M genitalium.[29][49] Um esquema de dosagem de azitromicina por vários dias pode proteger contra a indução de resistência da M genitalium.[1]
A eritromicina e o levofloxacino não são mais recomendados para o tratamento da UNG devido a efeitos adversos gastrointestinais e eficácia inferior, respectivamente.[1]
Gestantes devem ser tratadas com azitromicina como esquema terapêutico de primeira linha.[1] A amoxicilina é um tratamento alternativo se for detectada infecção por clamídia.[1] A doxiciclina e as fluoroquinolonas não são recomendadas na gestação. Recomenda-se a consulta com um infectologista se o paciente apresentar quaisquer considerações que impeçam o tratamento com esses esquemas.
Quando os resultados de qualquer teste de amplificação de ácidos nucleicos (NAAT) e/ou teste de cultura estiverem disponíveis, a escolha do antibiótico é baseada na epidemiologia de infecções específicas e padrões de sensibilidade antimicrobiana locais. Se um NAAT for positivo para gonorreia, uma cultura deve ser realizada antes de se adicionar o tratamento antigonocócico.[29]
Acompanhamento
O CDC recomenda que o teste para confirmar a cura não seja necessário para pessoas que recebem um diagnóstico de gonorreia urogenital não complicada tratadas com qualquer um dos esquemas recomendados ou alternativos.[1] Homens que recebem um diagnóstico específico de clamídia, gonorreia ou Trichomonas devem ser reavaliados 3 meses após tratamento, uma vez que altas taxas de reinfecção são relatadas, independentemente de seus parceiros sexuais terem sido tratados.
As gestantes devem ser testadas novamente para assegurar a cura, de preferência com um NAAT como reação em cadeia da ligase ou reação em cadeia da polimerase da secreção uretral e/ou do sedimento urinário. O teste da cura da clamídia é recomendado 4 semanas após o tratamento, com uma re-testagem a 3 meses. Uma nova testagem para gonorreia é recomendada a 3 meses.[1]
Uretrite recorrente ou persistente
Os sinais objetivos de uretrite devem ser confirmados. Sem evidência objetiva de uretrite, evoluções prolongadas ou repetidas de antimicrobianos têm pouco benefício. Os pacientes devem ser então (re)avaliados quanto às causas não infecciosas de uretrite (por exemplo, trauma, instrumentação, inserção de corpo estranho e irritação química, incluindo espermicidas).
Se o paciente não tiver concluído o tratamento inicial de forma confiável ou tiver sido exposto novamente por um parceiro não tratado, ele/ela deverá ser tratado outra vez com o mesmo esquema usado inicialmente.
A falha do tratamento deve ser considerada nos seguintes pacientes:[1]
Pacientes cujos sintomas não remitam em 3 a 5 dias após tratamento apropriado e que não relatam qualquer contato sexual durante o período pós-tratamento
Pacientes com um teste positivo para confirmação de cura (isto é, uma cultura positiva >72 horas ou NAAT >7 dias após receberem o tratamento recomendado) e que não relatam qualquer contato sexual durante o período pós-tratamento.
Pacientes com ureterite gonocócica e suspeita de falha no tratamento devem ter amostras clínicas relevantes para cultura e teste de sensibilidade antimicrobiana, e um especialista em doenças infecciosas deve ser consultado.[1]
Nas regiões em que o Trichomonas vaginalis é prevalente, os homens que fazem sexo com mulheres e apresentam uretrite persistente ou recorrente devem ser empiricamente tratados com metronidazol ou tinidazol.[1] Se o T vaginalis for improvável, e a M genitalium for detectada em exames, a testagem da resistência direciona para a terapia adequada.[1][28] Se a M genitalium for resistente a macrolídeos ou a testagem da resistência para a M genitalium não estiver disponível, os pacientes devem ser presuntivamente tratados com doxiciclina para reduzir a carga bacteriana, seguida por moxifloxacino para eliminar a infecção.[1] Os esquemas de antibioticoterapia podem variar conforme os protocolos locais; informe-se sobre as orientações locais. Os pacientes com UNG persistente ou recorrente após tratamento presuntivo para M genitalium ou T vaginalis devem ser encaminhados a um especialista para tratamento.[1]
Os antibióticos fluoroquinolonas sistêmicos, como o moxifloxacino, podem causar eventos adversos graves, incapacitantes e potencialmente duradouros ou irreversíveis. Isso inclui, mas não está limitado a tendinopatia/ruptura de tendão; neuropatia periférica; artropatia/artralgia; aneurisma e dissecção da aorta; regurgitação da valva cardíaca; disglicemia; e efeitos no sistema nervoso central, incluindo convulsões, depressão, psicose e pensamentos e comportamento suicida.[50]
Restrições de prescrição aplicam-se ao uso de fluoroquinolonas e essas restrições podem variar entre os países. Em geral, o uso de fluoroquinolonas deve ser restrito apenas em infecções bacterianas graves e de risco de vida. Algumas agências regulatórias também podem recomendar que eles sejam usados apenas em situações em que outros antibióticos comumente recomendados para a infecção sejam inadequados (por exemplo, resistência, contraindicações, falha do tratamento, indisponibilidade).
Consulte as diretrizes locais e o formulário de medicamentos para obter mais informações sobre adequação, contraindicações e precauções.
Falhas de tratamento devem levar à consulta imediata com um infectologista. Em muitos países, esses casos devem ser relatados às autoridades sanitárias governamentais.[1]
Como último recurso, em casos refratários, causas raras como uretrite herpética devem ser descartadas.
O uso deste conteúdo está sujeito ao nosso aviso legal