O tratamento depende da determinação precisa da natureza e gravidade da lesão.
O tratamento conservador é considerado para fraturas sem desvio, fraturas anatomicamente reduzidas (embora o desfecho funcional possa ser melhor se tratada operativamente) e pacientes com comorbidades graves que não podem ser submetidos à cirurgia.[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204.
O manejo não cirúrgico inclui gesso, com ou sem apoio por, no mínimo, 6 semanas.[19]Kyriacou H, Mostafa AMHAM, Davies BM, et al. Principles and guidelines in the management of ankle fractures in adults. J Perioper Pract. 2021 Nov;31(11):427-34.
https://journals.sagepub.com/doi/full/10.1177/1750458920969029
http://www.ncbi.nlm.nih.gov/pubmed/33826430?tool=bestpractice.com
[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204. O manejo funcional com amplitude de movimento controlada e combinações com ou sem apoio também podem ser considerados.[40]Petrisor BA, Poolman R, Koval K, et al. Management of displaced ankle fractures. J Orthop Trauma. 2006;20:515-518.
http://www.ncbi.nlm.nih.gov/pubmed/16891946?tool=bestpractice.com
As diretrizes do Reino Unido recomendam gesso de contato próximo como uma alternativa à cirurgia para pacientes com mais de 60 anos de idade, se a redução puder ser mantida com gesso.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
[41]Willett K, Keene DJ, Mistry D, et al. Close contact casting vs surgery for initial treatment of unstable ankle fractures in older adults: a randomized clinical trial. JAMA. 2016 Oct 11;316(14):1455-63.
http://www.ncbi.nlm.nih.gov/pubmed/27727383?tool=bestpractice.com
Um ensaio clínico randomizado e controlado realizado com 620 adultos com mais de 60 anos de idade, com fratura do tornozelo aguda e visivelmente instável, constatou que o uso de gesso de contato próximo, em comparação com a cirurgia, resultou em desfechos funcionais similares em 6 meses, com menos complicações da ferida.[41]Willett K, Keene DJ, Mistry D, et al. Close contact casting vs surgery for initial treatment of unstable ankle fractures in older adults: a randomized clinical trial. JAMA. 2016 Oct 11;316(14):1455-63.
http://www.ncbi.nlm.nih.gov/pubmed/27727383?tool=bestpractice.com
Para fraturas tratadas de maneira conservadora, é importante obter radiografias em série para assegurar que a fratura não tenha se deslocado novamente, que a congruência da articulação tenha sido mantida e que esteja cicatrizando de maneira adequada. Novas radiografias devem ser obtidas imediatamente após a redução.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204. Alguns especialistas também sugerem repetir as radiografias 5-7 dias após a redução.[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204. Em padrões da fratura nos quais a estabilidade é incerta, os pacientes devem ser avaliados em até 2 semanas, com radiografias adicionais (suportando peso, se possível) para confirmar se a posição continua aceitável.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
O tratamento operatório deve ser considerado se houver deslocamento da fratura ou se ela não cicatrizar.[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204.
Uma classificação de fratura simples com base na estabilidade pode ser útil na escolha entre o tratamento não cirúrgico e cirúrgico, uma vez que aproximadamente metade dessas fraturas pode ser tratada de forma eficaz sem cirurgia.[42]Pakarinen H. Stability-based classification for ankle fracture management and the syndesmosis injury in ankle fractures due to a supination external rotation mechanism of injury. Acta Orthop Suppl. 2012;83:1-26.
http://www.ncbi.nlm.nih.gov/pubmed/23205893?tool=bestpractice.com
Em desvios ou fraturas instáveis, há uma redução de 0.68 no risco de um evento adverso que favorece o manejo cirúrgico em comparação ao não cirúrgico.[40]Petrisor BA, Poolman R, Koval K, et al. Management of displaced ankle fractures. J Orthop Trauma. 2006;20:515-518.
http://www.ncbi.nlm.nih.gov/pubmed/16891946?tool=bestpractice.com
As técnicas de fixação cirúrgica para fraturas do tornozelo são variadas. Não há diretrizes para dispositivos de fixação. A cirurgia nos tecidos moles deve ser realizada o mais rápido possível. Um atraso no tratamento cirúrgico está associado a uma taxa elevada de complicações como infecção e satisfação do paciente reduzida.[43]Schepers T, de Vries MR, van Lieshout EM, et al. The timing of ankle fracture surgery and the effect on infectious complications; a case series and systematic review of the literature. Int Orthop. 2013;37:489-494.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3580081
http://www.ncbi.nlm.nih.gov/pubmed/23288046?tool=bestpractice.com
As diretrizes do Reino Unido determinam que, após a cirurgia, os pacientes devem ser autorizados a suportar peso, conforme tolerado, com imobilização ou tala, a menos que haja preocupações específicas em relação à estabilidade da fixação ou contraindicações, como neuropatia periférica ou preocupações específicas sobre o estado dos tecidos moles nos pacientes. Todos os pacientes devem fazer acompanhamento na clínica de fratura até 6 semanas após a cirurgia para detectar complicações e confirmar a manutenção da redução nas radiografias.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
Analgésicos
A dor deve ser avaliada regularmente usando uma escala de avaliação da dor adequada à idade da pessoa, ao estágio de desenvolvimento e à função cognitiva.[44]National Institute for Health and Care Excellence. Fractures (non-complex): assessment and management. Feb 2016 [internet publication].
https://www.nice.org.uk/guidance/ng38
Se necessário, analgésicos, incluindo anti-inflamatórios, podem ser prescritos em quadros agudos ou pós-tratamento. Não há evidência clínica sólida de que os anti-inflamatórios não esteroidais (AINEs) inibem a cicatrização de fraturas. Os AINEs são eficazes no controle da dor em traumas musculoesqueléticos. Até que haja evidências claras, seu uso não deve ser desencorajado.[45]Kurmis AP, Kurmis TP, O'Brien JX, et al. The effect of nonsteroidal anti-inflammatory drug administration on acute phase fracture-healing: a review. J Bone Joint Surg Am. 2012;94:815-823.
http://www.ncbi.nlm.nih.gov/pubmed/22552671?tool=bestpractice.com
No entanto, AINEs não devem ser oferecidos para adultos fragilizados ou idosos com fraturas.[44]National Institute for Health and Care Excellence. Fractures (non-complex): assessment and management. Feb 2016 [internet publication].
https://www.nice.org.uk/guidance/ng38
Tratamento de emergência
Fraturas expostas requerem tratamento de emergência realizado por cirurgiões experientes, com irrigação com soro fisiológico e desbridamento da ferida exposta e remoção de todo o tecido desvitalizado, bem como de corpos estranhos.[46]British Orthopaedic Association and British Association of Plastic, Reconstructive and Aesthetic Surgeons. Open fractures. Dec 2017 [internet publication].
http://www.boa.ac.uk/publications/boa-standards-trauma-boasts
A American Academy of Orthopaedic Surgeons (AAOS) recomenda que os pacientes com fraturas expostas sejam levados ao centro cirúrgico para desbridamento e irrigação assim que possível, até 24 horas após a lesão.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
O tratamento da fratura é realizado com fixação interna quando se determina que a ferida se encontra limpa.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
Em fraturas-luxações cominutivas e extremamente contaminadas, uma fixação externa provisória pode ser necessária para facilitar desbridamentos repetidos, com a fixação interna protelada.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
O manejo de fratura de emergência inclui a imobilização do membro afetado.[19]Kyriacou H, Mostafa AMHAM, Davies BM, et al. Principles and guidelines in the management of ankle fractures in adults. J Perioper Pract. 2021 Nov;31(11):427-34.
https://journals.sagepub.com/doi/full/10.1177/1750458920969029
http://www.ncbi.nlm.nih.gov/pubmed/33826430?tool=bestpractice.com
A transferência oportuna para especialistas leva a melhores desfechos para os pacientes em comparação com a cirurgia aguda por equipe inexperiente.[49]British Association of Plastic, Reconstructive and Aesthetic Surgeons. Standards for the management of open fractures of the lower limb. 2009 [internet publication].
O tratamento de emergência também é necessário para aqueles com fratura-luxações.[23]Lawson KA, Ayala AE, Morin ML, et al. Republication of "ankle fracture-dislocations: a review". Foot Ankle Orthop. 2023 Aug 12;8(3):24730114231195058.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10423454
http://www.ncbi.nlm.nih.gov/pubmed/37582190?tool=bestpractice.com
As radiografias não devem ser realizadas antes da redução, se forem causar um atraso inaceitável.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
A tentativa de uma redução fechada é realizada com uma tala ou imobilização suropodálica após a redução bem-sucedida.[23]Lawson KA, Ayala AE, Morin ML, et al. Republication of "ankle fracture-dislocations: a review". Foot Ankle Orthop. 2023 Aug 12;8(3):24730114231195058.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10423454
http://www.ncbi.nlm.nih.gov/pubmed/37582190?tool=bestpractice.com
A escolha entre tala ou imobilização suropodálica baseia-se no tipo de fratura, fatores do paciente, urgência cirúrgica e preferência clínica.[23]Lawson KA, Ayala AE, Morin ML, et al. Republication of "ankle fracture-dislocations: a review". Foot Ankle Orthop. 2023 Aug 12;8(3):24730114231195058.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10423454
http://www.ncbi.nlm.nih.gov/pubmed/37582190?tool=bestpractice.com
Se uma redução fechada bem-sucedida não for obtida, são necessárias com urgência uma redução aberta e a fixação.
Tratamento de emergência é necessário naqueles com comprometimento vascular com encaminhamento de urgência ao cirurgião vascular ou ao cirurgião plástico para consideração do dano arterial. Em casos em que há comprometimento neurovascular, deve-se tentar o realinhamento anatômico.[50]Smit L, Boyle M. Management of ankle injuries in the prehospital environment - a review of the literature. Australas J Paramed. 2013;10:6. Após a redução, o estado neurovascular deve ser reavaliado e documentado. A redução adequada deve ser confirmada pela análise de novas radiografias.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204.
Antibióticos devem ser administrados de acordo com o tipo de lesão aberta e com a gravidade da contaminação no momento do diagnóstico.[51]Gosselin RA, Roberts I, Gillespie WJ. Antibiotics for preventing infection in open limb fractures. Cochrane Database Syst Rev. 2004;(1):CD003764.
http://www.ncbi.nlm.nih.gov/pubmed/14974035?tool=bestpractice.com
A administração precoce de antibióticos é indicada para reduzir o risco de infecção profunda em caso de fratura exposta em traumas graves de membros.[46]British Orthopaedic Association and British Association of Plastic, Reconstructive and Aesthetic Surgeons. Open fractures. Dec 2017 [internet publication].
http://www.boa.ac.uk/publications/boa-standards-trauma-boasts
[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
Sugere-se o uso de antibióticos pré-operatórios para prevenir infecções cirúrgicas no tratamento cirúrgico de fraturas expostas.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
Em pacientes com trauma grave de membro submetidos à cirurgia, a AAOS recomenda fortemente a profilaxia com antibióticos com administração sistêmica de cefazolina ou clindamicina, exceto para fraturas expostas de tipo III (e, possivelmente, de tipo II), para as quais é preferível a cobertura Gram-negativa adicional (por exemplo, piperacilina-tazobactam).[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
A AAOS também declara que, em pacientes com trauma grave de membro submetidos à cirurgia, estratégias profiláticas com antibióticos locais, como vancomicina em pó, tobramicina em gotas ou pinos cobertos de gentamicina, podem ser benéficas.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
Os esquemas de profilaxia recomendados variam de acordo com a região; portanto, os protocolos locais sobre antibióticos e as orientações de microbiologia devem ser seguidos. Profilaxia de tétano é administrada dependendo da gravidade da lesão e do status de tétano do paciente. A literatura sugere que, se a imunização antitetânica tiver sido feita há mais de 10 anos, a administração do toxoide tetânico deve ser realizada independentemente do padrão ou do tipo de ferida (isto é, propenso ao tétano ou não).[52]Rhee P, Nunley MK, Demetriades D, et al. Tetanus and trauma: a review and recommendations. J Trauma. 2005;58:1082-1088.
http://www.ncbi.nlm.nih.gov/pubmed/15920431?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: acolchoamento 100% algodão geralmente aplicado por baixo do gesso sobrepondo aproximadamente 50% para proporcionar pelo menos 2 camadas de acolchoamento sob o gessoDo acervo de B. Petrisor, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: colocação de placas de gesso (2 suportes laterais envolvendo os lados do pé e um suporte posterior)Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: colocação de placas de gesso (2 suportes laterais envolvendo os lados do pé e um suporte posterior)Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].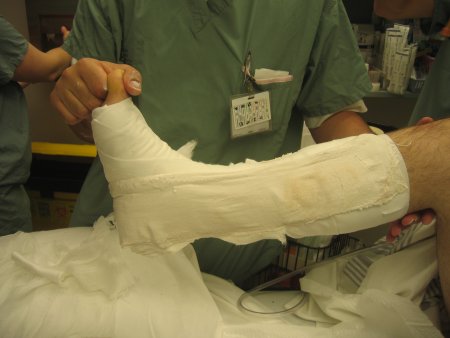 [Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: uma camada opcional de acolchoamento 100% algodão por baixo do gesso sobre a placa para impedir que a faixa tensora ou a flanela grudem e para permitir a fácil remoção. Bandagem tensora aplicada (alguns utilizam flanela) com tensão mínima ou nenhuma; "apenas enrolada"Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: uma camada opcional de acolchoamento 100% algodão por baixo do gesso sobre a placa para impedir que a faixa tensora ou a flanela grudem e para permitir a fácil remoção. Bandagem tensora aplicada (alguns utilizam flanela) com tensão mínima ou nenhuma; "apenas enrolada"Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].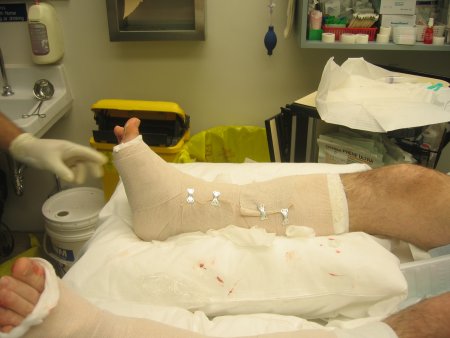
A AAOS sugere que a ferida seja coberta por menos de 7 dias a partir da data da lesão.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
Após a fixação da fratura fechada, o tratamento de feridas com pressão negativa pode mitigar o risco de cirurgia de revisão ou o uso do protocolo de vigilância de infecção no local cirúrgico. No entanto, após a fixação da fratura exposta, o tratamento de feridas com pressão negativa não parece oferecer vantagem, quando comparado com curativos selados, pois não reduz a taxa de complicações da ferida ou amputações.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
Os curativos revestidos de prata não parecem melhorar os desfechos ou reduzir as infecções no local do pino.[47]American Academy of Orthopedic Surgeons. Prevention of surgical site infections after major extremity trauma: evidence-based clinical practice guideline. Mar 2022 [internet publication].
https://www.aaos.org/globalassets/quality-and-practice-resources/dod/ssitrauma/ssitraumacpg.pdf
[48]American Academy of Orthopaedic Surgeons. Appropriate Use Criteria: prevention of surgical site infection after high energy extremity trauma. March 2022 [internet publication].
https://www.orthoguidelines.org/go/auc/auc.cfm?auc_id=225052
Fratura isolada do maléolo lateral
Se a fratura for sem desvio ou com desvio mínimo com encaixe congruente e sem deslocamento do tálus visível na radiografia sob estresse, um gesso suropodálico pode ser aplicado por 6 semanas, com apoio nas últimas 3 semanas. Em um ensaio clínico randomizado, multicêntrico e de não inferioridade, um período mais curto de imobilização de 3 semanas, por gesso ou órtese simples, se mostrou não inferior ao tradicional 6 semanas de imobilização com gesso para pacientes com fraturas de fíbula do tipo Weber B isoladas e estáveis (transindesmais) em sua população, com idade média de 45 anos.[53]Kortekangas T, Haapasalo H, Flinkkilä T, et al. Three week versus six week immobilisation for stable Weber B type ankle fractures: randomised, multicentre, non-inferiority clinical trial. BMJ. 2019 Jan 23;364:k5432.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6342249
http://www.ncbi.nlm.nih.gov/pubmed/30674451?tool=bestpractice.com
Se houver deslocamento do tálus, a maioria dos pacientes apresentará redução aberta e fixação interna; no entanto, um gesso suropodálico sem suporte de peso por 6 semanas ainda é uma opção.
Se a fratura for de desvio e redutível, as opções são um gesso suropodálico sem apoio por 6 semanas ou redução aberta e fixação interna.[54]AO Surgery Reference. Infrasyndesmotic, medial fracture with lateral fracture/avulsion. 2024 [internet publication].
https://surgeryreference.aofoundation.org/orthopedic-trauma/adult-trauma/malleoli/infrasyndesmotic-medial-fracture-with-lateral-fracture-avulsion
Se o desvio do tálus e do maléolo lateral forem irredutíveis, a única opção é a redução aberta e fixação interna.[55]Larsen P, Rathleff MS, Elsoe R. Surgical versus conservative treatment for ankle fractures in adults - a systematic review and meta-analysis of the benefits and harms. Foot Ankle Surg. 2019 Aug;25(4):409-17.
http://www.ncbi.nlm.nih.gov/pubmed/30321968?tool=bestpractice.com
Uma revisão Cochrane mostrou que a falha do tratamento precoce em pacientes tratados de forma não cirúrgica levou à cirurgia.[55]Larsen P, Rathleff MS, Elsoe R. Surgical versus conservative treatment for ankle fractures in adults - a systematic review and meta-analysis of the benefits and harms. Foot Ankle Surg. 2019 Aug;25(4):409-17.
http://www.ncbi.nlm.nih.gov/pubmed/30321968?tool=bestpractice.com
Fraturas não cominutivas do maléolo lateral podem ser fixadas com: 1) um parafuso canulado (lag screw) interfragmentar e uma placa de neutralização, 2) placa posterior antideslizamento, 3) haste intramedular para fíbula.[19]Kyriacou H, Mostafa AMHAM, Davies BM, et al. Principles and guidelines in the management of ankle fractures in adults. J Perioper Pract. 2021 Nov;31(11):427-34.
https://journals.sagepub.com/doi/full/10.1177/1750458920969029
http://www.ncbi.nlm.nih.gov/pubmed/33826430?tool=bestpractice.com
Se a fratura do maléolo lateral for cominutiva, uma técnica de placa em ponte ou fixação intramedular pode ser usada.[35]Lampridis V, Gougoulias N, Sakellariou A. Stability in ankle fractures: Diagnosis and treatment. EFORT Open Rev. 2018 May;3(5):294-303.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5994620
http://www.ncbi.nlm.nih.gov/pubmed/29951269?tool=bestpractice.com
[56]Jain S, Haughton BA, Brew C. Intramedullary fixation of distal fibular fractures: a systematic review of clinical and functional outcomes. J Orthop Traumatol. 2014 Dec;15(4):245-54.
https://link.springer.com/article/10.1007/s10195-014-0320-0
http://www.ncbi.nlm.nih.gov/pubmed/25304004?tool=bestpractice.com
A análise do custo e da utilidade mostrou que o tratamento cirúrgico não é custo-efetivo comparado ao tratamento não cirúrgico após 1 ano. No entanto, sob uma perspectiva ao longo da vida, considerando-se uma redução de >3% na incidência de osteoartrite do tornozelo com redução aberta e fixação interna, o tratamento cirúrgico mostrou ser custo-efetivo.[57]Slobogean GP, Marra CA, Sadatsafavi M, et al; Canadian Orthopedic Trauma Society. Is surgical fixation for stress-positive unstable ankle fractures cost effective? Results of a multicenter randomized control trial. J Orthop Trauma. 2012;26:652-658.
http://www.ncbi.nlm.nih.gov/pubmed/22473067?tool=bestpractice.com
Fratura isolada do maléolo medial
Se a fratura for sem desvio ou com desvio mínimo, pode-se colocar gesso suropodálico por 6 semanas. Se a fratura for com desvio, o manejo operatório é indicado.
Para as fraturas do maléolo medial, uma placa de suporte pode ser usada para fraturas de cisalhamento.[19]Kyriacou H, Mostafa AMHAM, Davies BM, et al. Principles and guidelines in the management of ankle fractures in adults. J Perioper Pract. 2021 Nov;31(11):427-34.
https://journals.sagepub.com/doi/full/10.1177/1750458920969029
http://www.ncbi.nlm.nih.gov/pubmed/33826430?tool=bestpractice.com
Fraturas transversas do maléolo medial podem ser fixadas com 1 ou 2 parafusos canulados esponjosos, com a técnica de banda de tensão ou com fixação com fio de Kirschner.[58]Ebraheim NA, Ludwig T, Weston JT, et al. Comparison of surgical techniques of 111 medial malleolar fractures classified by fracture geometry. Foot Ankle Int. 2014 May;35(5):471-7.
http://www.ncbi.nlm.nih.gov/pubmed/24525543?tool=bestpractice.com
Fraturas bimaleolares/trimaleolares
Se a fratura não apresentar qualquer desvio e tiver um encaixe de tornozelo congruente, as opções são gesso suropodálico sem apoio por 6 semanas ou redução aberta e fixação interna.
Se a fratura estiver com desvio, a única opção é a redução aberta e fixação interna.[39]Mordecai S, Al-Hadithy N. Management of ankle fractures. BMJ. 2011 Oct 28;343:d5204.
As fraturas bimaleolares do tornozelo ou as fraturas nas quais há deslocamento do tálus ou lesão sindesmal devem ser encaminhadas a um ortopedista.
Se a fratura do maléolo medial apresentar deslocamento mínimo após a fixação cirúrgica da fíbula, o tratamento não cirúrgico apresenta resultados similares em comparação com o tratamento cirúrgico em termos de dor, desenvolvimento de osteoartrite e desfecho funcional relatado pelo paciente após uma média de 39 meses.[59]Hoelsbrekken SE, Kaul-Jensen K, Mørch T, et al. Nonoperative treatment of the medial malleolus in bimalleolar and trimalleolar ankle fractures: a randomized controlled trial. J Orthop Trauma. 2013;27:633-637.
http://www.ncbi.nlm.nih.gov/pubmed/23454858?tool=bestpractice.com
fixação interna
As técnicas de fixação cirúrgica para fraturas do tornozelo são variadas. Não há diretrizes para dispositivos de fixação.
Fraturas não cominutivas do maléolo lateral podem ser fixadas com: 1) um parafuso canulado (lag screw) interfragmentar e uma placa de neutralização, 2) placa posterior antideslizamento, 3) haste intramedular para fíbula.
Se a fratura do maléolo lateral for cominutiva, uma técnica de placa em ponte pode ser usada.
Para as fraturas do maléolo medial, uma placa de suporte pode ser usada para fraturas de cisalhamento. Fraturas transversas do maléolo medial podem ser fixadas com 1 ou 2 parafusos canulados esponjosos, com a técnica de banda de tensão ou com fixação com fio de Kirschner.
Após a fixação das fraturas maleolares, a sindesmose deve ser testada quanto à estabilidade e, se instável, a fixação do maléolo posterior ou uma redução anatômica e a fixação estável com parafusos sindesmóticos são recomendadas.[35]Lampridis V, Gougoulias N, Sakellariou A. Stability in ankle fractures: Diagnosis and treatment. EFORT Open Rev. 2018 May;3(5):294-303.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5994620
http://www.ncbi.nlm.nih.gov/pubmed/29951269?tool=bestpractice.com
Fraturas do maléolo posterior estão associadas a lesões de energia mais alta e desfechos clínicos mais desfavoráveis.[34]Stringfellow TD, Walters ST, Nash W, et al. Management of posterior malleolus fractures: a multicentre cohort study in the United Kingdom. Foot Ankle Surg. 2021 Aug;27(6):629-35.
http://www.ncbi.nlm.nih.gov/pubmed/32878722?tool=bestpractice.com
[60]Tansey PJ, Chen J, Panchbhavi VK. Current concepts in ankle fractures. J Clin Orthop Trauma. 2023 Oct 16;45:102260.
http://www.ncbi.nlm.nih.gov/pubmed/37872976?tool=bestpractice.com
[61]De Vries JS, Wijgman AJ, Sierevelt IN, et al. Long-term results of ankle fractures with a posterior malleolar fragment. J Foot Ankle Surg. 2005 May-Jun;44(3):211-7.
http://www.ncbi.nlm.nih.gov/pubmed/15940600?tool=bestpractice.com
[62]Tejwani NC, Pahk B, Egol KA. Effect of posterior malleolus fracture on outcome after unstable ankle fracture. J Trauma. 2010 Sep;69(3):666-9.
http://www.ncbi.nlm.nih.gov/pubmed/20838137?tool=bestpractice.com
[63]Odak S, Ahluwalia R, Unnikrishnan P, et al. Management of posterior malleolar fractures: s systematic review. J Foot Ankle Surg. 2016 Jan-Feb;55(1):140-5.
http://www.ncbi.nlm.nih.gov/pubmed/26100091?tool=bestpractice.com
As fraturas do maléolo posterior podem ser fixadas com uma placa de suporte aplicada posteriormente ou com parafusos de compressão.[60]Tansey PJ, Chen J, Panchbhavi VK. Current concepts in ankle fractures. J Clin Orthop Trauma. 2023 Oct 16;45:102260.
http://www.ncbi.nlm.nih.gov/pubmed/37872976?tool=bestpractice.com
A decisão de tratar fraturas do maléolo posterior e as indicações para o tratamento são controversas.[34]Stringfellow TD, Walters ST, Nash W, et al. Management of posterior malleolus fractures: a multicentre cohort study in the United Kingdom. Foot Ankle Surg. 2021 Aug;27(6):629-35.
http://www.ncbi.nlm.nih.gov/pubmed/32878722?tool=bestpractice.com
[60]Tansey PJ, Chen J, Panchbhavi VK. Current concepts in ankle fractures. J Clin Orthop Trauma. 2023 Oct 16;45:102260.
http://www.ncbi.nlm.nih.gov/pubmed/37872976?tool=bestpractice.com
O ensino tradicional sugere que a fixação do maléolo posterior seja considerada quando o tamanho da fratura for maior que 25% a 33% da superfície da articulação.[61]De Vries JS, Wijgman AJ, Sierevelt IN, et al. Long-term results of ankle fractures with a posterior malleolar fragment. J Foot Ankle Surg. 2005 May-Jun;44(3):211-7.
http://www.ncbi.nlm.nih.gov/pubmed/15940600?tool=bestpractice.com
No entanto, uma metanálise sugere que isso se baseia em evidências de baixa qualidade e que não há consenso na literatura a respeito do tamanho apropriado de fratura para fixação. Os autores relataram que a fixação dos maléolos lateral e medial é mais importante para estabilidade geral.[64]van den Bekerom MP, Haverkamp D, Kloen P. Biomechanical and clinical evaluation of posterior malleolar fractures. A systematic review of the literature. J Trauma. 2009;66:279-84.
http://www.ncbi.nlm.nih.gov/pubmed/19131839?tool=bestpractice.com
Houve uma inclinação no sentido de fixação de um número maior de fraturas do meléolo posterior, pois, mesmo com pequenas áreas da superfície articular, pode haver danos significativos aos componentes posteriores da sindesmose.[60]Tansey PJ, Chen J, Panchbhavi VK. Current concepts in ankle fractures. J Clin Orthop Trauma. 2023 Oct 16;45:102260.
http://www.ncbi.nlm.nih.gov/pubmed/37872976?tool=bestpractice.com
[63]Odak S, Ahluwalia R, Unnikrishnan P, et al. Management of posterior malleolar fractures: s systematic review. J Foot Ankle Surg. 2016 Jan-Feb;55(1):140-5.
http://www.ncbi.nlm.nih.gov/pubmed/26100091?tool=bestpractice.com
A decisão de tratar fraturas do maléolo posterior também pode ser determinada por outros fatores, como deslocamento da fratura, congruência da superfície articular e subluxação tibiotalar residual.[63]Odak S, Ahluwalia R, Unnikrishnan P, et al. Management of posterior malleolar fractures: s systematic review. J Foot Ankle Surg. 2016 Jan-Feb;55(1):140-5.
http://www.ncbi.nlm.nih.gov/pubmed/26100091?tool=bestpractice.com
A tomografia computadorizada (TC) pode ser útil para definir a cominuição, tamanho e configuração da fratura, quando há fratura do maléolo posterior conhecida ou suspeita.[7]British Orthopaedic Association Standards for Trauma. The management of ankle fractures. Aug 2016 [internet publication].
https://www.boa.ac.uk/static/f8b1c499-c38a-4805-8cb8d8eb3087bca7/8be763eb-5921-4cb2-b6802f3e65ce8e7f/the%20management%20of%20ankle%20fractures.pdf
[33]Solan MC, Sakellariou A. Posterior malleolus fractures: worth fixing. Bone Joint J. 2017 Nov;99-B(11):1413-9.
http://www.ncbi.nlm.nih.gov/pubmed/29092978?tool=bestpractice.com
[34]Stringfellow TD, Walters ST, Nash W, et al. Management of posterior malleolus fractures: a multicentre cohort study in the United Kingdom. Foot Ankle Surg. 2021 Aug;27(6):629-35.
http://www.ncbi.nlm.nih.gov/pubmed/32878722?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Visão da articulação de encaixe de uma fratura-luxação trimaleolar com ruptura concomitante da sindesmoseDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].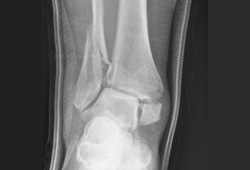 [Figure caption and citation for the preceding image starts]: Visão da articulação de encaixe de uma fratura trimaleolar após a fixação. Nota: 2 parafusos na sindesmose também foram usadosDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Visão da articulação de encaixe de uma fratura trimaleolar após a fixação. Nota: 2 parafusos na sindesmose também foram usadosDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].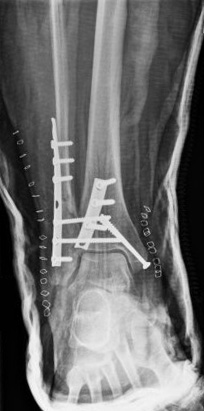 [Figure caption and citation for the preceding image starts]: Visão lateral de uma fratura trimaleolar após a fixaçãoDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Visão lateral de uma fratura trimaleolar após a fixaçãoDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].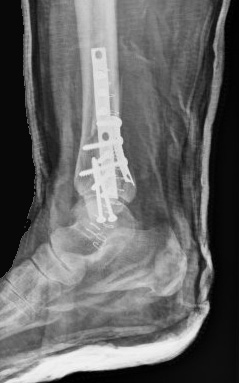
 [Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: colocação de placas de gesso (2 suportes laterais envolvendo os lados do pé e um suporte posterior)Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: colocação de placas de gesso (2 suportes laterais envolvendo os lados do pé e um suporte posterior)Do acervo de B. Petrisor, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: uma camada opcional de acolchoamento 100% algodão por baixo do gesso sobre a placa para impedir que a faixa tensora ou a flanela grudem e para permitir a fácil remoção. Bandagem tensora aplicada (alguns utilizam flanela) com tensão mínima ou nenhuma; "apenas enrolada"Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aplicação de tala gessada: uma camada opcional de acolchoamento 100% algodão por baixo do gesso sobre a placa para impedir que a faixa tensora ou a flanela grudem e para permitir a fácil remoção. Bandagem tensora aplicada (alguns utilizam flanela) com tensão mínima ou nenhuma; "apenas enrolada"Do acervo de B. Petrisor, MD; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Visão da articulação de encaixe de uma fratura trimaleolar após a fixação. Nota: 2 parafusos na sindesmose também foram usadosDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Visão da articulação de encaixe de uma fratura trimaleolar após a fixação. Nota: 2 parafusos na sindesmose também foram usadosDo acervo de B. Petrisor, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Visão lateral de uma fratura trimaleolar após a fixaçãoDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Visão lateral de uma fratura trimaleolar após a fixaçãoDo acervo de B. Petrisor, MD; usado com permissão [Citation ends].