Abordagem
O ideal é que a hipertensão intra-abdominal seja detectada e tratada antes que a síndrome compartimental abdominal (SCA) se desenvolva. Há uma série de manobras médicas para diminuir a pressão intra-abdominal (PIA), as quais devem ser sempre empregadas, mesmo que o paciente não apresente hipertensão intra-abdominal ou SCA. Elas incluem:
Tratamento da causa subjacente.
Cuidados de suporte com monitorização da PIA, analgesia e posicionamento corporal correto.
Otimização do equilíbrio hídrico. Isso envolve evitar ressuscitação fluídica excessiva, usar agentes hiperosmóticos e coloides e albumina humana a 25%, além de aplicar tratamento com diuréticos.
Remoção do conteúdo intraluminal. O conteúdo do intestino delgado pode ser extraído com uso de agentes gastroprocinéticos nasogástricos e limitação da dieta enteral. O conteúdo do intestino grosso pode ser extraído por meio de uma sonda retal, agentes coloprocinéticos, enemas e, como último recurso, descompressão colonoscópica.
A adesão a um algoritmo definido de vigilância e intervenção precoces já levou a desfechos melhores em pacientes com hipertensão intra-abdominal/SCA.[34] A ênfase nas estratégias acima dependerá da causa subjacente. Por exemplo, se o paciente já recebeu ressuscitação fluídica excessiva, deve-se realizar tratamento de equilíbrio hídrico agressivo. No entanto, se a causa subjacente é o íleo paralítico, deve-se remover o conteúdo intraluminal.
O tratamento definitivo da SCA, a descompressão cirúrgica, só deve ser empregue quando a terapia medicamentosa não for adequada, por paracentese ou por cirurgia. Alguns pacientes podem precisar de ventilação mecânica para suportar os efeitos da transmissão de pressão do abdome para o tronco. O bloqueio neuromuscular é uma medida extrema que pode ser usada para reduzir a complacência da parede abdominal. Pacientes com insuficiência renal podem necessitar de diálise ou hemofiltração para tratar essa afecção e restaurar o equilíbrio hídrico.
Tratamento da causa subjacente
Causas primárias como trauma ou sangramento abdominal, tamponamento, infecções/inflamações intra-abdominais, íleo paralítico, pneumoperitônio ou isquemia intestinal devem ser tratadas; muitas dessas afecções exigem intervenção cirúrgica, a qual possivelmente já foi realizada antes da evolução da SCA.
As causas secundárias estão quase sempre relacionadas à ressuscitação fluídica excessiva e a transfusões de sangue maciças, o que exige otimização do equilíbrio hídrico. Escarotomias podem ser necessárias em pacientes com lesões térmicas.
Cuidados de suporte
Todos os pacientes precisam de cuidados de suporte com monitorização regular da PIA e das saturações de oxigênio. Deve-se fornecer analgesia e sedação adequadas. Além de proporcionar alívio da dor, isso ajuda a fazer com que a musculatura abdominal relaxe e melhore a complacência abdominal.
Apesar de importante em outros cuidados intensivos, a cabeceira do leito elevada pode piorar a complacência abdominal; desse modo, a diminuição da inclinação do leito para menos de 30° deve ser considerada em pacientes com suspeita de baixa complacência abdominal. A PIA pode diminuir se o paciente for colocado na posição horizontal (posição supina) ou, até mesmo, na posição de Trendelenburg reversa (paciente na posição horizontal, com a cabeça para cima e os pés para baixo). De modo específico, a posição de Trendelenburg reversa pode atenuar o deslocamento diafragmático e melhorar a complacência pulmonar. Pode melhorar também a complacência abdominal. Há possibilidade de que alguns pacientes não tolerem essa posição em razão de uma queda na pressão arterial média ou no débito cardíaco.[10] Em virtude da pressão que exercem sobre o abdome, roupas apertadas e constritivas devem ser retiradas. Quaisquer bandagens que aumentem a tensão na cavidade abdominal devem ser removidas quando possível.
A necessidade de suporte para disfunções orgânicas deve ser avaliada em todos os pacientes. Alguns pacientes precisam de ventilação mecânica para suportar os efeitos da transmissão de pressão do abdome para o tronco. Deve-se manter a pressão de perfusão abdominal em 60 mmHg, ou acima, o que pode exigir o uso de vasopressores.
Otimização do equilíbrio hídrico
Se presente, o equilíbrio hídrico positivo deve ser corrigido para que o paciente retorne ao equilíbrio hídrico neutro. A avaliação da volemia e da função cardíaca é necessária.
Deve-se evitar a ressuscitação fluídica excessiva. O uso de uma estratégia de ressuscitação fluídica restritiva apresenta benefícios claros que superam a remoção agressiva dos fluidos no contexto de elevação da PIA.[23] Em vez de cristaloides hipotônicos ou isotônicos, deve-se usar coloides e cristaloides hipertônicos. Para exercer pressão osmótica intravascular e fazer com que o líquido retorne ao compartimento intravascular, deve ser administrada albumina humana a 25%, embora sua efetividade não tenha sido confirmada em ensaios clínicos.
A terapia com diuréticos pode ser empregue com sucesso em pacientes com sobrecarga de líquidos cujos rins responderão a esses agentes. Deve-se tomar cuidado durante o monitoramento de pré-carga para que seja evitado exacerbar o choque em pacientes em estado crítico que estão hipovolêmicos. No entanto, é mais fácil corrigir a perda excessiva de fluidos que a administração excessiva de fluídos. É melhor começar com uma dose mais alta para se atingir diurese efetiva rapidamente. A ototoxicidade é a principal toxicidade dos agentes diuréticos, sobretudo quando doses mais altas são usadas. Por isso, esses agentes devem ser administrados por meio de bomba de infusão a uma frequência controlada.
A medição do estado hídrico com pressão venosa central (PVC) e pressão de oclusão da artéria pulmonar (POAP) pode ser erroneamente elevada por conta do efeito transmural do aumento da PIA nessas medições. Estima-se que a transmissão da pressão abdominotorácica seja aproximadamente 50% da PIA. Por essa razão, o cálculo da PVC = PVC-(PIA/2) e da POAP = POAP-(PIA/2) possibilita a obtenção de melhores estimativas dessas pressões.[35]
Remoção do conteúdo intraluminal
A remoção de conteúdos gástricos intraluminais com uma sonda nasogástrica reduz a pressão exercida pelo acúmulo de conteúdos dessa natureza. Deve-se considerar fortemente a colocação de uma sonda nasogástrica, a qual, geralmente, já está presente em pacientes da unidade de terapia intensiva (UTI). A probabilidade de que a descompressão nasogástrica diminua a pressão é maior quando a distensão gástrica é resultante de líquido em vez de ar (mais comprimível).
O conteúdo do intestino delgado pode ser removido com uso de sonda nasogástrica, agentes gastroprocinéticos e limitação de dieta enteral. Agentes gastroprocinéticos (por exemplo, eritromicina) devem ser considerados, sobretudo quando o íleo paralítico é a causa subjacente. A limitação ou descontinuação da dieta enteral pode ser considerada se essas medidas não forem adequadas.
É possível que a descompressão colônica tenha menor impacto sobre a PIA. Assim como a descompressão nasogástrica, é provável que a remoção de líquido ou fezes impactadas produza benefícios. Agentes coloprocinéticos (por exemplo, neostigmina) e enemas devem ser considerados se a resposta à colocação da sonda for inadequada. A descompressão colonoscópica deve ser considerada como última opção.
Descompressão abdominal
A paracentese com descompressão percutânea já foi descrita principalmente em pacientes com queimaduras. Um cateter de diálise ou lavagem peritoneal é colocado por via percutânea na cavidade peritoneal e preparado para drenagem gravitacional. Se o volume de líquido livre for grande, a PIA é rapidamente reduzida. Os processos fisiopatológicos que estimulam a produção de líquido peritoneal livre são mais suscetíveis a essa abordagem. A ultrassonografia à beira do leito pode facilitar a identificação e a drenagem de coleções de fluído.[36] A descompressão percutânea bem-sucedida tem sido associada à drenagem de líquido de >1000 mL ou a uma diminuição da PIA de >9 mmHg nas primeiras 4 horas pós-descompressão.[37] Se a SCA persistir após a drenagem percutânea, deve-se prosseguir para tratamento cirúrgico imediatamente.[38]
Um atraso no tratamento definitivo da SCA com descompressão cirúrgica geralmente leva ao aumento progressivo do risco de mortalidade.[23]
A descompressão abdominal aberta é o tratamento definitivo da SCA, mas é reservada a pacientes para os quais as outras intervenções falharam.[10][39][40][41] Se presentes, afecções como hipotensão, oligúria e pressão elevada nas vias aéreas são rapidamente resolvidas após o procedimento. Embora sejam necessárias anestesia geral e a presença de um cirurgião, o procedimento pode ser realizado com segurança à beira do leito na UTI.[38] Trata-se de uma importante vantagem, já que muitos pacientes com SCA são clinicamente instáveis.
É feita por meio de uma laparotomia com incisão de linha média. Deve-se tomar cuidado para evitar que o intestino seja lesionado inadvertidamente, o qual pode aparecer como uma protuberância assim que a cavidade peritoneal for penetrada. A camada fascial, que é a camada abdominal mais restritiva, deve ser aberta cuidadosamente na direção céfalo-caudal. Vários métodos de fechamento temporário já foram descritos, mas, em muitos casos, tanto a fáscia quanto a pele são deixadas abertas.[42][43][44] Um curativo deve ser aplicado para evitar dessecação das vísceras. Recentemente, houve considerável entusiasmo em relação a terapias por pressão negativa/a vácuo, as quais têm como benefício adicional a remoção de líquidos capazes de se acumular novamente e provocar a recorrência da SCA. Além disso, a utilização de terapia de pressão negativa pode reduzir a transmissão de mediadores inflamatórios para a corrente sanguínea, possivelmente retardando a progressão da disfunção de múltiplos órgãos.[23]
Pacientes submetidos a laparotomia descompressiva precisarão posteriormente do fechamento permanente da ferida abdominal. As opções variam desde o fechamento fascial primário tardio e várias medidas para liberação da fáscia/retalho[45][46] até a mobilização de retalhos de pele ou enxerto de pele de espessura dividida. Todas essas medidas estão associadas a uma hernia ventral para a qual é preciso tratamento posterior separado.[47] A utilização de dispositivos para tratamento de feridas com pressão negativa cresceu nos últimos anos e relatos sugerem que esses dispositivos estão associados ao aumento da frequência de fechamentos fasciais e à diminuição na duração da internação em comparação com os fechamentos abdominais temporários tradicionais.[48][49] No entanto, existe a possibilidade de que dispositivos a vácuo para feridas provoquem SCA terciária se a pressão a vácuo for alta demais; desse modo, monitoramento contínuo deve continuar e manejo clínico da hipertensão intra-abdominal/SCA deve persistir após o abdome ser aberto, já que isso facilitará o fechamento antecipado da fáscia.[Figure caption and citation for the preceding image starts]: Fechamento abdominal temporário com "bolsa de Bogotá" após descompressão cirúrgica da síndrome compartimental abdominal (SCA)Do acervo pessoal de Michaela A. West, MD, PhD [Citation ends].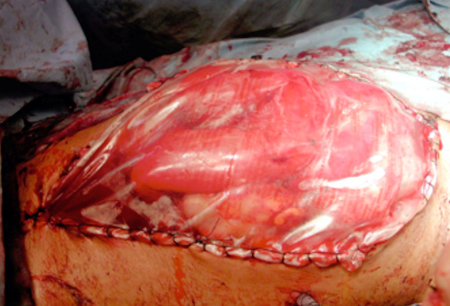
Tratamentos adicionais
Bloqueio neuromuscular
Se o objetivo for diminuir a complacência da parede abdominal, pode-se administrar o bloqueio neuromuscular completo como último recurso para os pacientes. Os pacientes precisarão de controle das vias aéreas e ventilação mecânica.
Agentes sedativos e bloqueadores neuromusculares podem diminuir a pressão arterial (PA) e/ou o débito cardíaco, o que pode ser problemático em pacientes hipotensos que permanecem em choque.
É importante monitorar a adequação do bloqueio neuromuscular, especialmente se a PIA aumentar enquanto os pacientes estiverem recebendo esse tratamento.[50][51]
Diálise
Pode mobilizar o excesso de líquidos de maneira eficaz e é especialmente útil em um cenário de insuficiência renal crônica ou aguda, quando as terapias com diuréticos são inviáveis. A diálise leva horas ou dias para produzir efeito, mas, em certas circunstâncias, a remoção competente de até 1 a 2 litros de excesso de líquidos pode diminuir a PIA significativamente.
As desvantagens incluem a necessidade de cânulas de fluxo maiores e as complicações que podem resultar da sua inserção, como uma infecção. Além disso, a diálise requer pessoal treinado e equipamento especializado, ao qual não se tem acesso imediato em todas as UTIs, embora esteja amplamente disponível.
O uso deste conteúdo está sujeito ao nosso aviso legal