Abordagem
O diagnóstico de obstrução das vias aéreas centrais (OCVA) é baseado na combinação de história (por exemplo, história pessoal ou familiar de neoplasia maligna), sintomas manifestos (comuns, mas inespecíficos, por exemplo, dispneia, tosse) e achados característicos no exame físico, bem como estudos fisiológicos, de imagem e endoscópicos.[60] Em última análise, o diagnóstico é realizado pela visualização direta da obstrução traqueobrônquica por broncoscopia, sendo a broncoscopia rígida a abordagem terapêutica recomendada.[61]
Uma obstrução das vias aéreas significativa que se apresenta com sufocação iminente exige uma ação imediata para restabelecer e assegurar de maneira rápida e efetiva vias aéreas permeáveis e aliviar a obstrução.[18] A broncoscopia rígida é o procedimento de escolha em pacientes com insuficiência respiratória iminente, dada sua capacidade de intervenção diagnóstica e terapêutica das vias aéreas.[61] Devido à severidade da apresentação em tais pacientes, investigações que normalmente seriam preliminares (por exemplo, tomografia computadorizada de alta resolução, testes de função pulmonar) e uma broncoscopia flexível diagnóstica podem não ser realizadas inicialmente. Assim sendo, na prática, a maioria das investigações, particularmente os testes de função pulmonar, é realizada apenas em uma minoria de pacientes em decorrência da frequência das apresentações de emergência.
História clínica
A OCVA pode se apresentar como uma doença aguda com risco de vida, com asfixia iminente, ou como uma doença respiratória progressiva. Portanto, não é possível obter uma história de todos os pacientes; porém, em casos em que a apresentação permita, uma história clínica detalhada é essencial para o diagnóstico.
História médica e cirúrgica pregressa
A história deve ser cuidadosamente analisada e os registros médicos prévios devem ser obtidos.[62]
Quaisquer doenças ativas ou malignas prévias devem ser pesquisadas, pois a maioria dos pacientes com OCVA maligna possui um tumor primário em estágio terminal ou uma recorrência subsequente a esquemas prévios de quimiorradiação.[18] Uma história familiar de malignidade também deve ser observada.
Uma história de doenças críticas que exigiram ventilação mecânica, com ou sem intubação traumática ou colocação de traqueostomia, deve ser investigada.
Intervenções cirúrgicas prévias, como ressecção pulmonar, transplante de pulmão ou cirurgia de cabeça e pescoço, também devem ser investigadas.
A presença de doenças reumatológicas, como granulomatose com poliangiíte ((anteriormente conhecida como granulomatose de Wegener) e policondrite recidivante, é uma pista importante.
Certas doenças infecciosas, como tuberculose ou histoplasmose, aumentam o risco de estenose das vias aéreas, e traqueíte bacteriana aguda com comprometimento da área subglótica (por exemplo, difteria) pode causar obstrução das vias aéreas decorrente de edema da mucosa e exsudatos purulentos e espessos.
A presença de comorbidades é muito importante, pois os pacientes com OCVA frequentemente têm muitas doenças associadas. Foi mostrado que tabagismo ativo, diabetes, hipertensão e um alto escore na escala da American Society of Anesthesiologists (ASA) se correlacionam com complicações relacionadas ao tratamento, como sangramento e hipoxemia intraoperatórios.[63]
Avaliação do risco de aspiração
Deve ser cuidadosamente avaliado. A aspiração de corpos estranhos causando OCVA está associada a alterações do estado mental, intoxicação por álcool, superdosagem de medicamentos, uso de sedativos, convulsões e doenças neurológicas associadas ao comprometimento da deglutição, como doença de Parkinson.
Sintomas manifestos
Pacientes com OCVA frequentemente são bastante sintomáticos, com grave comprometimento da qualidade de vida. A sintomatologia da OCVA é diversa e inespecífica. Os sintomas manifestos mais comumente descritos são dispneia e tosse. Outros sintomas frequentemente relatados incluem hemoptise, rouquidão, desconforto torácico, ortopneia e disfagia.[2][3][9][22][34][62][64][65][66]
Dispneia é um sinal tardio. Ela é constante, ocorrendo em repouso ou ao esforço físico, ocasionalmente posicional com respiração ofegante em posição de decúbito (isto é, ortopneia) em virtude de compressão estrutural por grandes tumores intratorácicos e sem resposta clínica a broncodilatadores. O grau de dispneia não se correlaciona necessariamente com o grau de obstrução, e a estenose pode ser grave (redução >70% na área da seção transversal) antes de causar sintomas em repouso ou com esforço físico ligeiro.[1]
A tosse normalmente é crônica, persistente e seca, mas pode se apresentar agudamente na aspiração de corpo estranho ou produzir expectoração purulenta na pneumonia pós-obstrutiva.
Se a obstrução for leve, os pacientes podem ser assintomáticos, pois a limitação do fluxo aéreo não é significativa. Entretanto, mesmo em obstruções leves, durante uma infecção respiratória aguda, o edema associado e o acúmulo de secreções pode diminuir criticamente o lúmen das vias aéreas no local da estenose, causando rápida deterioração respiratória.[2]
Quando a limitação do fluxo aéreo atinge um ponto crítico, os sintomas se desenvolvem e até 54% dos pacientes com estenose traqueal apresentam desconforto respiratório.[2] O diâmetro do lúmen traqueal deve ser <8 mm para que se desenvolva dispneia ao esforço e <5 mm para o desenvolvimento de dispneia em repouso.[2][62][65] Indivíduos com doença pulmonar preexistente (por exemplo, doença pulmonar obstrutiva crônica [DPOC]) podem se tornar sintomáticos com um grau menor de obstrução.
Dispneia de início abrupto pode indicar aspiração de corpo estranho. A tríade clássica de tosse, sibilância e sufocamento da aspiração de corpo estranho só está presente em um pequeno percentual de adultos, pois a maioria das partículas aspiradas não obstrui as vias aéreas por completo e se prende distalmente (mais comumente no brônquio lobar inferior direito).[49] Entretanto, em crianças, a obstrução geralmente ocorre nas vias aéreas centrais.[49]
Hemoptise é comum, principalmente em lesões traqueais, e pode ser maciça, embora a maioria dos estudos relate hemoptise leve a moderada. Carcinoma de células escamosas, tumores primários das vias aéreas (tumores carcinoides e carcinoma adenoide cístico), metástases endobrônquicas, infecções (por exemplo, tuberculose), doenças inflamatórias (por exemplo, granulomatose com poliangiite [anteriormente conhecida como granulomatose de Wegener]) e tumores benignos das vias aéreas (por exemplo, hamartoma) frequentemente causam hemoptise. A bronquite crônica frequentemente se apresenta com secreções purulentas e manchadas de sangue, que podem ser enganosas no diagnóstico de OCVA.[67]
Pode ocorrer disfagia em pacientes com grandes malignidades das vias aéreas, causando compressão esofágica, ou com malignidades esofágicas com invasão endobrônquica.
A estenose traqueal subsequente à intubação endotraqueal causa dispneia, tosse e rouquidão até 5 semanas depois da extubação. A rouquidão também está associada a malignidades das vias aéreas superiores.
Pneumonias recorrentes são frequentes, apresentando-se com dispneia, expectoração purulenta, febre e calafrios.[66]
É necessário um alto índice de suspeita para o diagnóstico de obstrução traqueal relacionada a tecido de granulação em pacientes com ventilação mecânica ou traqueotomia. Nesses pacientes, falha de desmame, pressões de pico elevadas das vias aéreas no ventilador e o desenvolvimento de estridor ou aumento de dispneia depois da remoção das vias aéreas artificiais ou ao tampar o tubo de traqueotomia são pistas diagnósticas.
Exame físico
Exame respiratório
Na ausculta torácica, pode ocorrer estridor, sibilo, estertores localizados ou consolidação evidente, dependendo do local, do tamanho e da etiologia subjacente da OCVA.
O estridor se desenvolve quando o diâmetro das vias aéreas é <5 mm e representa grave estenose subglótica ou traqueal.[68] Estridor inspiratório sugere obstrução extratorácica das vias aéreas nas pregas vocais ou acima das mesmas e é mais bem ouvido sobre o pescoço, enquanto estridor expiratório pode ser decorrente de uma obstrução intratorácica.[15][62] Estridor bifásico está presente na estenose subglótica ou traqueal.[15] Manobras que aumentem o fluxo aéreo, como hiperventilação, podem acentuar o estridor, e a flexão do pescoço pode alterar sua intensidade.[35]
O sibilo pode ser inspiratório ou expiratório. O local do sibilo nem sempre corresponde ao local da obstrução do fluxo aéreo, podendo ser ouvido sobre a traqueia ou campos pulmonares.[68] O sibilo unilateral sugere obstrução distal à carina. O sibilo também pode ser posicional e não apresentar resposta clínica a broncodilatadores.[2][9]
Nas apresentações graves de OCVA, podem ser observados extrema ansiedade, taquipneia, taquicardia, uso dos músculos acessórios, retração do esterno, extensão do pescoço e cianose, que podem sinalizar uma parada respiratória iminente.
Exames de imagem iniciais
Uma radiografia torácica simples deve ser obtida em todos os pacientes com suspeita de obstrução central das vias aéreas (OCVA).[2][69][70] Embora raramente tenham valor diagnóstico e apresentem sensibilidade aproximada de 66% para detectar anormalidades da traqueia e dos brônquios principais, as radiografias torácicas podem revelar patologias óbvias, como desvio da traqueia decorrente de uma lesão adjacente.[14][71]
A principal característica da obstrução das vias aéreas na radiografia torácica é o achado de aprisionamento de ar em uma película radiográfica na fase expiratória. O aprisionamento de ar é caracterizado por falha do pulmão em diminuir o volume e aumentar a opacidade na expiração em comparação com a inspiração, além de deslocamento do mediastino para o lado que não está aprisionando ar. O aprisionamento de ar ocorre quando uma lesão endobrônquica causa uma obstrução do tipo valva de retenção.[71]
Podem ser observadas falhas de enchimento traqueobrônquico, indicativas de muco ou neoplasias. Outros achados comuns, principalmente de carcinoma de células escamosas central, são pneumonia pós-obstrutiva e atelectasia. Em adultos com atelectasia lobar, sempre deve ser considerada uma neoplasia obstrutiva central.[71] Além disso, colapso lobar ou pulmonar total resulta da obstrução de um brônquio principal relacionada ao tumor.
O "sinal do S de Golden" tem sido associado à presença de uma massa obstrutiva central. Quando um lobo sofre colapso em torno de uma grande massa central, a região periférica do pulmão entra em colapso e a porção central do mesmo é impedida de sofrer colapso pela presença da massa. A fissura pulmonar relacionada é côncava na direção da periferia do pulmão, mas convexa para o centro, e o formato da fissura se assemelha a um "S" ou "S" invertido.[71][Figure caption and citation for the preceding image starts]: Sinal do S de Golden ou S invertido na tomografia computadorizada (TC) do tórax (imagem da esquerda), com traço amarelo. Broncoscopia flexível (imagem da direita) mostrando a lesão obstrutiva central nos brônquios principais esquerdos.Dos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
Broncoscopia
A broncoscopia (flexível ou rígida) é o teste mais específico e sensível para o diagnóstico de OCVA e é necessária para a avaliação da obstrução das vias aéreas.[9][22][69][72] Entretanto, para qualquer alívio terapêutico da obstrução, a broncoscopia rígida é a abordagem preferencial.[61]
A visualização direta por meio de broncoscopia pode fornecer informações sobre o local e a morfologia da lesão, a quantidade de doença intraluminal, a presença de compressão extraluminal e o diâmetro e comprimento da lesão. A broncoscopia também permite a avaliação do tecido adjacente, em particular as vias aéreas distais à obstrução. Além disso, pode ser obtido tecido para diagnóstico patológico, caso necessário.[2]
A broncoscopia flexível diagnóstica possui algumas desvantagens e deve ser realizada com cautela. Ela não é capaz de fornecer uma avaliação completa de doença extraluminal ou das vias aéreas distal à obstrução. Ela também pode ser difícil e potencialmente perigosa em obstrução grave, pois o próprio broncoscópio obstruirá ainda mais o lúmen já estreito, limitando, portanto, a ventilação.[18] O lúmen estreito também apresenta risco de oclusão subsequente à broncoscopia flexível, se ocorrerem secreções, edema ou sangramento no local da estenose. A sedação moderada exigida durante o procedimento pode diminuir a ventilação e relaxar os músculos respiratórios, tornando as vias aéreas potencialmente instáveis. Por esses motivos, a presença de uma equipe preparada para manejo avançado das vias aéreas é essencial quando for realizada a broncoscopia flexível diagnóstica na OCVA.[2]
A intervenção broncoscópica na OCVA frequentemente envolve uma abordagem em duas etapas, com uma broncoscopia diagnóstica inicial seguida por uma broncoscopia terapêutica, assumindo estabilidade inicial das vias aéreas. A broncoscopia flexível pode ser usada em pacientes estáveis para diagnóstico, embora a broncoscopia rígida seja a abordagem preferencial para qualquer intervenção terapêutica.[61]
Em casos de obstrução grave com insuficiência respiratória iminente, estudos diagnósticos, incluindo broncoscopia flexível preliminar, podem não ser possíveis e, consequentemente, deve ser imediatamente realizada uma broncoscopia rígida.[60][69] A broncoscopia rígida é muito útil na avaliação e tratamento de OCVA, pois constitui uma maneira segura e efetiva de assegurar as vias aéreas, proporcionando a capacidade de ventilar e oxigenar o paciente durante a realização de intervenções diagnósticas e terapêuticas nas vias aéreas.[16][69][72][73][74][75] Além disso, o broncoscópio flexível pode ser introduzido através do endoscópio rígido, se necessário.
Exames de imagem adicionais
Tomografia computadorizada (incluindo TC de alta resolução, TC com multidetectores e broncoscopia virtual)
A TC do tórax é o método não invasivo mais preciso de avaliação das vias aéreas, permitindo o diagnóstico e o planejamento do tratamento na OCVA.[60][70]
A TC de alta resolução (TCAR) é considerada o teste de escolha para o diagnóstico de OCVA.[69] A TC, como modalidade de exame de imagem, é superior à radiografia torácica na detecção de anormalidade na traqueia e nos brônquios principais, com uma sensibilidade informada de 97%.[71]
A TC permite a determinação do tipo de lesão obstrutiva (intraluminal, extrínseca ou mista) e a patência das vias aéreas distais à obstrução, o comprimento e o diâmetro da lesão e sua relação com as estruturas adjacentes, incluindo os vasos.[2]
A estenose traqueal é definida como estreitamento focal ou difuso do lúmen traqueal. Embora a TC proporcione uma visualização anatômica precisa da parede e do lúmen da traqueia, sua capacidade de detectar estenoses sutis das vias aéreas é limitada e frequentemente subestima a extensão das estenoses traqueais e brônquicas.
Massas intratraqueais e evidências de compressão traqueal extrínseca, além de outras doenças traqueais difusas benignas, podem ser evidentes.[76] Também podem ser visíveis pneumonia pós-obstrutiva, atelectasia e colapsos lobares.
Falhas de enchimento traqueobrônquico, indicando uma lesão intrabrônquica com efeito de massa (por exemplo, tumor ou muco), podem ser detectadas e pode ser determinada sua localização no interior e em torno das vias aéreas centrais.
A TC com multidetectores (TCMD) tem a capacidade de adquirir cortes de alta resolução contíguos e/ou superpostos de 0.5 mm a 2 mm de espessura em todo o tórax em um único movimento de apneia, acarretando, portanto, uma detecção realçada de lesões das vias aéreas, como tumores endobrônquicos (incluindo os localizados nas vias aéreas centrais) que podem não ser detectados pela TC convencional com cortes de 7-10 mm.[41][Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: janela pulmonar demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: janela mediastinal demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: janela mediastinal demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].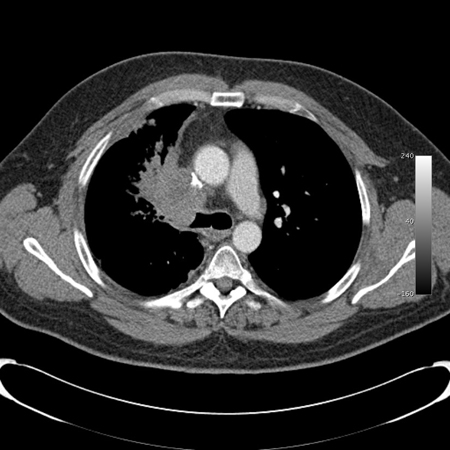
A TCMD permite as técnicas de reconstrução de alta qualidade das reconstruções multiplanares (RMPs), a representação externa com imagens de superfície sombreadas em 3D e a representação volumétrica com renderização interna (a chamada broncoscopia virtual), que fornecem estimativas mais precisas da extensão das lesões traqueais e brônquicas.[41][77][Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: reconstrução coronal demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: reconstrução volumétrica em 3 dimensões demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: reconstrução volumétrica em 3 dimensões demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: reconstrução multiplanar em 2 dimensões (projeção de intensidade mínima) demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Obstrução endobrônquica maligna na TC do tórax com multidetectores: reconstrução multiplanar em 2 dimensões (projeção de intensidade mínima) demonstrando obstrução maligna nos brônquios principais direitosDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].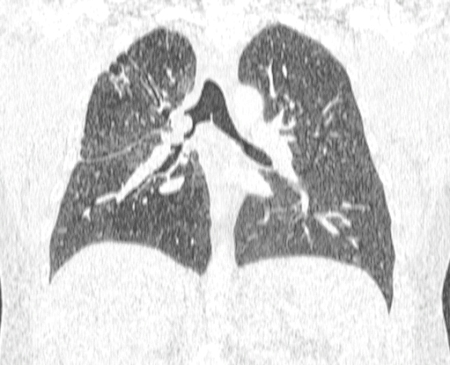
A técnica não invasiva de broncoscopia virtual é comparável à broncoscopia flexível para a visualização das vias aéreas centrais e a detecção de lesões brônquicas obstrutivas (tanto endoluminais como externas) e de estenoses focais das vias aéreas.[41][78][79] Ela também pode ajudar no planejamento de procedimentos intervencionistas, como a colocação de endoprótese nas vias aéreas.[79]
A TC e as RMPs demonstram com precisão o local e o grau de estenose da traqueia e dos brônquios principais com uma sensibilidade de 93%, especificidade de 100% e precisão de 94%.[80] A precisão da detecção de estenose brônquica pós-transplante pulmonar é de 94%.[81]
A TC helicoidal do tórax pareada inspiratória dinâmica e expiratória com múltiplos cortes é útil no diagnóstico de traqueobroncomalácia.[13] Malácia das vias aéreas centrais é definida como uma redução na área transversal de >50% nas imagens expiratórias em comparação com as imagens inspiratórias.[77][1][Figure caption and citation for the preceding image starts]: Colapso dinâmico das vias aéreas: A. vista broncoscópica na inspiração; B. vista broncoscópica na expiração mostrando colapso dinâmico das vias aéreas; C. tomografia computadorizada (TC) do tórax mostrando vias aéreas normais na inspiração; D. TC do tórax mostrando colapso significativo das vias aéreas na expiraçãoDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
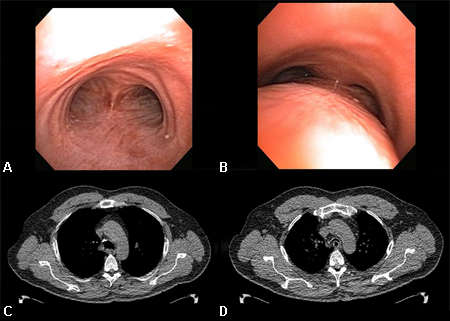
Ressonância nuclear magnética (RNM) do tórax
A RNM do tórax é útil na avaliação da laringe, traqueia proximal e massas mediastinais e hilares, e para fazer de imediato a diferenciação entre massas vasculares e de tecidos moles.[69]
A RNM é capaz de fornecer imagens multiplanares do tórax sem a necessidade de contraste e é particularmente boa para visualização de estruturas vasculares adjacentes às vias aéreas, como anéis vasculares ou aneurismas que podem comprimir a traqueia.[35]
Teste de função pulmonar
As análises espirométrica e da curva fluxo-volume são partes importantes da avaliação de OCVA e, quando possível, esses testes de função pulmonar devem ser realizados.
Curva de fluxo volume
A avaliação do formato da curva de fluxo-volume permite a identificação e categorização da obstrução das vias aéreas superiores (OVAS) como obstrução extratorácica dinâmica (não fixa ou variável), intratorácica dinâmica (não fixa ou variável) ou fixa. A traqueia é dividida nos segmentos extratorácico (um terço da traqueia acima da incisura jugular) e intratorácico (dois terços da traqueia abaixo da incisura jugular).
Na obstrução dinâmica extratorácica das vias aéreas superiores, durante a inspiração forçada, a porção extratorácica da traqueia pode apresentar uma dobra acentuada e fluxo aéreo mais lento, criando um ramo inspiratório "achatado".[14] Na obstrução dinâmica intratorácica das vias aéreas superiores, durante a expiração forçada, a porção intratorácica da traqueia pode apresentar uma dobra acentuada e fluxo aéreo mais lento, criando um ramo expiratório "achatado".[14] Nas lesões obstrutivas fixas das vias aéreas superiores, a limitação do fluxo aéreo não se modifica em resposta a alterações da pressão transmural durante a inspiração e expiração, criando ciclos inspiratórios e expiratórios "achatados".[14][Figure caption and citation for the preceding image starts]: Obstrução dinâmica (não fixa ou variável) extratorácica das vias aéreas superiores: curva de fluxo volume mostrando ramo inspiratório "achatado" durante inspiração forçadaDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
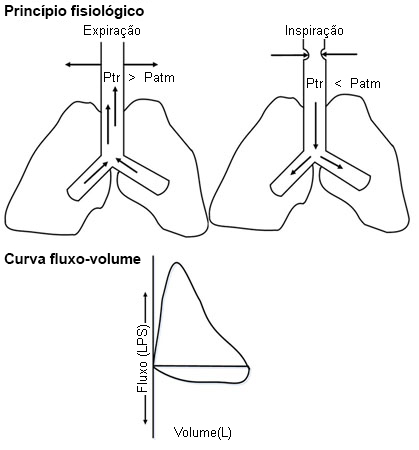 [Figure caption and citation for the preceding image starts]: Obstrução dinâmica (não fixa ou variável) intratorácica das vias aéreas superiores: curva de fluxo volume mostrando ramo expiratório "achatado" durante expiração forçadaDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Obstrução dinâmica (não fixa ou variável) intratorácica das vias aéreas superiores: curva de fluxo volume mostrando ramo expiratório "achatado" durante expiração forçadaDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Obstrução fixa das vias aéreas superiores: curva de fluxo volume mostrando ciclos inspiratórios e expiratórios "achatados"Dos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Obstrução fixa das vias aéreas superiores: curva de fluxo volume mostrando ciclos inspiratórios e expiratórios "achatados"Dos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].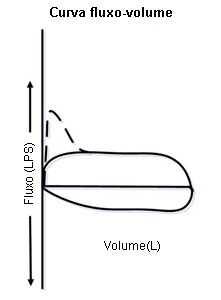
A curva de fluxo volume leva em consideração as características dinâmicas das vias aéreas, como alterações no calibre das vias aéreas superiores decorrentes de alterações na pressão transmural induzidas por manobras de inspiração e expiração forçadas durante a espirometria.
Uma vez que os traçados clássicos de obstrução da traqueia não são observados até que o lúmen esteja intensamente estreitado (diâmetro de 6-10 mm), a curva de fluxo volume não é muito sensível para detecção de OVAS.[1][2][35]
Em pacientes com doenças pulmonares preexistentes (por exemplo, DPOC), a curva de fluxo volume pode não mostrar a configuração descrita em virtude da incapacidade da geração de altos índices de fluxo aéreo e da presença de obstrução das vias aéreas em diversos locais anatômicos.[2] Portanto, lesões centrais são pouco reconhecidas pela curva de fluxo volume nesses pacientes.[15]
Espirometria
Em virtude da possibilidade da indução de insuficiência respiratória, a espirometria não deve ser realizada em pacientes com desconforto respiratório ou OCVA avançada.[2]
Reduções significativas no volume expiratório forçado em 1 segundo (VEF1) não são observadas até que o diâmetro no local da obstrução diminua para 6 mm. Dessa forma, podem ser observadas alterações na curva de fluxo volume antes do desenvolvimento de um VEF1 anormal.[2]
A taxa de pico do fluxo expiratório (TPFE) e a ventilação voluntária máxima (VVM) podem ser mais sensíveis que o VEF1 para a detecção de OVAS.
Se a TPFE for reduzida desproporcionalmente à redução de VEF1 na espirometria forçada, deve-se suspeitar de OVAS.[15][35] Uma relação entre VVM e VEF1 inferior a 25% é frequentemente observada na OVAS e o diagnóstico deve ser considerado quando a VVM estiver reduzida em associação com um VEF1 normal.[35]
Ultrassonografia endobrônquica (EBUS)
A EBUS tem sido usada com sucesso na avaliação e planejamento do tratamento de OCVA.[2][82] Embora não seja usado rotineiramente na prática clínica, pode ser usado para determinar a presença de doença extracartilaginosa, o grau de envolvimento das vias aéreas e identificar a extremidade distal de uma lesão obstrutiva, uma vez que a obstrução tenha sido estabilizada agudamente.[1]
O uso deste conteúdo está sujeito ao nosso aviso legal