Etiologia
A obstrução das vias aéreas centrais (OCVA) geralmente é classificada, com base na sua etiologia, como maligna ou não maligna. Embora o quadro clínico possa ser semelhante, o comprometimento maligno e não maligno das vias aéreas não deve ser considerado como um grupo único, mas sim como populações distintas.[29][30]
OCVA maligna
A obstrução maligna das vias aéreas centrais pode ocorrer por 4 mecanismos: extensão de um tumor adjacente com invasão das vias aéreas; uma malignidade intraluminal primária; doença endobrônquica metastática; ou compressão proveniente de um processo maligno contíguo (por exemplo, malignidades mediastinais ou linfadenopatia relacionada ao câncer).[Figure caption and citation for the preceding image starts]: obstrução das vias aéreas centrais: obstrução maligna do brônquio principal direitoDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].

A causa mais comum de OCVA maligna é a extensão direta de um tumor adjacente, mais comumente carcinoma broncogênico.[2][3] O tipo de célula mais comum relatado é o carcinoma de células escamosas (CCE), que é responsável por mais da metade das obstruções das vias aéreas centrais relacionadas ao câncer pulmonar de células não pequenas (CPCNP).[31][32] Aproximadamente 30% de todos os pacientes com câncer de pulmão apresentarão, em algum momento, doença endobrônquica.[33][34] Outros tumores comumente associados à invasão endobrônquica adjacente incluem neoplasias malignas esofágicas, laríngeas e tireoidianas.[2]
Tumores primários das vias aéreas são raros. O CCE e o carcinoma adenoide cístico são responsáveis por 70% a 86% de todos os tumores de traqueia primários.[35] Outras neoplasias malignas primárias das vias aéreas menos comuns incluem tumores carcinoides e mucoepidermoides. Distalmente à carina principal, os tumores carcinoides são responsáveis pela maioria das neoplasias malignas primárias das vias aéreas e aproximadamente 75% dos tumores carcinoides apresentam doença endobrônquica central.[2][35][36]
Metástases endotraqueais e endobrônquicas de tumores distantes são relativamente incomuns. A incidência relatada apresenta uma faixa muito ampla, de 2% a 50% de todas as metástases pulmonares de neoplasias extratorácicas. Essa inconsistência provavelmente está relacionada às definições variáveis usadas. A incidência é muito menor quando são considerados apenas tumores distantes que desenvolvem metástases diretamente para as vias aéreas.[4][37][38] Em uma série de autópsias de pacientes com tumores sólidos, doença metastática nas vias aéreas centrais ocorreu em apenas 2% dos casos.[4][35]
Não é conhecida a incidência de pacientes com doença endobrônquica metastática extratorácica apresentando-se como OCVA sintomática. Tem sido descrita uma ampla variedade de tumores como resultado do desenvolvimento de metástases diretamente para as vias aéreas. Entre eles, as causas mais comuns incluem carcinomas de mama, colorretal, de células renais e de tireoide.[1][2][37][38]
OCVA não maligna
A obstrução traqueobrônquica não maligna apresenta uma ampla variedade de etiologias, variando desde aspiração de corpo estranho até estenose brônquica por transplante pulmonar relacionada à isquemia.
A lesão iatrogênica relacionada a um tubo endotraqueal ou traqueostomia parece ser a causa mais comum de estenoses benignas da traqueia.[1][31][39][40]
Entretanto, a frequência relatada de estenose traqueal varia amplamente. Se apenas a estenose traqueal sintomática (demonstrada por exames de imagem ou broncoscopia) for descrita, a frequência estimada é de, aproximadamente, 2%. A incidência de complicações graves relacionadas à intubação diminuiu significativamente desde a introdução dos tubos endotraqueais de alto volume/baixa pressão.[8] É importante notar que a incidência de estenose traqueal sintomática depois de traqueostomia percutânea é comparável à incidência subsequente a procedimentos abertos.[35]
A obstrução traqueal secundária a vias aéreas artificiais pode se apresentar como estenose, malácia ou tecido de granulação. Após a traqueotomia, a estenose pode ocorrer acima do estoma, no estoma, no local do manguito ou na extremidade do tubo.[31] Da mesma forma, após a intubação endotraqueal, a doença pode aparecer no local do balão ou na extremidade do tubo.
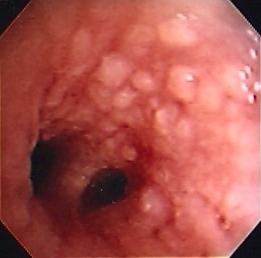
Tumores não malignos nas vias aéreas são incomuns. As neoplasias benignas da traqueia mais comuns são os papilomas de células escamosas, que, normalmente, comprometem a laringe e os brônquios, com um envolvimento traqueal relativamente incomum.[41] Papilomatose laringotraqueobrônquica é uma doença incomum na qual ocorrem múltiplos papilomas de células escamosas.[41] A disseminação endobrônquica e pulmonar tem sido relatada em 5% dos pacientes com papilomatose laríngea e é geralmente causada pelo papilomavírus humano 6 (HPV-6) e HPV-11.[35][42][Figure caption and citation for the preceding image starts]: Papilomatose traqueobrônquicaDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
Hamartoma endobrônquico é outro tumor benigno de vias aéreas que raramente é encontrado.[43] Embora os hamartomas sejam as lesões pulmonares benignas mais comuns, apenas cerca de 20% dos pacientes se apresentam com sintomas endobrônquicos.[35]
Distúrbios autoimunes (por exemplo, granulomatose com poliangiite, sarcoidose, colite ulcerativa) podem causar estenose traqueal.[1]
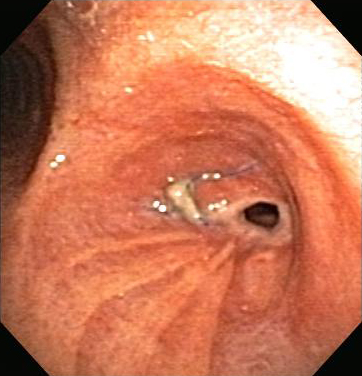
A estenose traqueobrônquica é também comumente observada depois de um transplante de pulmão e a estenose brônquica é a complicação das vias aéreas mais comum subsequente a um transplante de pulmão.[14][44]A incidência foi estimada entre 1.6% e 32% em diferentes séries.[14][44][45] Embora frequentemente relacionada à necrose, cicatrização da deiscência e infecção endobrônquica, podem ser observadas estenoses brônquicas anastomóticas e não anastomóticas depois de transplante de pulmão, sem anormalidade anteriormente documentada das vias aéreas. O tecido de granulação e a traqueobroncomalácia também podem causar obstrução das vias aéreas depois de transplante pulmonar.[14][Figure caption and citation for the preceding image starts]: Estenose brônquica anastomótica pós-transplante pulmonarDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
Anéis vasculares, definidos como anomalias do arco aórtico ou de seus ramos que comprimem as vias aéreas centrais, são raros, com uma incidência <0.2%. As etiologias mais comuns de anéis vasculares em adultos são duplo arco aórtico e arco aórtico direito com artéria subclávia esquerda aberrante. A compressão das vias aéreas resulta em malácia e obstrução dinâmica das vias aéreas.[35] Aneurisma da artéria pulmonar é outra causa vascular de compressão da árvore traqueobrônquica.
Estenoses traqueobrônquicas também podem estar relacionadas a processos infecciosos, como tuberculose (TB) e histoplasmose. A TB normalmente envolve a traqueia distal e os brônquios principais.[46] A histoplasmose pode causar obstrução traqueobrônquica por mediastinite fibrosante ou granulomas endobrônquicos.[7][47]
Embora a aspiração de corpo estranho seja mais frequentemente observada em crianças, essa condição também é encontrada com frequência em adultos por pneumologistas e médicos de pronto-socorro.[17] Em adultos, a maioria dos episódios ocorre na sexta ou sétima década de vida e está relacionada a partículas alimentares.[48] Diversos fatores, incluindo intoxicação por bebidas alcoólicas, uso de medicamentos sedativos ou hipnóticos, dentição deficiente, senilidade, deficiência intelectual, doença de Parkinson, transtornos neurológicos com comprometimento da deglutição ou do estado mental, trauma com perda da consciência, convulsões e anestesia geral, predispõem o paciente a aspirar corpos estranhos para o interior das vias aéreas.[49]
Outra causa rara porém possível de obstrução das vias aéreas, principalmente em pacientes hospitalizados, está relacionada a hematoma das vias aéreas. As causas de hematoma das vias aéreas são numerosas e incluem trauma cranioencefálico contuso ou cervical, ingestão de corpo estranho, infecção retrofaríngea, aneurisma de artéria carótida, massagem do seio carotídeo, cirurgia da carótida, punção da veia jugular interna, estados coagulopáticos, trauma e cirurgia da coluna cervical, lesão cervical por hiperextensão e aspiração da tireoide com agulha fina.[50][51][52]
Fisiopatologia
A fisiopatologia básica da OCVA está relacionada a uma limitação do fluxo aéreo causada por uma etiologia obstrutiva. Como tal, a obstrução pode ser mecânica ou dinâmica. Dependendo do grau e do local da obstrução, podem ocorrer comprometimentos na oxigenação e na ventilação.
OCVA maligna
Na obstrução maligna, a limitação do fluxo das vias aéreas pode ser causada pelo crescimento de tumor intraluminal, por compressão relacionada a tumor extrínseco das vias aéreas ou por uma combinação de ambos. Células malignas podem acessar as vias aéreas por invasão a partir de um local adjacente ou por serem neoplasias malignas primárias das vias aéreas.
Além disso, foi descrita obstrução traqueobrônquica decorrente de compressão por tumores adjacentes ou por linfadenopatia maligna.[Figure caption and citation for the preceding image starts]: obstrução das vias aéreas centrais: obstrução maligna do brônquio principal direitoDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].

OCVA não maligna
A fisiopatologia das causas não malignas da OCVA é mais complexa e varia significativamente com a etiologia específica.
A estenose traqueal pode ser o resultado de alta pressão do manguito do tubo endotraqueal. Quando a pressão do manguito excede a pressão capilar média da mucosa traqueal (aproximadamente >20 cm H₂O), a obstrução do fluxo sanguíneo capilar causa inflamação e erosão da mucosa. Isso cria necrose com destruição subsequente da arquitetura traqueal e cicatrização, acarretando a formação de estenose.[15]
Lesões traqueais também podem estar relacionadas à traqueomalácia decorrente de inflamação, com subsequente afinamento e enfraquecimento da parede da traqueia.
A extremidade do tubo endotraqueal ou de traqueotomia pode causar lesão traumática direta à parede das vias aéreas, com o subsequente desenvolvimento de obstrução relacionada ao tecido de granulação.
A estenose traqueobrônquica subsequente a transplante de pulmão provavelmente está relacionada à isquemia anastomótica brônquica durante o período pós-transplante imediato.[53][54] O grave comprometimento do fluxo sanguíneo pode causar ossificação, calcificação ou fragmentação de algumas ou de todas as cartilagens brônquicas, ocasionando estenose brônquica ou malácia.[14]
O colapso expiratório central das vias aéreas pode criar uma limitação de fluxo decorrente do estreitamento excessivo da traqueia e dos brônquios principais durante a expiração, que é resultante de traqueomalácia ou de colapso dinâmico excessivo das vias aéreas.[13] Esse tipo de obstrução das vias aéreas frequentemente é denominado estenose dinâmica ou funcional.[21]
A aspiração de corpo estranho por adultos, na maioria das vezes, é causada por falha nos mecanismos protetores das vias aéreas subsequente a doenças ou quadros clínicos que alteram o nível de consciência ou criam comprometimentos neuromusculares.[49]
A fisiopatologia da OCVA decorrente de hematoma das vias aéreas está relacionada a edema de faringe e/ou compressão direta da faringe ou da traqueia. Embora a traqueia normalmente seja rígida e de difícil compressão, pacientes com lesões preexistentes, como tireoide aumentada, podem ser propensos a uma obstrução das vias aéreas decorrente de um hematoma em expansão.[50][Figure caption and citation for the preceding image starts]: Estenose brônquica anastomótica pós-transplante pulmonarDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].

Classificação
Maligna comparada com não maligna
Neoplásica
Malignidades broncopulmonares primárias[2][3]
Carcinoma broncogênico (carcinoma pulmonar de células pequenas e não pequenas)
Tumor carcinoide
Carcinossarcoma
Sarcoma pulmonar
Tumor de glândulas salivares
Carcinoma adenoide cístico
Carcinoma mucoepidermoide
Doença metastática endobrônquica[4][1]
Carcinoma broncogênico
Carcinoma de células renais
Câncer de mama
Câncer de tireoide
Câncer colorretal
Sarcoma
Melanoma
Câncer de ovário
Câncer uterino
Câncer de testículo
Carcinoma nasofaríngeo
Carcinoma adrenal
Leucemia linfocítica crônica[5]
Malignidades mediastinais[6]
Carcinoma tímico
Carcinoma de tireoide
Tumores de células germinativas (isto é, teratoma)
Carcinoma laríngeo
Carcinoma esofágico
Linfoma (de Hodgkin e não Hodgkin)
Linfadenopatia associada a qualquer malignidade
Não maligna
Sarcoidose
Infecciosa (tuberculose, histoplasmose)
Vascular[9]
Anel vascular
Aorta dilatada
Aneurisma aórtico
Aneurisma de artéria pulmonar
Cartilagem[3]
Policondrite recidivante
Tecido de granulação excessivo[9][10]
Tubos endotraqueais
Tubos de traqueotomia
Endopróteses das vias aéreas
Corpos estranhos
Anastomose cirúrgica (pós-transplante pulmonar)
Granulomatose com poliangiite (anteriormente conhecida como granulomatose de Wegener)
Rinoscleroma (infecção por Klebsiella rhinoscleromatis)
Tumores primários benignos de vias aéreas[11][12]
Hamartomas
Amiloidose
Papilomatose
Pseudotumor inflamatório endobrônquico
Traqueomalácia
Broncomalácia
Colapso dinâmico excessivo das vias aéreas
Membranas[9]
Estenose subglótica progressiva idiopática
Tuberculose
Sarcoidose
Cirúrgico[14]
Pós-transplante coração-pulmão ou pós-transplante pulmonar (estenose brônquica, excesso de tecido de granulação, traqueobroncomalácia)
Ressecção em manga da traqueia ou brônquios
Pós-intubação endotraqueal ou traqueotomia
Queimadura/lesão por fumaça
Hematoma das vias aéreas
Tuberculose
Papilomatose das vias aéreas
Rinoscleroma
Traqueobronquite viral ou bacteriana
Difteria
Mediastinite fibrosante (tuberculose, histoplasmose)
Epiglotite
Patologia da glândula tireoide (bócio, cistos)
Timo aumentado
Rolhas de muco
Bolas de muco relacionadas a cateteres transtraqueais de oxigênio
Paralisia das pregas vocais
Coágulos sanguíneos
Aspiração de corpo estranho
Natureza da invasão luminal[16][17][18][19][20]
A invasão luminal pode ser intrínseca, extrínseca ou mista.[Figure caption and citation for the preceding image starts]: Tipos de obstrução das vias aéreas centrais: intrínseca, extrínseca e mistaDos acervos de Jose Fernando Santacruz MD, FCCP, DAABIP e Erik Folch MD, MSc; usado com permissão [Citation ends].
Obstrução intrínseca ou endoluminal:
Lúmen das vias aéreas comprometido puramente por um processo obstrutivo endobrônquico (tumor endobrônquico, granulação excessiva).
Obstrução extrínseca ou extraluminal:
Compressão das vias aéreas por uma lesão extrabrônquica (tumores adjacentes, linfadenopatia, cistos da tireoide).
Obstrução mista:
Ocorre uma combinação de obstrução intraluminal e extraluminal das vias aéreas.
Estenose estrutural comparada com estenose dinâmica[21]
Estenose estrutural:
Tipo 1: exofítica/intraluminal
Tipo 2: extrínseca
Tipo 3: distorção
Tipo 4: cicatriz/estenose
Estenose dinâmica ou funcional:
Tipo 1: cartilagem danificada/malácia
Tipo 2: membrana flácida
Obstrução dinâmica das vias aéreas superiores comparada com obstrução fixa
Obstrução dinâmica extratorácica das vias aéreas superiores:
Traqueomalácia extratorácica
Paralisia bilateral das pregas vocais (pós-tireoidectomia, malignidade, irradiação do pescoço)
Disfunção das pregas vocais
Neoplasia do pescoço
Estenose subglótica
Obstrução dinâmica intratorácica das vias aéreas superiores:
Traqueomalácia intratorácica
Malignidade traqueobrônquica
Obstrução fixa das vias aéreas superiores:
Estenose traqueal
Neoplasia maligna
Artrite/anquilose da cricoaritenoide na artrite reumatoide
Papilomatose laringotraqueal juvenil
Rinoscleroma (infecção por Klebsiella rhinoscleromatis)
Estenose subglótica
Bócio tireoidiano
Estenose das pregas vocais
O uso deste conteúdo está sujeito ao nosso aviso legal