ასთმის დიაგნოსტიკა დებატების საგანი იყო დიდი ბრიტანეთის გაიდლაინზე მომუშავე ავტორიტეტებს შორის. რეკომენდაციები ამ თემაში ძირითადად ეფუძნება ბრიტანეთის თორაკალური საზოგადოების/შოტლანდიის უნივერსიტეტთაშორისი გაიდლაინების ქსელის (BTS/SIGN) გაიდლაინს, რომელიც ბოლოს განახლდა 2019 წლის ივლისში, თუმცა ასევე მოცემულია ძირითადი განსხვავებები ჯანდაცვის და სამედიცინო დახმარების დახელოვნების ეროვნული ინსტიტუტის (NICE) გაიდლაინიდან. მიჰყევით თქვენს რეგიონში რეკომენდებულ მიდგომას.
ასთმის დიაგნოზი კლინიკურია.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
ასთმის დიაგნოზი ისმება ტიპიური სიმპტომების საფუძველზე ობიექტურ ტესტებთან ერთად, რომლებიც ადასტურებენ ჰაერის ნაკადის ცვლად ობსტრუქციას და/ან სასუნთქი გზების ანთებას.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
გამწვავებების დიაგნოსტიკის სპეციფიკური ინფორმაციისთვის იხ ასთმის მწვავე გამწვავება მოზრდილებში.
ასთმის დიაგნოზის პრაქტიკული მიდგომა მოზრდილებში
BTS/SIGN რეკომენდაციას უწევს პაციენტის კატეგორიზაციას ასთმის განვითარების ალბათობის მიხედვით საწყისი სტრუქტურირებული კლინიკური შეფასებისას, რომელიც მიზნად ისახავს ტიპიური ნიშნებისა და სიმპტომების იდენტიფიცირებას და ანამნეზში გარკვევას.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
შემდგომი გამოკვლევები და მდანიშნული მკურნალობა ალბათობის ამ საწყის შეფასებას ეფუძნება.
ქვემოთ მოცემული სქემა BTS/SIGN-ის მიერ რეკომენდებულ ნაბიჯ-ნაბიჯ მიდგომას ასახავს. ყოველი ნაბიჯის შესახებ დამატებითი დეტალები მოცემულია მომდევნო თავებში.
[Figure caption and citation for the preceding image starts]: დიაგნოსტიკური დიაგრამა; აღებულია BTS/SIGN-ის „ასთმის მართვის ბრიტანული გაიდლაინიდანბრიტანეთის თორაკალური საზოგადოება; შოტლანდიის უნივერსიტეტთაშორისი გაიდლაინების ქსელი. ბრიტანული გაიდლაინი ასთმის მართვის შესახებ. პირველად გამოქვეყნდა 2003 წელს. შესწორებული გამოცემა გამოქვეყნდა 2019 წლის ივლისში; გამოიყენება ნებართვით [Citation ends].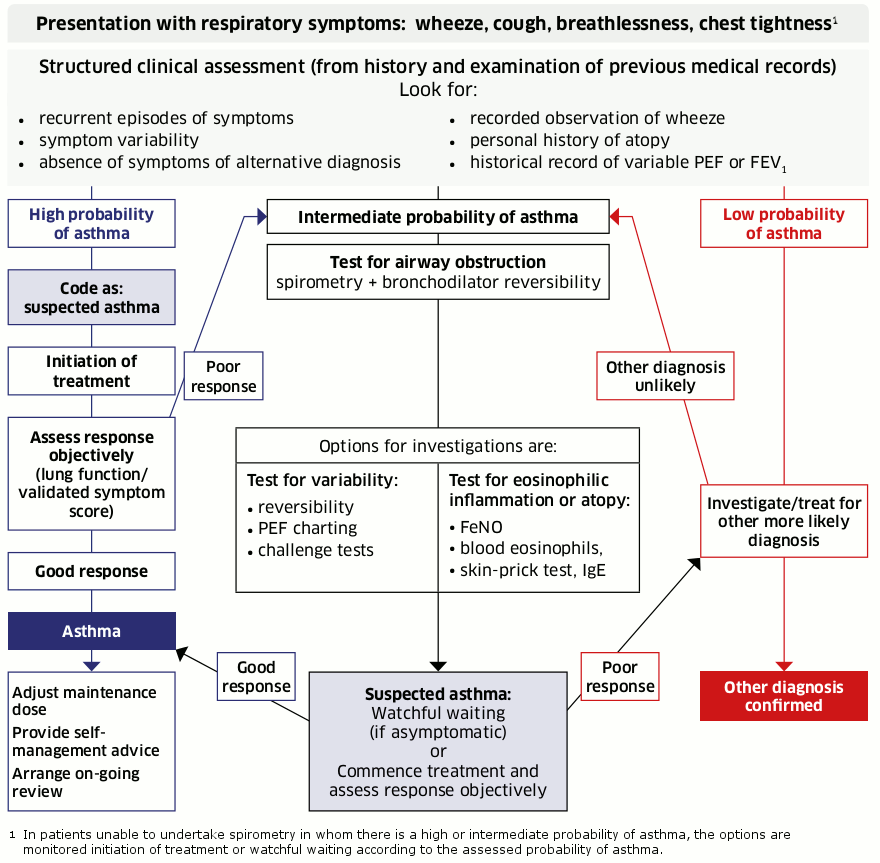
შედარებისთვის, NICE-ის მიერ რეკომენდებული დიაგნოსტიკური გზა შეჯამებულია ქვემოთ მოცემულ სქემაში.[Figure caption and citation for the preceding image starts]: 17 წლის და უფროსი ასაკის მოზრდილებში ასთმის ობიექტური ტესტები; აღებულია NICE-დან „ასთმა: დიაგნოსტიკა, მონიტორინგი და ქრონიკული ასთმის მართვაჯანდაცვის და სამედიცინო დახმარების დახელოვნების ეროვნული ინსტიტუტი. ალგორითმი C: ობიექტური ტესტები ასთმისთვის 17 წლის და მეტი ასაკის მოზრდილებში. 2017 [ინტერნეტ გამოცემა]; გამოიყენება ნებართვით [Citation ends].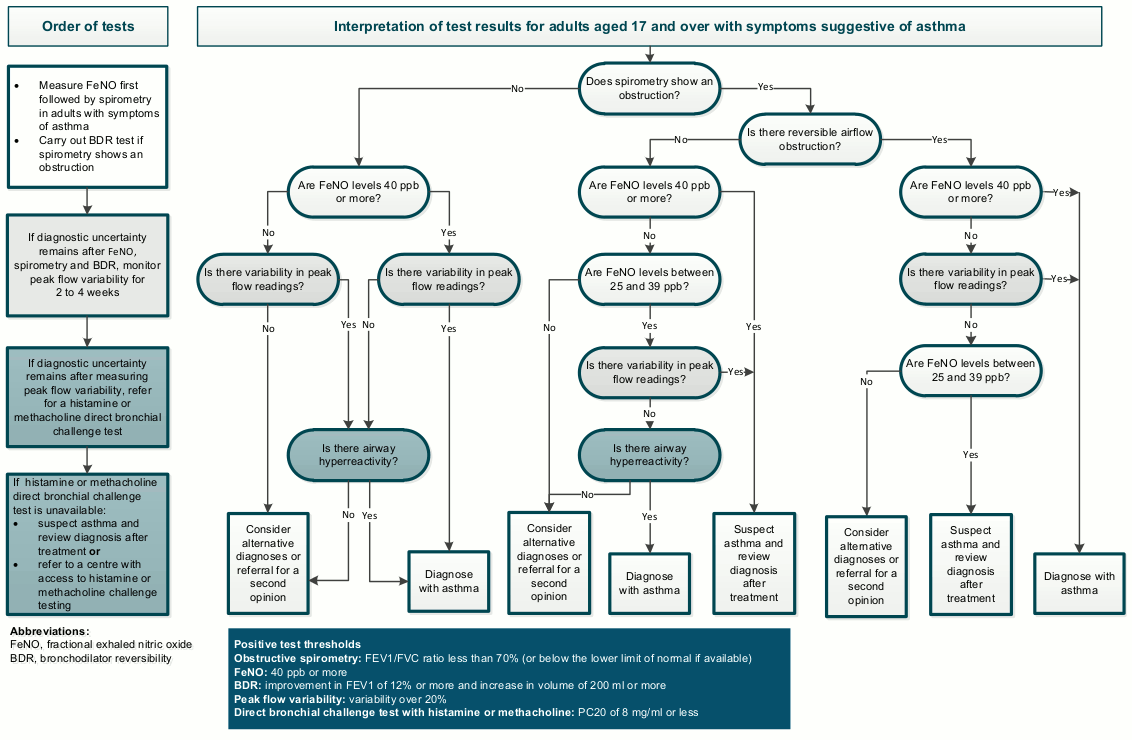
განსხვავებები BTS/SIGN-იდან უფრო დეტალურად აღწერილია შემდეგ თავებში.
ასთმის გლობალური ინიციატივა (GINA) გვირჩევს, რომ ექსპირატორული ნაკადის პიკური მაჩვენებლის განსაზღვრა (PEF) შეიძლება გამოყენებულ იქნას, როგორც სპირომეტრიის ალტერნატივა, სადაც სპირომეტრიის სერვისები არ არის ხელმისაწვდომი. მიუხედავად იმისა, რომ PEF ნაკლებად სანდოა, ვიდრე სპირომეტრია, მისი გამოყენება სასურველია იქ, სადაც დიაგნოზი სხვაგვარად მხოლოდ სიმპტომებზე იქნებოდა დამოკიდებული.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
სტრუქტურირებული კლინიკური შეფასება (BTS/SIGN)
თუ პაციენტს ასთმაზე სავარაუდო სიმპტომები აქვს, ჩაატარეთ სტრუქტურირებული კლინიკური შეფასება იმის დასადგენად ასთმის ალბათობა მაღალია, საშუალო თუ დაბალი.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
სტრუქტურირებული კლინიკური შეფასება ეფუძნება ანამნეზს, გამოკვლევებს და პაციენტის ჩანაწერების ერთობლიობას.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაითვალისწინეთ განსხვავება BTS/SIGN და NICE რეკომენდაციებს შორის; NICE ასევე რეკომენდაციას უწევს სტრუქტურირებულ კლინიკურ შეფასებას, მაგრამ არ მიუთითებს ასთმის ალბათობაზე თავის გაიდლაინში. NICE-ის თანახმად, ასთმის მქონე ნებისმიერმა პირმა დიაგნოზის დადგენამდე ობიექტური ტესტების სერია უნდა გაიაროს.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
BTS/SIGN რეკომენდაციას უწევს ასთმის საწყისი ალბათობის დაფუძნებას შემდეგ ტიპურ კლინიკურ მახასიათებლებზე:[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ანამნეზში სიმპტომების მორეციდივე ეპიზოდები (შეტევები), იდეალურ შემთხვევაში დადასტურებული სიმპტომურ და ასიმპტომურ პერიოდებს შორის PEF-ის განსხვავებებული მაჩვენებლებით
ნებისმიერი ორი ან მეტი შემდეგი სიმპტომი, რომელიც დროთა განმავლობაში იცვლება: ხიხინი; ხველა; სუნთქვის გაძნელება; გულმკერდის შებოჭილობა
მსტვინავი სუნთქვის ხმა, რომელიც მოისმინა ჯანდაცვის სპეციალისტმა
სხვა ატოპიური მდგომარეობის პირადი/ოჯახური ანამნეზი (კერძოდ, ატოპიური ეგზემა/დერმატიტი, ალერგიული რინიტი) ან ასთმის ოჯახური ანამნეზი
არ არსებობს სიმპტომები/ნიშნები, რომლებიც ალტერნატიულ დიაგნოზზე მიანიშნებენ.
თუ პაციენტს აქვს ყველა ეს ტიპიური კლინიკური მახასიათებელი, ჩათვალეთ რომ მასთან ასთმის ალბათობა მაღალია.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
იმის გათვალისწინებით, რომ პაციენტთან ასთმის ალბათობა მაღალია, საცდელი მკურნალობა პრაგმატული შემდეგი ნაბიჯია, განსაკუთრებით სიმპტომურ პაციენტებში. იხ მართვა დამატებითი დეტალებისთვის.
ასთმის დიაგნოზი შეიძლება დადასტურდეს, თუ პაციენტს აქვს კარგი პასუხი მკურნალობაზე (როგორც სიმპტომების გაუმჯობესება, ასევე ფილტვის ფუნქციის ობიექტური გაუმჯობესება).
თუ პაციენტს აქვს ასთმის არა ყველა, არამედ ზოგიერთი ტიპიური ნიშანი, ან აქვს ცუდი პასუხი საწყის მკურნალობაზე, შეაფასეთ როგორც ასთმის საშუალო ალბათობა.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
თუ პაციენტი მძიმედ არ არის მკურნალობის დაწყებამდე (ან მიმდინარეობისას, თუ პაციენტს საწყის მკურნალობაზე ცუდი პასუხი ჰქონდა) დიაგნოსტიკისთვის საჭიროა დამატებითი გამოკვლევები.
გამოიყენეთ სპირომეტრია, ბრონქოდილატატორის შექცევადობის (BDR) ტესტით, როგორც შემდეგი ნაბიჯი ასთმის საშუალო ალბათობის გამოსაკვლევად.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
იხ გამოკვლევები.
თუ პაციენტს არ აქვს ასთმის არც ერთი ტიპიური ნიშანი, ან აღენიშნება ალტერნატიული დიაგნოზის დამახასიათებელი ნიშნები, ასთმის ალბათობა დაბალია.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაითვალისწინეთ, რომ ცოტაა ისეთი პაციენტი, ვისაც აქვს ასთმა, ატიპური გამოვლენის მიუხედავად.
მართეთ დაბალი ალბათობის მქონე პაციენტები ყველაზე სავარაუდო დიფერენციალური დიაგნოზის მიხედვით. იხ დიფერენციაცია.
ანამნეზი და გასინჯვა (BTS/SIGN და NICE)
გაითვალისწინეთ, რომ ანამნეზის შეკრების და გასინჯვით მიღებული მონაცემების თვალსაზრისით BTS/SIGN-ისა და NICE-ის რეკომენდაციებს შორის მნიშვნელოვანი განსხვავება არ არის.
გულდასმით შეკრიბეთ თანმიმდევრული ანამნეზი.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
კონკრეტულად შეამოწმეთ შემდეგი:[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
ძირითადი სიმპტომები, რომლებიც ჩამოთვლილთაგან ერთზე მეტს მოიცავს: ხიხინი (ისმის აუსკულტაციისას), სუნთქვის გაძნელება, გულმკერდის შებოჭილობა და ხველა.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
სიმპტომები ჩვეულებრივ ვლინდება განმეორებით ეპიზოდების (შეტევების) დროს, ისე რომ ეპიზოდებს შორის არის პერიოდი სიმპტომების გარეშე (ან მინიმალური სიმპტომებით).[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ტიპიურია როდესაც არსებობს მტკიცებულება დღის განმავლობაში სიმპტომების ცვალებადობის შესახებ (გაუარესება ღამით ან დილით ადრე).[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
უფრო მძიმე ასთმის მქონე ადამიანებს აქვთ ღამის სიმპტომები, რის გამოც ისინი იღვიძებენ.
სერიოზული გამწვავებისას პაციენტები ქოშინებენ, და შეიძლება, სუნთქვისას დამატებითი კუნთების გამოყენებაც დასჭირდეთ. იხ. ასთმის გამწვავება მოზრდილებში.
გამომწვევები
იმ ფაქტორების იდენტიფიცირება, რომელთა გამოც ასთმური მდგომარეობა უარესდება: მაგალითად, შეტევის ეპიზოდები შეიძლება გამწვავდეს ისეთი გამაღიზიანებლის ზემოქმედებით, როგორიცაა თამბაქოს კვამლი ან ისეთი ქიმიკატის ანაორთქლი როგორიც მათეთრებელია.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
სიმპტომები შეიძლება გამოწვეული იყოს ინფექციით (განსაკუთრებით ვირუსული ინფექციით), ცივ ჰაერთან ექსპოზიციით ან ისეთი ძლიერი რეაქციებით, როგორიც ძლიერი სიცილია.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
ემოციები, როგორიცაა სტრესი/შფოთვა, შეიძლება ასოცირებული იყოს ასთმის სიმპტომების გამწვავებასთან, თუმცა ეს უფრო ხშირად ასთმის მქონე პირებთან სუნთქვის დარღვევის (დისფუნქციური სუნთქვის) მიზეზია.
ატოპიის მქონე პაციენტებში შეტევები შეიძლება მოხდეს სეზონურად ან ალერგენების ზემოქმედების დროს.
ფიზიკურმა დატვირთვამ ასევე შეიძლება გამოიწვიოს სიმპტომები.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
სიმპტომები შეიძლება გამოწვეული იყოს არასტეროიდული ანთების საწინააღმდეგო მედიკამენტებით ან ბეტა-ბლოკერებით.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
ასთმის ოჯახური ანამნეზი ან სხვა ატოპიური მდგომარეობის პირადი/ოჯახური ანამნეზი[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
მშობლებში ასთმის არსებობა პაციენტისთვის ასთმის ადრეულად განვითარების უმთავრესი რისკ ფაქტორია.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
[2]National Institutes of Health; National Heart, Lung, and Blood Institute, National Asthma Education and Prevention Program. Expert panel report 3: Guidelines for the diagnosis and management of asthma. Aug 2007 [internet publication].
https://www.nhlbi.nih.gov/health-topics/guidelines-for-diagnosis-management-of-asthma
სხვა ატოპიური მდგომარეობებია: ატოპიური ეგზემა/დერმატიტი, ალერგიული რინიტი.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
პაციენტის სამედიცინო ჩანაწერებმა შეიძლება მოგვაწოდოს ღირებული დამატებითი ინფორმაცია, მათ შორის პროფესიონალურად დადასტურებული ხიხინის წინა ეპიზოდები და წარსულში ფილტვის ფუნქციური მაჩვენებლები ან მკურნალობაზე პასუხი.
ხიხინი დაადასტურეთ აუსკულტაციით.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
განასხვავეთ ხიხინი (მკერდიდან მომავალი უწყვეტი, მაღალხმიანი მუსიკალური ხმა) სხვა რესპირატორული ხმიანობისგან, მაგ. სტრიდორისა და ხრიალით სუნთქვისგან.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
უფრო მძიმე ასთმის დროს მსტვინავი ხიხინი სტეტოსკოპის გარეშეც მოისმინება.
პოლიფონიური მსტვინავი სუნთქვა/ხიხინი ამოსუნთქვისას დამახასიათებელია ასთმისთვის.
ხიხინის არარსებობა არ გამორიცხავს ასთმას.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
დაათვალიერეთ ცხვირის არხები; ამით შეიძლება გამოვლინდეს ცხვირის პოილიპოზი ან ცხვირის დახშობა, გაჭედვა.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
გაითვალისწინეთ, რომ ბრონქული ასთმის მქონე პაციენტებში კვლევის შედეგები შეიძლება ნორმალური იყოს.
თუ განმეორებითი კვლევის შედეგები ნორმაში რჩება მაშინ როცა პაციენტი სიმპტომატურია, ეს ამცირებს ასთმის ალბათობას.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გამოკვლევები: ძირითადი პრინციპები (BTS/SIGN-ის და NICE-ის შედარება)
ძირითადი სფერო, სადაც BTS/SIGN რეკომენდაციები განსხვავდება NICE-ის რეკომენდაციებისგან, ასთმის დიაგნოსტიკაში გამოკვლევების როლს უკავშირდება. მიუხედავად იმისა, რომ BTS/SIGN აღიარებს, რომ ობიექტური ტესტები გავლენას ახდენს ასთმის ალბათობაზე, ისინი გვირჩევენ, რომ მხოლოდ ტესტები არ გამოვიყენოთ დიაგნოზის დასადასტურებლად და რომ ზოგიერთ შემთხვევაში დიაგნოზი შეიძლება დადასტურდეს სპირომეტრიის ან ამოსუნთქული აზოტის მონოქსიდის ფრაქციული შემცველობის (FeNO) ტესტირების გარეშე.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
იხილეთ დიაგნოსტიკური დიაგრამა ზემოთ. ამის საპირისპიროდ, NICE რეკომენდაციას უწევს FeNO ტესტის ჩატარებას, რასაც მოჰყვება სპირომეტრია ნებისმიერი ზრდასრული ადამიანისთვის, ვისთანაც ტიპიური სიმპტომების გამოვლენის საფუძველზე ასთმის დიაგნოზი განიხილება.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
BTS/SIGN გაიდლაინი ხაზს უსვამს იმ დიაგნოსტიკური ტესტების შედეგების შედარების მნიშვნელობას, რომლებიც ჩატარდა მაშინ, როდესაც პაციენტი ასიმპტომური იყო იმ ტესტებთან შედარებით, რომლებიც ჩატარდა, როდესაც პაციენტი სიმპტომური იყო. გამოიყენეთ ის დროის პერიოდში ცვალებადობის გამოსავლენად.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ორივე BTS/SIGN და NICE გაიდლაინები თანხმდებიან, რომ არ არსებობს არც ერთი სიმპტომი, ნიშანი ან ტესტი, რომელსაც შეუძლია კატეგორიულად განსაზღვროს ასთმა მოზრდილებში.
თუმცა, NICE არ შეიცავს კონკრეტულ რეკომენდაციას შედეგების შედარების შესახებ, როდესაც პაციენტი ასიმპტომურია და როდესაც პაციენტი სიმპტომურია, რათა გამოავლინოს სიმპტომების ცვალებადობა დროის პერიოდში, გარდა PEF დიაგრამების რეკომენდაციისა ზოგიერთ პაციენტთან.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
ობიექტური ტესტების ჩატარებამ იმ დროს, როდესაც პაციენტი ასიმპტომურია, შეიძლება ცრუ უარყოფითი შედეგები გამოიწვიოს. ერთჯერადად ფილტვის ფუნქციური ნორმალური მაჩვენებლის მიღება ასთმას არ გამორიცხავს (ასთმით დაავადებულთა ნახევარზე მეტს შეიძლება ნორმალური სპირომეტრია ჰქონდეს).[57]Schneider A, Gindner L, Tilemann L, et al. Diagnostic accuracy of spirometry in primary care. BMC Pulm Med. 2009 Jul 10;9:31.
https://bmcpulmmed.biomedcentral.com/articles/10.1186/1471-2466-9-31
http://www.ncbi.nlm.nih.gov/pubmed/19591673?tool=bestpractice.com
[58]Ringsberg KC, Bjärneman P, Larsson R, et al. Diagnosis of asthma in primary health care: a pilot study. J Allergy (Cairo). 2014;2014:898965.
https://www.hindawi.com/journals/ja/2014/898965
http://www.ncbi.nlm.nih.gov/pubmed/24817894?tool=bestpractice.com
[59]Melbye H, Drivenes E, Dalbak LG, et al. Asthma, chronic obstructive pulmonary disease, or both? Diagnostic labeling and spirometry in primary care patients aged 40 years or more. Int J Chron Obstruct Pulmon Dis. 2011;6:597-603.
https://www.dovepress.com/asthma-chronic-obstructive-pulmonary-disease-or-both-diagnostic-labeli-peer-reviewed-fulltext-article-COPD
http://www.ncbi.nlm.nih.gov/pubmed/22135492?tool=bestpractice.com
პაციენტებისთვის, ვისთანაც ასთმა პირველად გახდა სავარაუდო, კარგი პრაქტიკაა საწყისად სტანდარტული ტესტები ჩატარდეს, რათა სხვა პათოლოგიები გამოირიცხოს, მათ შორის:
სპირომეტრია და შექცევადობა ბრონქოდილატატორის ფონზე (BTS/SIGN და NICE)
სპირომეტრია პირველი არჩევის გამოკვლევაა ჰაერგამტარი გზების ობსტრუქციისა და შექცევადობის იდენტიფიცირებისთვის.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
დიდ ბრიტანეთში ჩვეულებრივი კლინიკური პრაქტიკაა სპირომეტრიის ჩატარება ყველა პაციენტთან, ვისთანაც ასთმა სავარაუდოა.
ეს შესაბამისობაშია NICE-ის გაიდლაინებთან, რომელთა მიხედვითაც ასთმის დიაგნოსტიკისთვის მხოლოდ სიმპტომებს არ უნდა დაეყრდნოთ და ყოველთვის უნდა გამოიყენოთ ობიექტური ტესტი, თუ სტრუქტურირებული კლინიკური შეფასების შემდეგ ასთმაზე გაგიჩნდათ ეჭვი.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
NICE რეკომენდაციას უწევს FeNO-ს და მის შემდეგ სპირომეტრიას, როგორც აუცილებელ ტესტებს ასთმის სიმპტომების მქონე ნებისმიერი მოზრდილისთვის.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
BDR ტესტირება რეკომენდებულია NICE-ის მიერ, თუ სპირომეტრია აჩვენებს ობსტრუქციას. NICE-ის მიხედვით 2-დან 4 კვირამდე პერიოდში შეიძლება საჭირო გახდეს PEF მონიტორინგი, თუ FeNO-ს და სპირომეტრიის შემდეგ დიაგნოსტიკური გაურკვევლობაა.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
თუმცა, გახსოვდეთ, რომ BTS/SIGN-ის რეკომენდაციით პირებთან, ვისთანაც ასთმის ალბათობა მაღალია (კოდი მინიჭებული აქვთ როგორც "საეჭვო ასთმა"), მკურნალობა შეიძლება დაიწყოს ობიექტური მონიტორინგით (მაგ., PEF-ით, ვალიდური კითხვარებით და/ან სპირომეტრიით) და ასთმის დიაგნოზი შემდგომში დადასტურდეს სპირომეტრიის ან FeNO-ს აუცილებლობის გარეშე.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
BTS/SIGN გაიდლაინი რეკომენდაციას უწევს სპირომეტრიას ნებისმიერი პაციენტისთვის, ვისთანაც ასთმის საშუალო ალბათობაა, და BDR ტესტს თუ სასუნთქი გზების ობსტრუქცია დადასტურებულია.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაეცანით თქვენს ადგილობრივ გაიდლაინს სპირომეტრიის ჩვენებების შესახებ პაციენტებისთვის ვისთანაც ასთმა სავარაუდოა.
ფორსირებული ამოსუნთქვის მაქსიმალური მოცულობა 1 წმ-ში (FEV₁) და ფორსირებული სასიცოცხლო ტევადობა (FVC) შეიძლება გამოყენებული იყოს ჰაერის ნაკადის ლიმიტაციის გამოსავლენად.
FEV1/FVC თანაფარდობისთვის გამოიყენეთ ნორმის ქვედა ზღვარი (LLN), FEV1/FVC თანაფარდობის ფიქსირებული მაჩვენებლის 0,7-ის ნაცვლად; LLN მონაცემია, რომელიც სულ უფრო ხელმისაწვდომი ხდება სპირომეტრების პროგრამული უზრუნველყოფის საშუალებით.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ფიქსირებული თანაფარდობის გამოყენებამ შეიძლება გამოიწვიოს ობსტრუქციის ჰიპერდიაგნოსტიკა მოზრდილებში თანაფარდობის ასაკთან დაკავშირებული ცვალებადობის გამო.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
40 წელზე მეტი ასაკის მოზრდილებში 70%-ზე დაბალი მაჩვენებელი შეიძლება ნორმა იყოს და ზღვრულ მაჩვენებლად 70%-ის გამოყენებამ შეიძლება ობსტრუქცია გადაჭარბებულად შეაფასოს.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
NICE-იც ასევე რეკომენდაციას უწევს LLN-ის გამოყენებას დიაგნოსტიკისთვის, თუ ეს შესაძლებელია; წინააღმდეგ შემთხვევაში, NICE გირჩევთ გამოიყენოთ ფიქსირებული FEV1/FVC თანაფარდობა 70%.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
გამოიყენეთ BDR ტესტი ჰაერის ნაკადის ობსტრუქციის შექცევადობის დემონსტრირებისთვის ხანმოკლე მოქმედების ბრონქოდილატატორზე საპასუხოდ.
BTS/SIGN და NICE თანხმდებიან, რომ მოზრდილებთან, ვისთანაც სპირომეტრიით ობსტრუქცია დაფიქსირდა, FEV1-ის გაუმჯობესება 12%-ით ან მეტით ბეტა აგონისტებზე საპასუხოდ (ან კორტიკოსტეროიდებით მკურნალობაზე), მოცულობის 200 მლ ან მეტით მატებასთან ერთად, განიხილება როგორც დადებითი შექცევადობის ტესტი.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
BTS/SIGN ასევე გირჩევთ, რომ FEV1-ის 400 მლ-ზე მეტად გაუმჯობესება დამაჯერებლად მიუთითებს ასთმაზე.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაითვალისწინეთ, რომ ნორმალური სპირომეტრია უსიმპტომო პაციენტთან ასთმის დიაგნოზს არ გამორიცხავს.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
სპირომეტრიის, როგორც ასთმის დიაგნოსტიკური ტესტის ცრუ უარყოფითი მაჩვენებელი მინიმუმ 50%-ია.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
[57]Schneider A, Gindner L, Tilemann L, et al. Diagnostic accuracy of spirometry in primary care. BMC Pulm Med. 2009 Jul 10;9:31.
https://bmcpulmmed.biomedcentral.com/articles/10.1186/1471-2466-9-31
http://www.ncbi.nlm.nih.gov/pubmed/19591673?tool=bestpractice.com
ფილტვის ფუნქციური მაჩვნებლების ცვალებადობა (BTS/SIGN და NICE)
ასთმის დიაგნოზის დადასტურება დროის მოკლე პერიოდში ჰაერის ნაკადის ცვალებადობის გამოვლენას ეყრდნობა.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ჩაინიშნეთ PEF -ის, როგორც სამი ჩაბერვის საუკეთესო ფორსირებული ამოსუნთქვის მონაცემი ფილტვის მთლიანი ტევადობიდან, ჩაბერვამდე მაქსიმალური 2 წამიანი პაუზით.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
პაციენტი შეიძლება იყოს როგორც მდგომარე, ასევე მჯდომარე პოზიციაში.
ჩაინიშნეთ შემდგომი ჩაბერვის მონაცემები, თუ ორი, ყველაზე დიდი PEF არ არის 40 ლ/წუთში.
BTS/SIGN-ი რეკომენდაციას უწევს PEF-ის განმეორებით გამოყენებას, რათა ჰაერის ნაკადის ცვალებადი მონაცემები მრავალჯერადად შესაფასდეს 2-დან 4 კვირამდე პერიოდში.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაზრდილი ცვალებადობის გამოვლენა შესაძლებელია მონაცემების დღეში ორჯერ წაკითხვით.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაითვალისწინეთ, რომ მიუხედავად იმისა, რომ მონაცემთა უფრო ხშირი წაკითხვა უკეთეს შეფასებას მოგვცემს, პაციენტის მხრიდან ამისთვის საჭიროა უფრო კარგი დამყოლობა. სადაც ხელმისაწვდომია, ელექტრონულ და ამობეჭდილ მონაცემებზე კვლევის დროის და თარიღის დატანა გააუმჯობესებს დამყოლობას და სიზუსტეს, თუ PEF-ის მონაცემები ქაღალდზე დიაგრამის სახით არის მოცემული.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
PEF-ის ცვალებადობა ჩვეულებრივ გამოითვლება, როგორც სხვაობა PEF-ის ყველაზე მაღალ და დაბალ მონაცემებს შორის, გამოხატული PEF-ის საშუალო მაჩვენებლის პროცენტით.[61]Higgins BG, Britton JR, Chinn S, et al. The distribution of peak expiratory flow variability in a population sample. Am Rev Respir Dis. 1989 Nov;140(5):1368-72.
https://www.atsjournals.org/doi/10.1164/ajrccm/140.5.1368
http://www.ncbi.nlm.nih.gov/pubmed/2817599?tool=bestpractice.com
[62]Quackenboss JJ, Lebowitz MD, Krzyzanowski M. The normal range of diurnal changes in peak expiratory flow rates. Relationship to symptoms and respiratory disease. Am Rev Respir Dis. 1991 Feb;143(2):323-30.
https://www.atsjournals.org/doi/10.1164/ajrccm/143.2.323
http://www.ncbi.nlm.nih.gov/pubmed/1990947?tool=bestpractice.com
[63]Higgins BG, Britton JR, Chinn S, et al. Comparison of bronchial reactivity and peak expiratory flow variability measurements for epidemiologic studies. Am Rev Respir Dis. 1992 Mar;145(3):588-93.
https://www.atsjournals.org/doi/10.1164/ajrccm/145.3.588
http://www.ncbi.nlm.nih.gov/pubmed/1546839?tool=bestpractice.com
თუმცა, ერთმა კვლევამ აჩვენა, რომ კვირაში სამი ან მეტი დღე მნიშვნელოვანი ცვალებადობით უფრო მგრძნობიარე და სპეციფიურია, ვიდრე საშუალო განსხვავების გამოთვლა.[64]Thiadens HA, De Bock GH, Dekker FW, et al. Value of measuring diurnal peak flow variability in the recognition of asthma: a study in general practice. Eur Respir J. 1998 Oct;12(4):842-7.
http://www.ncbi.nlm.nih.gov/pubmed/9817156?tool=bestpractice.com
იდეალურ შემთხვევაში, დაადასტურეთ ცვალებადობა PEF-ის მონაცემთა შედარებით როცა პაციენტი სიმპტომურია (მაგ., ასთმის შეტევის დროს) და როცა ასიმპტომურია (მაგ., ასთმის შეტევის მოხსნის შემდეგ).[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
20%-ზე მეტი ცვალებადობის მაჩვენებელი განიხილეთ, როგორც დადებითი ტესტი.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
ცვალებადობის ნორმალური დიაპაზონის ზედა ზღვარი დაახლოებით 20%-ია PEF-ის დღეში 4-ჯერ ან მეტად გამოყენების პირობებში.[61]Higgins BG, Britton JR, Chinn S, et al. The distribution of peak expiratory flow variability in a population sample. Am Rev Respir Dis. 1989 Nov;140(5):1368-72.
https://www.atsjournals.org/doi/10.1164/ajrccm/140.5.1368
http://www.ncbi.nlm.nih.gov/pubmed/2817599?tool=bestpractice.com
[62]Quackenboss JJ, Lebowitz MD, Krzyzanowski M. The normal range of diurnal changes in peak expiratory flow rates. Relationship to symptoms and respiratory disease. Am Rev Respir Dis. 1991 Feb;143(2):323-30.
https://www.atsjournals.org/doi/10.1164/ajrccm/143.2.323
http://www.ncbi.nlm.nih.gov/pubmed/1990947?tool=bestpractice.com
NICE-ი PEF დიაგრამის შედგენას 2-დან 4 კვირამდე პერიოდში რეკომენდაციას უწევს შემდეგ შემთხვევებში:[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
PEF-ის მონაცემებს ასევე აქვს მნიშვნელოვანი როლი ასთმის კონტროლის მიმდინარე მონიტორინგში. იხ მონიტორინგი დამატებითი დეტალებისთვის.
ამოსუნთქული აზოტის მონოქსიდის ფრაქციული შემცველობა (BTS/SIGN-ის და NICE-ის შედარება)
ამოსუნთქული აზოტის მონოქსიდის ფრაქციული შემცველობის (FeNO) მონაცემები შეიძლება გამოყენებულ იქნას ეოზინოფილური ანთების მტკიცებულებად.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
FeNO ტესტირება დიდი ბრიტანეთის ჯანდაცვის პირველად ქსელში ფართოდ ხელმისაწვდომი არ არის (თუმცა ღონისძიებები ამის შესაცვლელად ხორციელდება).
დადებითი ტესტი იძლევა დამხმარე, მაგრამ არა საბოლოო მტკიცებულებას ასთმის დიაგნოსტიკისთვის. უარყოფითი ტესტი არ გამორიცხავს დიაგნოზს.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
პირებთან, რომლებიც არ იღებენ კორტიკოსტეროიდებს, FeNO-ს მონცემი 40 ppb ან მეტი ითვლება დადებითად.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
ჯანდაცვის მეორეული რგოლის მონაცემებით FeNO ტესტის დადებითი შედეგის მქონე მოზრდილი პაციენტების ყოველი ხუთიდან ერთს არ აქვს ასთმა (ცრუ დადებითი შედეგია), და პირიქით FeNO ტესტის უარყოფითი შედეგის მქონე ხუთიდან ერთ პაციენტს აქვს ასთმა (ცრუ უარყოფითი შედეგია).[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაითვალისწინეთ, რომ FeNO-ს მონაცემები:[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[66]American Thoracic Society, European Respiratory Society. ATS/ERS recommendations for standardized procedures for the online and offline measurement of exhaled lower respiratory nitric oxide and nasal nitric oxide, 2005. Am J Respir Crit Care Med. 2005 Apr 15;171(8):912-30.
https://www.atsjournals.org/doi/10.1164/rccm.200406-710ST
http://www.ncbi.nlm.nih.gov/pubmed/15817806?tool=bestpractice.com
[67]Alving K, Malinovschi A. Basic aspects of exhaled nitric oxide. Exhaled biomarkers. Eur Respir Monogr. 2010;49:1-31.
https://www.ers-education.org/lr/show-details/?idP=86826
[68]Bjermer L, Alving K, Diamant Z, et al. Current evidence and future research needs for FeNO measurement in respiratory diseases. Respir Med. 2014 Jun;108(6):830-41.
https://www.resmedjournal.com/article/S0954-6111(14)00062-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24636813?tool=bestpractice.com
მომატებულია ალერგიული რინიტის მქონე პაციენტებთან, რომლებსაც ექსპოზიცია აქვთ ალერგენთან, ყოველგვარი რესპირატორული სიმპტომების გარეშეც კი
მომატებულია რინოვირუსული ინფექციის მქონე ჯანმრთელ ადამიანებთან, მაგრამ ასთმის მქონე პირებთან ეს ეფექტი არათანმიმდევრულია
მაღალია მამაკაცებთან და ტანმაღალ პირებთან
დაბალია ბავშვებთან
შემცირებულია (მწვავედ და კუმულაციურად) მწეველებთან[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
მცირდება საინჰალაციო ან ორალური კორტიკოსტეროიდებით[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
მომატებულია დიეტური ნიტრატების მოხმარებისას
BTS/SIGN და NICE გაიდლაინების რეკომენდაციები ასთმის დიაგნოსტიკაში FeNO ტესტირების როლზე განსხვავებულია.
BTS/SIGN რეკომენდაციას უწევს FeNO ტესტირებას, სადაც ხელმისაწვდომია, როგორც ვარიანტს, მოზრდილებში ასთმის საშუალო ალბათობით და ნორმალური სპირომეტრიის შედეგებით. ამ შემთხვევაში, დადებითი FeNO ტესტი ზრდის ასთმის ალბათობას.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ამის საპირისპიროდ, NICE რეკომენდაციას უწევს FeNO-ს, როგორც პირველი არჩევის გამოკვლევას (სპირომეტრიასთან ერთად) ნებისმიერი ზრდასრული ადამიანისთვის, ვისთანაც განიხილება ასთმის დიაგნოზი.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
საერთაშორისო გაიდლაინების რეკომენდაციები განსხვავებულია:
ამერიკის თორაკალური საზოგადოება (ATS) რეკომენდაციას უწევს FeNO-ს, როგორც დამხმარე ტესტს ასთმის დიაგნოსტიკისთვის და აცხადებს, რომ ის უნდა ჩატარდეს, თუ აღჭურვილობა ხელმისაწვდომია.[69]Dweik RA, Boggs PB, Erzurum SC, et al. An official ATS clinical practice guideline: interpretation of exhaled nitric oxide levels (FENO) for clinical applications. Am J Respir Crit Care Med. 2011 Sep 1;184(5):602-15.
https://www.atsjournals.org/doi/full/10.1164/rccm.9120-11ST#.VBhYRvldU9I
http://www.ncbi.nlm.nih.gov/pubmed/21885636?tool=bestpractice.com
ევროპის რესპირატორული საზოგადოება (ERS) თანხმდება, რომ ასთმის დიაგნოსტიკისთვის FeNO შეიძლება გამოყენებულ იქნას სტანდარტულ ტესტებზე დამატებით.[70]Menzies-Gow A, Mansur AH, Brightling CE. Clinical utility of fractional exhaled nitric oxide in severe asthma management. Eur Respir J. 2020 Mar;55(3):1901633.
https://www.doi.org/10.1183/13993003.01633-2019
http://www.ncbi.nlm.nih.gov/pubmed/31949116?tool=bestpractice.com
თუმცა ასთმის გლობალური ინიციატივა (GINA) არ გირჩევთ FeNO-ს, როგორც ტესტს ასთმის დიაგნოზის დასასმელად ან გამოსარიცხად. GINA-ს ამ რეკომენდაციის საფუძვლად ასთმის მქონე და არმქონე პირებს შორის FeNO-ს მონაცემების ურთიერთგადაფარვა მოჰყავს. GINA-ს მტკიცებით FeNO-ს მთავარი როლი მძიმე ასთმის მქონე პაციენტებში მკურნალობის ტაქტიკის შესახებ გადაწყვეტილების მიღებაა. GINA-ს მტკიცებით FeNO-ს მთავარი როლი მძიმე ასთმის მქონე პაციენტებში მკურნალობის ტაქტიკის შესახებ გადაწყვეტილების მიღებაა.[1]Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention. 2024 [internet publication].
https://ginasthma.org/reports
FeNO-ს, ნახველის ეოზინოფილიაზე გამოკვლევასთან ერთად გამოყენებისას, მაღალი მგრძნობელობა და სპეციფიკა აქვს.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[69]Dweik RA, Boggs PB, Erzurum SC, et al. An official ATS clinical practice guideline: interpretation of exhaled nitric oxide levels (FENO) for clinical applications. Am J Respir Crit Care Med. 2011 Sep 1;184(5):602-15.
https://www.atsjournals.org/doi/full/10.1164/rccm.9120-11ST#.VBhYRvldU9I
http://www.ncbi.nlm.nih.gov/pubmed/21885636?tool=bestpractice.com
[71]Powell H, Murphy VE, Taylor DR, et al. Management of asthma in pregnancy guided by measurement of fraction of exhaled nitric oxide: a double-blind, randomised controlled trial. Lancet. 2011 Sep 10;378(9795):983-90.
http://www.ncbi.nlm.nih.gov/pubmed/21907861?tool=bestpractice.com
[72]Honkoop PJ, Loijmans RJ, Termeer EH, et al; Asthma Control Cost-Utility Randomized Trial Evaluation (ACCURATE) Study Group. Symptom-and fraction of exhaled nitric oxide-driven strategies for asthma control: a cluster-randomized trial in primary care. J Allergy Clin Immunol. 2015 Mar;135(3):682-8.
http://www.ncbi.nlm.nih.gov/pubmed/25174865?tool=bestpractice.com
თუმცა ნახველის ეოზინოფილიაზე კვლევა UK-ის ჯანდაცვის პირველად რგოლში სტანდარტული ტესტი არ არის. Cochrane-ის ორმა სისტემურმა მიმოხილვამ, რომლითაც განხილულ იქნა ასთმის თერაპიის შერჩევის შესაძლებლობა ნახველში ეოზინოფილების ან FeNO -ს მაჩვენებლების მიხედვით, აჩვენა ნაკლები გამწვავებები თითოეულ ჯგუფში, მაგრამ არ აჩვენა მნიშვნელოვანი განსხვავება ყველა სხვა გამოსავალის, მ.შ. ცხოვრების ხარისხის, FeNO მაჩვენებლის ან საინჰალაციო კორტიკოსტეროიდების დოზირების თვალსაზრისით.[73]Petsky HL, Kew KM, Turner C, et al. Exhaled nitric oxide levels to guide treatment for adults with asthma. Cochrane Database Syst Rev. 2016 Sep 1;(9):CD011440.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD011440.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/27580628?tool=bestpractice.com
[74]Petsky HL, Li A, Chang AB. Tailored interventions based on sputum eosinophils versus clinical symptoms for asthma in children and adults. Cochrane Database Syst Rev. 2017 Aug 24;(8):CD005603.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005603.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/28837221?tool=bestpractice.com
სასუნთქი გზების ჰიპერ-რეაქტიულობის ზომები (BTS/SIGN-ის და NICE-ის შედარება)
პირდაპირი ბრონქოპროვოკაციული ტესტები სასუნთქი გზების რეაქტიულობის გაზომვის ყველაზე ფართოდ გამოყენებული მეთოდებია. მათი საშუალებით პასუხი იზომება მოცემულ დროში FEV1-ის ცვლილებით ბრონქოკონსტრიქტორის (ჰისტამინის ან მეთაქოლინის) მაღალი კონცენტრაციის შესუნთქვის შემდეგ.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ბრონქოკონსტრიქტორის 8 მგ/მლ ან ნაკლები პროვოკაციული კონცენტრაცია (PC20) დადებითად ითვლება.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
BTS/SIGN-ის მიხედვით პაციენტის მიმართვა პირდაპირი გამოწვევის ტესტებზე განხილულ უნდა იქნას, თუ საწყისი შეფასებით ჰაერის ნაკადის ობსტრუქციის მტკიცებულება არ არსებობს და სხვა ობიექტური ტესტები არადამაჯერებელია, მაგრამ ასთმის საშუალო ალბათობა რჩება.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
გაიდლაინი ასევე ხაზს უსვამს არაპირდაპირი პროვოკაციული ტესტების პოტენციურ მნიშვნელობას, როგორიცაა ვარჯიში და მანიტოლის ინჰალაცია ფილტვის ფუნქციური მაჩვენებლების ცვალებადობის შესაფასებლად.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
დადებითი პასუხი, მაგ., FEV1-ის დაცემა მეტად ვიდრე 15%, ასთმის სპეციფიკური მარკერია. არაპირდაპირი პროვოკაციული ტესტები ნაკლებად მგრძნობიარეა, ვიდრე პირდაპირი, განსაკუთრებით პაციენტებთან, რომლებსაც ტესტი მკურნალობის ფონზე უტარდებათ.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
[75]Joos GF, O'Connor B, Anderson SD, et al. Indirect airway challenges. Eur Respir J. 2003 Jun;21(6):1050-68.
https://erj.ersjournals.com/content/21/6/1050.long
http://www.ncbi.nlm.nih.gov/pubmed/12797503?tool=bestpractice.com
[76]Anderton RC, Cuff MT, Frith PA, et al. Bronchial responsiveness to inhaled histamine and exercise. J Allergy Clin Immunol. 1979 May;63(5):315-20.
https://www.jacionline.org/article/0091-6749(79)90125-8/pdf
http://www.ncbi.nlm.nih.gov/pubmed/429710?tool=bestpractice.com
NICE რეკომენდაციას უწევს პირდაპირ ბრონქოპროვოკაციულ ტესტს თუ ნორმალური სპირომეტრიის შემდეგ დიაგნოსტიკური გაურკვევლობაა და ან:[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
NICE-ი რეკომენდაციას უწევს გამოიყენოთ პირდაპირი პროვიკაციული ტესტი ჰისტამინით ან მეთაქოლინით ადამიანებთან, რომლებსაც აქვთ შემდეგი:[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
სპირომეტრიით გამოვლენილი ობსტრუქცია BDR-ის გარეშე
FeNO-ს მაჩვენებელი 25 ppb-დან 39 ppb-მდე
PEF მაჩვენებლებში ცვლილება არ არის (20%-ზე ნაკლები ცვლილება 2-4 კვირის განმავლობაში).
NICE-ი არაპირდაპირ პროვოკაციულ ტესტებს, როგორც დიაგნოსტიკურ ტესტებს რეკომენდაციას არ უწევს.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
ატოპიური სტატუსი (BTS/SIGN და NICE)
მიუხედავად იმისა, რომ რუტინულ დიაგნოსტიკურ ტესტებად რეკომენდებული არ არის, BTS/SIGN რეკომენდაციას უწევს კანის ჩხვლეტით ტესტებს, სისხლში ეოზინოფილების რაოდენობას 4% ან მეტი, ან მომატებულ ალერგენ-სპეციფიკურ იმუნოგლობულინს E (IgE) ანამნეზში ატოპიური სტატუსის დასადასტურებლად.[55]British Thoracic Society; Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline. Jul 2019 [internet publication].
https://www.sign.ac.uk/sign-158-british-guideline-on-the-management-of-asthma
ამასთანავე NICE-ი რუტინულ სადიაგნოსტიკო ტესტებად რეკომენდაციას არ უწევს, მაგრამ გვთავაზობს კანის ჩხვლეტით ტესტებს აეროალერგენებზე ან სპეციფიკურ IgE ტესტებს ასთმის ოფიციალური დიაგნოზის შემდეგ გამომწვევის დასადგენად.[56]National Institute for Health and Care Excellence. Asthma: diagnosis, monitoring and chronic asthma management. Mar 2021 [internet publication].
https://www.nice.org.uk/guidance/ng80
კლინიკურ პრაქტიკაში ალერგიის დასადასტურებლად პაციენტებთან, ვისთანაც ანამნეზის მიხედვით ალერგიულ გამომწვევთან შეხება სავარაუდოა, ალერგენზე მგრძნობელობის სპეციფიური სკრინინგი უნდა იყოს გათვალისწინებული.
თუ ეჭვი გაქვთ პროფესიულ გამომწვევზე, იხილეთ პროფესიული ასთმა.





