Abordaje
Un diagnóstico de trombosis venosa superficial (TVS) se establece principalmente sobre la base de signos clínicos: dolor, sensibilidad, induración, calor, eritema y un cordón palpable a lo largo del curso de una vena superficial.[Figure caption and citation for the preceding image starts]: Tromboflebitis de venas superficiales en la vena safena magnaLucia MA, Ely EW. N Engl J Med. 2001:344;1214; usado con autorización [Citation ends].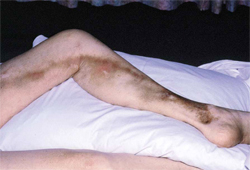
Se recomienda la ecografía dúplex para descartar la trombosis venosa profunda (TVP) concurrente, para confirmar el diagnóstico clínico de TVS y para mostrar la extensión del trombo y la localización proximal del trombo en referencia a las uniones safenofemoral y safenopoplítea.[1] La ecografía Doppler también puede ser de utilidad en presencia de un diagnóstico diferencial difícil que puede incluir celulitis, eritema nodoso y linfangitis.
Antecedentes
Los pacientes con trombosis venosa superficial (TSV) a menudo informan del inicio gradual de dolor localizado seguido por la aparición de un área de enrojecimiento a lo largo de una vena superficial. Algunas personas informan síntomas constitucionales como febrícula; fiebre alta y secreciones purulentas sugieren tromboflebitis séptica (infectada). La tromboflebitis séptica, que suele producirse como resultado de la entrada de bacterias desde un catéter intravenoso, puede asociarse a una bacteriemia y a una infección sistémica grave que puede provocar un shock.
El desarrollo de los síntomas de la trombosis venosa superficial (TSV) generalmente se desarrollan en horas o días, y se resuelven en días o semanas. A menudo se observan cambios en la pigmentación de la piel que recubre la trombosis venosa superficial (TSV). El cordón puede permanecer palpable durante varias semanas e incluso meses después del episodio inicial de trombosis venosa superficial (TSV). En un paciente con venas varicosas, puede haber una historia de traumatismo local. Deben averiguarse otros factores de riesgo conocidos de TSV. Entre los factores de riesgo predominantes se incluyen antecedentes de venas varicosas, trastornos trombofílicos, enfermedades autoinmunitarias, escleroterapia, cateterismo intravenoso, y antecedentes previos de TSV.
Exploración física
Durante la exploración física, en un paciente con venas varicosas preexistentes, se observa una masa sensible a la palpación similar a un gusano en lo profundo de la piel. La piel suprayacente se encuentra caliente y eritematosa, y a menudo se presenta edema en el área circundante, sin inflamación generalizada de toda la extremidad. En un paciente sin venas varicosas, a menudo existe un cordón palpable, a veces nodular, asociado con calor, sensibilidad y eritema a lo largo de una vena superficial no varicosa. El eritema y el edema pueden extenderse a cierta distancia en el tejido circundante, lo cual dificulta la distinción de la celulitis.
En particular, es notoriamente difícil predecir la extensión proximal del trombo durante la exploración física, especialmente a medida que las venas superficiales axiales se vuelven menos superficiales a medida que se van acercando a la zona inguinal.
Trombosis venosa profunda o embolia pulmonar concomitantes
Es importante examinar la presencia de una TVP subyacente, porque el riesgo de propagación del trombo se extiende más allá del período en el que predominan los signos y síntomas locales de la TVP.[39] La prevalencia de la TVP concomitante varía mucho en la literatura, desde el 2.6% hasta el 65.0%; un metaanálisis de 4358 pacientes con TSV informó de una TVP concomitante en el 18.1% de los casos.[40] Cuando está presente, se cree que la TVP es contigua a la TSV en el 50% al 75% de los casos. El trombo se extiende por contigüidad al sistema venoso profundo a través de las uniones safenofemoral y safenopoplítea o, con menor frecuencia, a través de las venas perforantes.[41]
La TVP concomitante puede no ser contigua a la TVP y estar en la extremidad contralateral.[42] Cuando la TVP no es contigua, su mecanismo de ocurrencia probablemente se relacione con un estado de hipercoagulabilidad.
La embolia pulmonar (EP) sintomática concomitante también se puede producir en el 0.5% al 4.0% de los pacientes con TVS y síntomas de EP.[43] Por lo tanto, es importante obtener los antecedentes de los síntomas de EP como disnea, dolor torácico y síncope.
TSV infectada
Se pueden presentar signos de TVS infectada, generalmente cuando la TVS es el resultado de canulación o instrumentación venosas, que pueden incluir fiebre alta, pus franca en el sitio de la inyección o canulación y linfangitis.
Sospecha de insuficiencia arterial
En pacientes con presunta insuficiencia arterial debido a la anamnesis y/o exploración física, se debe realizar una evaluación del índice de presión tobillo/brazo antes de recetar medias de compresión.
Prueba diagnóstica con ultrasonido Doppler
Aunque el diagnóstico de TVS es principalmente clínico, se recomienda la ecografía dúplex para todos los pacientes para descartar la TVP ipsilateral concurrente, para confirmar el diagnóstico clínico de TVS y para mostrar la extensión del trombo y la localización proximal del trombo en referencia a las uniones safenofemoral y safenopoplítea.[1] La ecografía de la extremidad contralateral en el momento del diagnóstico se reserva para pacientes con síntomas o con alto riesgo de trombosis, como en pacientes con estado de hipercoagulabilidad.[44]
La exploración física no siempre revela la verdadera extensión de la TVS; la exploración quirúrgica suele mostrar la extensión del proceso trombótico 5-10 cm más arriba del nivel que se sospechaba clínicamente.[45]
La ecografía Doppler sistemática revela un gran número de TVP concomitantes a la TSV (entre el 5.6% y el 36.0%).[14][46][47][48][49][50] La variabilidad puede explicarse por las diferencias entre los estudios con respecto a la definición de TVP (es decir, proximal o distal, con o sin afectación de las venas musculares). La ecografía Doppler ha demostrado tener alta sensibilidad (>95%) y especificidad (>95%) para el diagnóstico de TVP en la vena proximal sintomática y asintomática.[51][52] Se desconoce su sensibilidad y especificidad para la TVS.
Varios estudios han mostrado que el riesgo de progresión a TVP es más alto cuando la TVS se presenta en la vena safena magna proximal o en la unión safenofemoral.[53][54][55] Los factores propuestos para predecir la TVP subyacente son: el sexo masculino, los antecedentes de TVP, el corto intervalo entre el inicio de los síntomas y el diagnóstico, y la insuficiencia venosa crónica grave.[56]
Se ha sugerido que la TSV de la vena safena mayor, la TSV bilateral, la edad >60 años y el reposo en cama son factores de alto riesgo de TVP subyacente, pero no se ha confirmado.
Investigaciones adicionales
En casos de TVS recurrente y/o migratoria, y cuando se consideran enfermedades inflamatorias como la poliarteritis nudosa, se debe pedir una biopsia. Esta se obtiene mejor mediante una incisión elíptica transversal al eje largo del vaso, que con una biopsia por punción. Los vasos pequeños en la dermis superficial se suelen preservar.[57]
Evaluación adicional de los factores de riesgo subyacentes de tromboembolia venosa
Incluye el cribado de la trombofilia y la evaluación de la neoplasia maligna subyacente. Esto se indica en pacientes que presentan lo siguiente:
TVS no asociada a venas varicosas
Trombosis extensa en la vena safena en ecografía Doppler con o sin trombosis venosa profunda (TVP) o EP concomitantes
TVS recurrente.
TVS idiopática
También se puede considerar para pacientes con una TVS por encima de la rodilla, pero esto puede no ser necesario para pacientes con venas varicosas grandes/incompetencia venosa superficial y una TVS por primera vez por encima de la rodilla.
Sin embargo, cabe destacar que la utilidad y la relación coste-eficacia del cribado para la detección de estados trombofílicos en pacientes con trombosis superficial venosa (TSV) no ha sido bien estudiada. El cribado de trombofilia incluye pruebas para detectar la presencia de variantes genéticas del factor V de Leiden y la protrombina G20210A; deficiencias de proteína S, C y antitrombina III; anticuerpos anticardiolipina y anticoagulante lúpico positivos; e hiperhomocisteinemia.
Sospecha de embolia pulmonar
En pacientes con sospecha de trombosis venosa superficial (TVS) y síntomas respiratorios o signos de embolia pulmonar (EP) concomitantes (dolor torácico, disnea, síncope), se debe realizar una angiografía por tomografía computarizada (TC) o una gammagrafía de ventilación y perfusión para detectar EP concomitante. Si ambas pruebas no son concluyentes y aún se sospecha embolia pulmonar (EP), entonces se indica una angiografía pulmonar convencional. Un estudio de pacientes con TVS en el muslo encontró que la EP asintomática era frecuente, detectada en el 20 al 33% por gammagrafía pulmonar de perfusión.[58]
Seguimiento clínico y con ecografía Doppler
Los pacientes con TVS que afectan a las venas varicosas y los pacientes con una razón clara para la TVS (p. ej., canulación intravenosa, escleroterapia, uso de píldoras anticonceptivas orales) probablemente no requieran más estudios diagnósticos, pero se recomienda un seguimiento para todos los pacientes hasta que la TVS se resuelva y durante al menos 3 meses después del tratamiento. VéaseSupervisión.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad