El estándar de atención habitual para el manejo de la apendicitis sin complicaciones en adultos sigue siendo el operativo.
Existe evidencia emergente que sugiere que un enfoque no quirúrgico y solo con antibióticos puede ser factible en poblaciones seleccionadas de pacientes, que desean evitar la cirugía y que aceptan el riesgo de hasta un 39% de recurrencia.[80]de Almeida Leite RM, Seo DJ, Gomez-Eslava B, et al. Nonoperative vs operative management of uncomplicated acute appendicitis: a systematic review and meta-analysis. JAMA Surg. 2022 Sep 1;157(9):828-34.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9330355
http://www.ncbi.nlm.nih.gov/pubmed/35895073?tool=bestpractice.com
En esos casos, se recomienda que el diagnóstico de apendicitis sin complicaciones se confirme por medio de estudios por imágenes y que las expectativas de los pacientes se manejen a través de un proceso compartido de toma de decisiones.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[81]Salminen P, Tuominen R, Paajanen H, et al. Five-year follow-up of antibiotic therapy for uncomplicated acute appendicitis in the APPAC randomized clinical trial. JAMA. 2018 Sep 25;320(12):1259-65.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6233612
http://www.ncbi.nlm.nih.gov/pubmed/30264120?tool=bestpractice.com
[82]Sakran JV, Mylonas KS, Gryparis A, et al. Operation versus antibiotics--The "appendicitis conundrum" continues: A meta-analysis. J Trauma Acute Care Surg. 2017 Jun;82(6):1129-37.
http://www.ncbi.nlm.nih.gov/pubmed/28338596?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
Las evidencias que respaldan el manejo no operatorio de la apendicitis siguen siendo contradictorias, por lo que se justifica la realización de nuevas investigaciones.[84]Emile SH, Sakr A, Shalaby M, et al. Efficacy and safety of non-operative management of uncomplicated acute appendicitis compared to appendectomy: an umbrella review of systematic reviews and meta-analyses. World J Surg. 2022 May;46(5):1022-38.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8756749
http://www.ncbi.nlm.nih.gov/pubmed/35024922?tool=bestpractice.com
[85]Herrod PJJ, Kwok AT, Lobo DN. Randomized clinical trials comparing antibiotic therapy with appendicectomy for uncomplicated acute appendicitis: meta-analysis. BJS Open. 2022 Jul 7;6(4):zrac100.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9379374
http://www.ncbi.nlm.nih.gov/pubmed/35971796?tool=bestpractice.com
[86]Talan DA, Di Saverio S. Treatment of acute uncomplicated appendicitis. N Engl J Med. 2021 Sep 16;385(12):1116-23.
http://www.ncbi.nlm.nih.gov/pubmed/34525287?tool=bestpractice.com
[87]Meier J, Stevens A, Bhat A, et al. Outcomes of nonoperative vs operative management of acute aAppendicitis in Older Adults in the US. JAMA Surg. 2023 Jun 1;158(6):625-32.
http://www.ncbi.nlm.nih.gov/pubmed/37017955?tool=bestpractice.com
Hay más evidencias que respaldan un enfoque no operatorio en los niños que en los adultos.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[81]Salminen P, Tuominen R, Paajanen H, et al. Five-year follow-up of antibiotic therapy for uncomplicated acute appendicitis in the APPAC randomized clinical trial. JAMA. 2018 Sep 25;320(12):1259-65.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6233612
http://www.ncbi.nlm.nih.gov/pubmed/30264120?tool=bestpractice.com
[82]Sakran JV, Mylonas KS, Gryparis A, et al. Operation versus antibiotics--The "appendicitis conundrum" continues: A meta-analysis. J Trauma Acute Care Surg. 2017 Jun;82(6):1129-37.
http://www.ncbi.nlm.nih.gov/pubmed/28338596?tool=bestpractice.com
[88]Georgiou R, Eaton S, Stanton MP, et al. Efficacy and safety of nonoperative treatment for acute appendicitis: a meta-analysis. Pediatrics. 2017 Mar;139(3).
http://www.ncbi.nlm.nih.gov/pubmed/28213607?tool=bestpractice.com
[89]Gorter RR, The SML, Gorter-Stam MAW, et al. Systematic review of nonoperative versus operative treatment of uncomplicated appendicitis. J Pediatr Surg. 2017 Aug;52(8):1219-27.
http://www.ncbi.nlm.nih.gov/pubmed/28449821?tool=bestpractice.com
[90]Podda M, Cillara N, Di Saverio S, et al. Antibiotics-first strategy for uncomplicated acute appendicitis in adults is associated with increased rates of peritonitis at surgery. A systematic review with meta-analysis of randomized controlled trials comparing appendectomy and non-operative management with antibiotics. Surgeon. 2017 Oct;15(5):303-14.
http://www.ncbi.nlm.nih.gov/pubmed/28284517?tool=bestpractice.com
[91]Kessler U, Mosbahi S, Walker B, et al. Conservative treatment versus surgery for uncomplicated appendicitis in children: a systematic review and meta-analysis. Arch Dis Child. 2017 Dec;102(12):1118-24.
http://www.ncbi.nlm.nih.gov/pubmed/28818844?tool=bestpractice.com
[92]Harnoss JC, Zelienka I, Probst P, et al. Antibiotics versus surgical therapy for uncomplicated appendicitis: systematic review and meta-analysis of controlled trials (PROSPERO 2015: CRD42015016882). Ann Surg. 2017 May;265(5):889-900.
http://www.ncbi.nlm.nih.gov/pubmed/27759621?tool=bestpractice.com
[93]Rollins KE, Varadhan KK, Neal KR, et al. Antibiotics versus appendicectomy for the treatment of uncomplicated acute appendicitis: an updated meta-analysis of randomised controlled trials. World J Surg. 2016 Oct;40(10):2305-18.
http://www.ncbi.nlm.nih.gov/pubmed/27199000?tool=bestpractice.com
Presentación sin complicaciones
Una vez realizado el diagnóstico de apendicitis aguda, el paciente no debe ingerir nada por boca.
Deben iniciarse los fluidos intravenosos.
Adultos
La apendicectomía rápida sigue siendo el tratamiento de elección en las guías de práctica clínica internacionales y debe recomendarse en la mayoría de los casos. A los pacientes con apendicitis sin complicaciones sometidos a apendicectomía se les debe administrar una dosis única preoperatoria de un antibiótico de amplio espectro, como ceftriaxona o cefotaxima, más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Una alternativa es cefotetán más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
En pacientes con alergia a los betalactámicos o contraindicación a estos regímenes, se puede utilizar ciprofloxacino o levofloxacino más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Los antibióticos postoperatorios no están indicados.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
El cefotetán es una opción menos deseable debido a la creciente resistencia de las bacterias anaerobias a este fármaco y a la posible disminución de la eficacia.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Un enfoque de solo antibióticos puede ser razonable para grupos seleccionados con apendicitis sin complicaciones (sospechada o confirmada en la tomografía computarizada), donde los pacientes entienden el riesgo de apendicitis recurrente.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[80]de Almeida Leite RM, Seo DJ, Gomez-Eslava B, et al. Nonoperative vs operative management of uncomplicated acute appendicitis: a systematic review and meta-analysis. JAMA Surg. 2022 Sep 1;157(9):828-34.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9330355
http://www.ncbi.nlm.nih.gov/pubmed/35895073?tool=bestpractice.com
[85]Herrod PJJ, Kwok AT, Lobo DN. Randomized clinical trials comparing antibiotic therapy with appendicectomy for uncomplicated acute appendicitis: meta-analysis. BJS Open. 2022 Jul 7;6(4):zrac100.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9379374
http://www.ncbi.nlm.nih.gov/pubmed/35971796?tool=bestpractice.com
[81]Salminen P, Tuominen R, Paajanen H, et al. Five-year follow-up of antibiotic therapy for uncomplicated acute appendicitis in the APPAC randomized clinical trial. JAMA. 2018 Sep 25;320(12):1259-65.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6233612
http://www.ncbi.nlm.nih.gov/pubmed/30264120?tool=bestpractice.com
[82]Sakran JV, Mylonas KS, Gryparis A, et al. Operation versus antibiotics--The "appendicitis conundrum" continues: A meta-analysis. J Trauma Acute Care Surg. 2017 Jun;82(6):1129-37.
http://www.ncbi.nlm.nih.gov/pubmed/28338596?tool=bestpractice.com
En este escenario, la antibioticoterapia inicial debe ser con un régimen antibiótico de amplio espectro, como ceftriaxona, cefotaxima, cefepima o ceftazidima más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Piperacilina/tazobactam también es una opción.[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
Se puede usar ciprofloxacino o levofloxacino más metronidazol si los betalactámicos están contraindicados.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
En pacientes con riesgo de infección por microorganismos resistentes a los antimicrobianos, las opciones de antibióticos incluyen ertapenem, imipenem/cilastatina, meropenem o aztreonam, además de vancomicina y metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Después de una mejoría clínica en 1 a 2 días, los antibióticos se pueden cambiar a un régimen oral para completar una duración total de 7 a 10 días. Las opciones orales incluyen ciprofloxacino o levofloxacino más metronidazol, o amoxicilina/ácido clavulánico (si las tasas locales de resistencia a E. Coli son <10%).[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
No se recomienda un enfoque antibióticos en solitario si hay un apendicolito, ya que el tratamiento no quirúrgico conlleva una tasa de fracaso significativa.[2]Moris D, Paulson EK, Pappas TN. Diagnosis and management of acute appendicitis in adults: A Review. JAMA. 2021 Dec 14;326(22):2299-311.
http://www.ncbi.nlm.nih.gov/pubmed/34905026?tool=bestpractice.com
[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[95]CODA Collaborative., Flum DR, Davidson GH, et al. A randomized trial comparing antibiotics with appendectomy for appendicitis. N Engl J Med. 2020 Nov 12;383(20):1907-19.
https://www.doi.org/10.1056/NEJMoa2014320
http://www.ncbi.nlm.nih.gov/pubmed/33017106?tool=bestpractice.com
Se debe evitar un abordaje conservador en las pacientes embarazadas.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
Los antibióticos fluoroquinolónicos sistémicos (por ejemplo, ciprofloxacino, levofloxacino) pueden causar efectos adversos graves, incapacitantes y potencialmente duraderos o irreversibles. Esto incluye, pero no se limita a: tendinopatía/rotura de tendón; neuropatía periférica; artropatía/artralgia; aneurisma y disección aórtica; regurgitación de las válvulas cardíacas; disglucemia; y efectos en el sistema nervioso central, como convulsiones, depresión, psicosis y pensamientos y comportamientos suicidas.[96]Rusu A, Munteanu AC, Arbănași EM, et al. Overview of side-effects of antibacterial fluoroquinolones: new drugs versus old drugs, a step forward in the safety profile? Pharmaceutics. 2023 Mar 1;15(3).
https://www.doi.org/10.3390/pharmaceutics15030804
http://www.ncbi.nlm.nih.gov/pubmed/36986665?tool=bestpractice.com
Se aplican restricciones de prescripción al uso de fluoroquinolonas, y estas restricciones pueden variar de un país a otro. En general, las fluoroquinolonas deben restringirse para el uso solo en infecciones bacterianas graves y potencialmente mortales. Algunas agencias reguladoras también pueden recomendar que solo se usen en situaciones en las que otros antibióticos, que habitualmente se recomiendan para la infección, no son adecuados (p. ej., resistencia, contraindicaciones, fracaso del tratamiento y falta de disponibilidad).
Consulte las guías de práctica clínica locales y el vademécum de medicamentos para obtener más información sobre la idoneidad, las contraindicaciones y las precauciones.
Niños
La guía de orientación de la World Society of Emergency Surgery respalda el manejo no quirúrgico como tratamiento inicial factible, seguro y eficaz, a menos que haya un apendicolito.[2]Moris D, Paulson EK, Pappas TN. Diagnosis and management of acute appendicitis in adults: A Review. JAMA. 2021 Dec 14;326(22):2299-311.
http://www.ncbi.nlm.nih.gov/pubmed/34905026?tool=bestpractice.com
[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
Sin embargo, en los EE.UU. el estándar de atención habitual para el manejo de la apendicitis sin complicaciones en los niños sigue siendo quirúrgico.
Los antimicrobianos parenterales activos contra bacterias aerobias gramnegativas y anaerobias deben iniciarse tan pronto como se haya establecido el diagnóstico de apendicitis probable. Las opciones incluyen ceftriaxona más metronidazol, piperacilina/tazobactam o ciprofloxacino más metronidazol, todas en una dosis única en el momento de la cirugía.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Los antibióticos postoperatorios no están indicados en niños con apendicitis aguda sin complicaciones, ya que no hay evidencias de que disminuyan la tasa de infección quirúrgica.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
La apendicectomía no debe retrasarse en el caso de los niños con apendicitis aguda sin complicaciones que necesiten una intervención quirúrgica más allá de las 24 horas desde el ingreso.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
La cirugía realizada dentro de este plazo no se asocia con un mayor riesgo de resultados adversos como perforación, complicaciones o tiempo de operación en los niños que reciben la administración oportuna de antibióticos y se someten a la apendicectomía menos de 24 horas después del diagnóstico.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
Al igual que en el caso de los adultos, se recomienda la cirugía en los niños con apendicolitos, ya que la tasa de fracaso del tratamiento no operatorio aumenta en estos casos.[2]Moris D, Paulson EK, Pappas TN. Diagnosis and management of acute appendicitis in adults: A Review. JAMA. 2021 Dec 14;326(22):2299-311.
http://www.ncbi.nlm.nih.gov/pubmed/34905026?tool=bestpractice.com
[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
Sin embargo, en niños sin apendicolito y con bajo riesgo de perforación, se puede considerar un enfoque solo con antibióticos. En este escenario, la terapia antibiótica inicial debe ser con un régimen antibiótico de amplio espectro, como ceftriaxona o cefotaxima más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Piperacilina/tazobactam también es una opción.[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Se puede usar ciprofloxacino más metronidazol si los betalactámicos están contraindicados.[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
En pacientes con riesgo de infección por microorganismos resistentes a los antimicrobianos, las opciones de antibióticos incluyen ertapenem, imipenem/cilastatina o meropenem.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Después de una mejoría clínica en 1 a 2 días, los antibióticos se pueden cambiar a un régimen oral para completar una duración total de 7 a 10 días. Las opciones por vía oral incluyen amoxicilina/ácido clavulánico o ciprofloxacino más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Presentación con complicaciones
Adultos
Las complicaciones de la apendicitis aguda ocurren en el 4% al 6% de los pacientes e incluyen gangrena con posterior perforación o absceso intrabdominal.[21]Brunicardi FC, Andersen DK, Billiar TR, et al, eds. The appendix. In: Schwartz's principles of surgery. 8th ed. New York, NY: McGraw-Hill; 2005:1119-37.
El tratamiento inicial incluye mantener al paciente sin ingerir nada por boca e iniciar la fluidoterapia intravenosa. Los pacientes en estado de shock deben recibir un bolo de líquido intravenoso para ayudar a mantener el pulso y la PA estables.[97]National Institute for Health and Care Excellence. Intravenous fluid therapy in adults in hospital. May 2017 [internet publication].
https://www.nice.org.uk/guidance/cg174
Ver Shock.
Los antibióticos por vía intravenosa (p. ej., ceftriaxona, cefotaxima, cefepima, ceftazidima, ciprofloxacino o levofloxacino más metronidazol; o ticarcilina/ácido clavulánico, o piperacilina/tazobactam) deben iniciarse inmediatamente y continuarse hasta que el paciente se vuelva afebril y se corrija la leucocitosis.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Para infecciones más graves, pacientes que están en riesgo de infección con organismos resistentes a los antimicrobianos o que tienen infecciones asociadas a la atención médica, las opciones de antibióticos incluyen ertapenem, imipenem/cilastatina, meropenem o aztreonam, además de vancomicina y metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
También se pueden utilizar regímenes de combinación de antibióticos basados en sensibilidades y protocolos locales.[21]Brunicardi FC, Andersen DK, Billiar TR, et al, eds. The appendix. In: Schwartz's principles of surgery. 8th ed. New York, NY: McGraw-Hill; 2005:1119-37.
En pacientes con peritonitis aguda, la apendicectomía debe llevarse a cabo sin demora. Los pacientes que presenten un absceso en el cuadrante inferior derecho deben ser tratados con antibióticos intravenosos y drenaje, ya sea por radiología de intervención (drenaje guiado por tomografía computarizada) o por drenaje quirúrgico. Si hay una mejoría clínica y los signos y síntomas se resuelven completamente, la apendicectomía de intervalo puede ser innecesaria.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[98]Mason RJ. Surgery for appendicitis: is it necessary? Surg Infect (Larchmt). 2008 Aug;9(4):481-8.
http://www.ncbi.nlm.nih.gov/pubmed/18687030?tool=bestpractice.com
[99]Deakin DE, Ahmed I. Interval appendicectomy after resolution of adult inflammatory appendix mass - is it necessary? Surgeon. 2007 Feb;5(1):45-50.
http://www.ncbi.nlm.nih.gov/pubmed/17313128?tool=bestpractice.com
[100]Andersson RE, Petzold MG. Nonsurgical treatment of appendiceal abscess or phlegmon: a systematic review and meta-analysis. Ann Surg. 2007 Nov;246(5):741-8.
http://www.ncbi.nlm.nih.gov/pubmed/17968164?tool=bestpractice.com
[101]Rushing A, Bugaev N, Jones C, et al. Management of acute appendicitis in adults: a practice management guideline from the Eastern Association for the Surgery of Trauma. J Trauma Acute Care Surg. 2019 Jul;87(1):214-24.
https://www.east.org/education-resources/practice-management-guidelines/details/acute-appendicitis-in-adults-management-of
http://www.ncbi.nlm.nih.gov/pubmed/30908453?tool=bestpractice.com
La apendicectomía a intervalos se realiza si los síntomas no se resuelven por completo y/o si los síntomas reaparecen.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[13]Gorter RR, Eker HH, Gorter-Stam MA, et al. Diagnosis and management of acute appendicitis. EAES consensus development conference 2015. Surg Endosc. 2016 Nov;30(11):4668-90.
https://www.doi.org/10.1007/s00464-016-5245-7
http://www.ncbi.nlm.nih.gov/pubmed/27660247?tool=bestpractice.com
También se recomienda la apendicectomía a intervalos en todos los pacientes mayores de 30 años con apendicitis complicada tratada inicialmente de forma no quirúrgica; Además, cualquier paciente de ≥40 años con apendicitis no complicada que reciba tratamiento conservador sin apendicectomía de intervalo debe someterse a pruebas de detección con colonoscopia y tomografía computarizada (TC) con contraste de dosis completa de intervalo.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[102]Hayes D, Reiter S, Hagen E, et al. Is interval appendectomy really needed? A closer look at neoplasm rates in adult patients undergoing interval appendectomy after complicated appendicitis. Surg Endosc. 2021 Jul;35(7):3855-60.
http://www.ncbi.nlm.nih.gov/pubmed/32676725?tool=bestpractice.com
La apendicectomía de intervalo también se puede utilizar para identificar pacientes que tienen una neoplasia apendicular subyacente; la apendicectomía de intervalo puede reducir el riesgo futuro de neoplasia apendicular, particularmente en el contexto de apendicitis complicada.[103]Mällinen J, Rautio T, Grönroos J, et al. Risk of appendiceal neoplasm in periappendicular abscess in patients treated with interval appendectomy vs follow-up with magnetic resonance imaging: 1-Year outcomes of the prei-appendicitis acuta randomized clinical trial. JAMA Surg. 2019 Mar 1;154(3):200-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6439633
http://www.ncbi.nlm.nih.gov/pubmed/30484824?tool=bestpractice.com
[104]Darwazeh G, Cunningham SC, Kowdley GC. A systematic review of perforated appendicitis and phlegmon: interval appendectomy or wait-and-see? Am Surg. 2016 Jan;82(1):11-5.
http://www.ncbi.nlm.nih.gov/pubmed/26802841?tool=bestpractice.com
El riesgo de neoplasia apendicular en pacientes tratados con manejo no quirúrgico de apendicitis complicada es del 11%, que aumenta al 16% en pacientes de 50 años o más y al 43% en pacientes mayores de 80 años.[102]Hayes D, Reiter S, Hagen E, et al. Is interval appendectomy really needed? A closer look at neoplasm rates in adult patients undergoing interval appendectomy after complicated appendicitis. Surg Endosc. 2021 Jul;35(7):3855-60.
http://www.ncbi.nlm.nih.gov/pubmed/32676725?tool=bestpractice.com
[105]Peltrini R, Cantoni V, Green R, et al. Risk of appendiceal neoplasm after interval appendectomy for complicated appendicitis: a systematic review and meta-analysis. Surgeon. 2021 Dec;19(6):e549-58.
http://www.ncbi.nlm.nih.gov/pubmed/33640282?tool=bestpractice.com
[106]Skendelas JP, Alemany VS, Au V, et al. Appendiceal adenocarcinoma found by surgery for acute appendicitis is associated with older age. BMC Surg. 2021 May 2;21(1):228.
https://www.doi.org/10.1186/s12893-021-01224-0
http://www.ncbi.nlm.nih.gov/pubmed/33934697?tool=bestpractice.com
El manejo óptimo de la apendicitis con flemón o absceso sigue siendo objeto de debate.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
Los últimos datos indican que la apendicectomía laparoscópica se asocia con un menor número de reingresos y menos intervenciones adicionales que el tratamiento conservador, siempre que se disponga de conocimientos laparoscópicos avanzados.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[107]Ahmed A, Feroz SH, Dominic JL, et al. Is emergency appendicectomy better than elective appendicectomy for the treatment of appendiceal phlegmon?: a review. Cureus. 2020 Dec 12;12(12):e12045.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7802400
http://www.ncbi.nlm.nih.gov/pubmed/33447475?tool=bestpractice.com
El manejo no quirúrgico con antibióticos y, si está disponible, el drenaje percutáneo guiado por imagen es una alternativa razonable si el paciente está estable y la apendicectomía laparoscópica no está disponible, aunque hay una falta de evidencia para su uso de forma rutinaria.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
Niños
Las complicaciones de la apendicitis aguda se presentan en menos del 19% de los niños e incluyen la gangrena con perforación posterior o el absceso intraabdominal.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[107]Ahmed A, Feroz SH, Dominic JL, et al. Is emergency appendicectomy better than elective appendicectomy for the treatment of appendiceal phlegmon?: a review. Cureus. 2020 Dec 12;12(12):e12045.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7802400
http://www.ncbi.nlm.nih.gov/pubmed/33447475?tool=bestpractice.com
Al igual que en el caso de los adultos, el manejo inicial incluye mantener al paciente sin ingerir nada y comenzar el tratamiento con fluidos intravenosos y antibióticos intravenosos. En caso de apendicitis complicada, debe realizarse una apendicectomía temprana en un plazo de 8 horas.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
La apendicectomía laparoscópica se prefiere a la apendicectomía abierta en los niños en los que se dispone de un equipo laparoscópico y experiencia.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[108]Kiblawi R, Zoeller C, Zanini A, et al. Laparoscopic versus open pediatric surgery: three decades of comparative studies. Eur J Pediatr Surg. 2022 Feb;32(1):9-25.
http://www.ncbi.nlm.nih.gov/pubmed/34933374?tool=bestpractice.com
[109]Neogi S, Banerjee A, Panda SS, et al. Laparoscopic versus open appendicectomy for complicated appendicitis in children: A systematic review and meta-analysis. J Pediatr Surg. 2022 Mar;57(3):394-405.
http://www.ncbi.nlm.nih.gov/pubmed/34332757?tool=bestpractice.com
Las opciones de antibióticos incluyen ceftriaxona o cefotaxima más metronidazol, o piperacilina/tazobactam. En pacientes con alergia a los betalactámicos u otras contraindicaciones a los regímenes anteriores, se puede utilizar ciprofloxacino más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Los antibióticos postoperatorios durante menos de siete días parecen ser seguros y no se asocian a un mayor riesgo de complicaciones.[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
Estos pueden cambiarse de la forma intravenosa a la oral después de 48 horas en niños con apendicitis con complicaciones, si hay mejoría clínica y el recuento de leucocitos (fórmula leucocitaria) se ha normalizado, con una duración total del tratamiento inferior a siete días.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
Las opciones para los regímenes orales incluyen amoxicilina/ácido clavulánico o ciprofloxacino más metronidazol.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
[94]Mazuski JE, Tessier JM, May AK, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect (Larchmt). 2017 Jan;18(1):1-76.
https://www.doi.org/10.1089/sur.2016.261
http://www.ncbi.nlm.nih.gov/pubmed/28085573?tool=bestpractice.com
En cuanto al manejo de los adultos con flemón o absceso, el tratamiento no quirúrgico (antibióticos y, si está disponible, drenaje percutáneo guiado por imagen) es una alternativa razonable si el paciente está estable y la apendicectomía laparoscópica no está disponible.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
El manejo no quirúrgico se ha asociado con mejores resultados en cuanto a la tasa de complicaciones y la tasa de reingreso en los niños, pero las evidencias no respaldan su uso rutinario.[110]Fugazzola P, Coccolini F, Tomasoni M, et al. Early appendectomy vs. conservative management in complicated acute appendicitis in children: a meta-analysis. J Pediatr Surg. 2019 Nov;54(11):2234-41.
http://www.ncbi.nlm.nih.gov/pubmed/30857730?tool=bestpractice.com
[111]Vaos G, Dimopoulou A, Gkioka E, et al. Immediate surgery or conservative treatment for complicated acute appendicitis in children? A meta-analysis. J Pediatr Surg. 2019 Jul;54(7):1365-11.
http://www.ncbi.nlm.nih.gov/pubmed/30115448?tool=bestpractice.com
Opciones quirúrgicas
Hay 2 opciones quirúrgicas para la apendicectomía: abierta y laparoscópica. La mayoría de los procedimientos se realizan ahora por vía laparoscópica.
En adultos, la elección de la apendicectomía generalmente depende de la experiencia del cirujano. Los estudios han demostrado que la apendicectomía laparoscópica tiene mejores resultados cosméticos, menor duración de la estancia hospitalaria, menor dolor postoperatorio y menor riesgo de infección de la herida, en comparación con la apendicectomía abierta.[112]Jaschinski T, Mosch CG, Eikermann M, et al. Laparoscopic versus open surgery for suspected appendicitis. Cochrane Database Syst Rev. 2018 Nov 28;(11):CD001546.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001546.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/30484855?tool=bestpractice.com
[113]Zhang G, Wu B. Meta-analysis of the clinical efficacy of laparoscopic appendectomy in the treatment of acute appendicitis. World J Emerg Surg. 2022 May 26;17(1):26.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9137214
http://www.ncbi.nlm.nih.gov/pubmed/35619101?tool=bestpractice.com
[  ]
For adults and adolescents with suspected appendicitis, how does laparoscopic appendectomy compare with conventional appendectomy?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2373/fullMostrarme la respuesta[Evidencia B]fa4844a4-7964-4c50-863e-ace57ad65ececcaBPara los adultos y adolescentes con sospecha de apendicitis, ¿cómo se compara la apendicectomía laparoscópica con la apendicectomía convencional? La apendicectomía laparoscópica se recomienda para la apendicitis no complicada, así como para la apendicitis complicada y perforada.[114]Wei HB, Huang JL, Zheng ZH, et al. Laparoscopic versus open appendectomy: a prospective randomized comparison. Surg Endosc. 2010 Feb;24(2):266-9.
http://www.ncbi.nlm.nih.gov/pubmed/19517167?tool=bestpractice.com
[115]Yau KK, Siu WT, Tang CN, et al. Laparoscopic versus open appendectomy for complicated appendicitis. J Am Coll Surg. 2007 Jul;205(1):60-5.
http://www.ncbi.nlm.nih.gov/pubmed/17617333?tool=bestpractice.com
También se considera el abordaje más seguro en pacientes obesos.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[116]Woodham BL, Cox MR, Eslick GD. Evidence to support the use of laparoscopic over open appendicectomy for obese individuals: a meta-analysis. Surg Endosc. 2012 Sep;26(9):2566-70.
http://www.ncbi.nlm.nih.gov/pubmed/22437955?tool=bestpractice.com
]
For adults and adolescents with suspected appendicitis, how does laparoscopic appendectomy compare with conventional appendectomy?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2373/fullMostrarme la respuesta[Evidencia B]fa4844a4-7964-4c50-863e-ace57ad65ececcaBPara los adultos y adolescentes con sospecha de apendicitis, ¿cómo se compara la apendicectomía laparoscópica con la apendicectomía convencional? La apendicectomía laparoscópica se recomienda para la apendicitis no complicada, así como para la apendicitis complicada y perforada.[114]Wei HB, Huang JL, Zheng ZH, et al. Laparoscopic versus open appendectomy: a prospective randomized comparison. Surg Endosc. 2010 Feb;24(2):266-9.
http://www.ncbi.nlm.nih.gov/pubmed/19517167?tool=bestpractice.com
[115]Yau KK, Siu WT, Tang CN, et al. Laparoscopic versus open appendectomy for complicated appendicitis. J Am Coll Surg. 2007 Jul;205(1):60-5.
http://www.ncbi.nlm.nih.gov/pubmed/17617333?tool=bestpractice.com
También se considera el abordaje más seguro en pacientes obesos.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[116]Woodham BL, Cox MR, Eslick GD. Evidence to support the use of laparoscopic over open appendicectomy for obese individuals: a meta-analysis. Surg Endosc. 2012 Sep;26(9):2566-70.
http://www.ncbi.nlm.nih.gov/pubmed/22437955?tool=bestpractice.com
En los niños, la apendicectomía laparoscópica disminuye la incidencia de complicaciones postoperatorias generales, incluida la infección de las heridas y la duración de la estancia hospitalaria total.[109]Neogi S, Banerjee A, Panda SS, et al. Laparoscopic versus open appendicectomy for complicated appendicitis in children: A systematic review and meta-analysis. J Pediatr Surg. 2022 Mar;57(3):394-405.
http://www.ncbi.nlm.nih.gov/pubmed/34332757?tool=bestpractice.com
[112]Jaschinski T, Mosch CG, Eikermann M, et al. Laparoscopic versus open surgery for suspected appendicitis. Cochrane Database Syst Rev. 2018 Nov 28;(11):CD001546.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001546.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/30484855?tool=bestpractice.com
[117]Katkhouda N, Mason RJ, Towfigh S, et al. Laparoscopic versus open appendectomy: a prospective randomized double-blind study. Ann Surg. 2005 Sep;242(3):439-48; discussion 448-50.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1357752
http://www.ncbi.nlm.nih.gov/pubmed/16135930?tool=bestpractice.com
[118]Billingham MJ, Basterfield SJ. Pediatric surgical technique: laparoscopic or open approach? A systematic review and meta-analysis. Eur J Pediatr Surg. 2010 Mar;20(2):73-7.
http://www.ncbi.nlm.nih.gov/pubmed/19882502?tool=bestpractice.com
[119]Zhang S, Du T, Jiang X, et al. Laparoscopic appendectomy in children with perforated appendicitis: a meta-analysis. Surg Laparosc Endosc Percutan Tech. 2017 Aug;27(4):262-66.
http://www.ncbi.nlm.nih.gov/pubmed/28472016?tool=bestpractice.com
[120]Yu MC, Feng YJ, Wang W, et al. Is laparoscopic appendectomy feasible for complicated appendicitis ?A systematic review and meta-analysis. Int J Surg. 2017 Apr;40:187-97.
https://www.doi.org/10.1016/j.ijsu.2017.03.022
http://www.ncbi.nlm.nih.gov/pubmed/28302449?tool=bestpractice.com
En las pacientes embarazadas, debe preferirse la apendicectomía laparoscópica a la apendicectomía abierta cuando la cirugía esté indicada y se disponga de experiencia en laparoscopia.[121]Liew AN, Lim KY, Quach D, et al. Laparoscopic versus open appendicectomy in pregnancy: experience from a single institution and meta-analysis. ANZ J Surg. 2022 May;92(5):1071-8.
http://www.ncbi.nlm.nih.gov/pubmed/35373462?tool=bestpractice.com
[122]Zeng Q, Aierken A, Gu SS, et al. Laparoscopic versus open appendectomy for appendicitis in pregnancy: systematic review and meta-analysis. Surg Laparosc Endosc Percutan Tech. 2021 May 3;31(5):637-44.
http://www.ncbi.nlm.nih.gov/pubmed/33935257?tool=bestpractice.com
Es segura en términos de riesgo de pérdida fetal y de parto prematuro.[121]Liew AN, Lim KY, Quach D, et al. Laparoscopic versus open appendicectomy in pregnancy: experience from a single institution and meta-analysis. ANZ J Surg. 2022 May;92(5):1071-8.
http://www.ncbi.nlm.nih.gov/pubmed/35373462?tool=bestpractice.com
[122]Zeng Q, Aierken A, Gu SS, et al. Laparoscopic versus open appendectomy for appendicitis in pregnancy: systematic review and meta-analysis. Surg Laparosc Endosc Percutan Tech. 2021 May 3;31(5):637-44.
http://www.ncbi.nlm.nih.gov/pubmed/33935257?tool=bestpractice.com
En comparación con la cirugía abierta durante el embarazo, la apendicectomía laparoscópica se asocia con una menor duración de la estancia hospitalaria y una menor incidencia de la infección del sitio quirúrgico. La laparoscopia es técnicamente segura y factible durante el embarazo.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[121]Liew AN, Lim KY, Quach D, et al. Laparoscopic versus open appendicectomy in pregnancy: experience from a single institution and meta-analysis. ANZ J Surg. 2022 May;92(5):1071-8.
http://www.ncbi.nlm.nih.gov/pubmed/35373462?tool=bestpractice.com
[122]Zeng Q, Aierken A, Gu SS, et al. Laparoscopic versus open appendectomy for appendicitis in pregnancy: systematic review and meta-analysis. Surg Laparosc Endosc Percutan Tech. 2021 May 3;31(5):637-44.
http://www.ncbi.nlm.nih.gov/pubmed/33935257?tool=bestpractice.com
[123]Lee SH, Lee JY, Choi YY, et al. Laparoscopic appendectomy versus open appendectomy for suspected appendicitis during pregnancy: a systematic review and updated meta-analysis. BMC Surg. 2019 Apr 25;19(1):41.
https://www.doi.org/10.1186/s12893-019-0505-9
http://www.ncbi.nlm.nih.gov/pubmed/31023289?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Apendicitis aguda: muestra intraoperatoriaNasim Ahmed, MBBS, FACS; usado con autorización [Citation ends].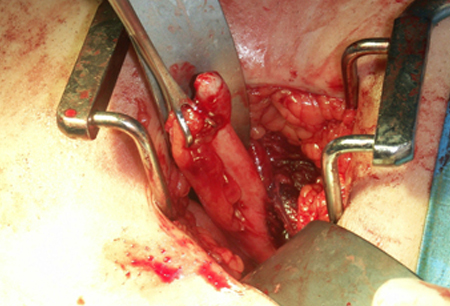
Tratamiento solamente con antibióticos
Los antibióticos en solitario para el tratamiento de la apendicitis sin complicaciones pueden tener éxito en pacientes seleccionados que deseen evitar la cirugía y que acepten el riesgo de hasta un 39% de recurrencia.[80]de Almeida Leite RM, Seo DJ, Gomez-Eslava B, et al. Nonoperative vs operative management of uncomplicated acute appendicitis: a systematic review and meta-analysis. JAMA Surg. 2022 Sep 1;157(9):828-34.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9330355
http://www.ncbi.nlm.nih.gov/pubmed/35895073?tool=bestpractice.com
[85]Herrod PJJ, Kwok AT, Lobo DN. Randomized clinical trials comparing antibiotic therapy with appendicectomy for uncomplicated acute appendicitis: meta-analysis. BJS Open. 2022 Jul 7;6(4):zrac100.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9379374
http://www.ncbi.nlm.nih.gov/pubmed/35971796?tool=bestpractice.com
En esos casos, se recomienda que el diagnóstico de apendicitis sin complicaciones se confirme por medio de imágenes y que las expectativas de los pacientes se manejen mediante un procedimiento de toma de decisiones compartido.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[81]Salminen P, Tuominen R, Paajanen H, et al. Five-year follow-up of antibiotic therapy for uncomplicated acute appendicitis in the APPAC randomized clinical trial. JAMA. 2018 Sep 25;320(12):1259-65.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6233612
http://www.ncbi.nlm.nih.gov/pubmed/30264120?tool=bestpractice.com
[82]Sakran JV, Mylonas KS, Gryparis A, et al. Operation versus antibiotics--The "appendicitis conundrum" continues: A meta-analysis. J Trauma Acute Care Surg. 2017 Jun;82(6):1129-37.
http://www.ncbi.nlm.nih.gov/pubmed/28338596?tool=bestpractice.com
[83]Sartelli M, Chichom-Mefire A, Labricciosa FM, et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg. 2017 Jul 10;12:29.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5504840
http://www.ncbi.nlm.nih.gov/pubmed/28702076?tool=bestpractice.com
En este escenario, se recomiendan antibióticos de amplio espectro. Los regímenes recomendados son los mismos que para la presentación sin complicaciones (ver arriba).
No se recomienda un enfoque de antibióticos en solitario en pacientes embarazadas o si hay un apendicolito.[2]Moris D, Paulson EK, Pappas TN. Diagnosis and management of acute appendicitis in adults: A Review. JAMA. 2021 Dec 14;326(22):2299-311.
http://www.ncbi.nlm.nih.gov/pubmed/34905026?tool=bestpractice.com
[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
[95]CODA Collaborative., Flum DR, Davidson GH, et al. A randomized trial comparing antibiotics with appendectomy for appendicitis. N Engl J Med. 2020 Nov 12;383(20):1907-19.
https://www.doi.org/10.1056/NEJMoa2014320
http://www.ncbi.nlm.nih.gov/pubmed/33017106?tool=bestpractice.com
Apendicectomía laparoscópica ambulatoria
Algunos pacientes pueden recibir el alta de forma segura tras una apendicectomía laparoscópica sin necesidad de hospitalización.[125]de Wijkerslooth EML, Bakas JM, van Rosmalen J, et al. Same-day discharge after appendectomy for acute appendicitis: a systematic review and meta-analysis. Int J Colorectal Dis. 2021 Jun;36(6):1297-309.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8119270
http://www.ncbi.nlm.nih.gov/pubmed/33575890?tool=bestpractice.com
Este enfoque ambulatorio es adecuado para los pacientes con apendicitis sin complicaciones, siempre que se establezca localmente una vía ambulatoria con protocolos ERAS (Enhanced Recovery After Surgery) bien definidos y la información/consentimiento del paciente.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
La aplicación del ERAS tras una apendicectomía laparoscópica conlleva tasas similares de morbilidad y reingresos en comparación con la atención convencional.[126]Trejo-Ávila ME, Romero-Loera S, Cárdenas-Lailson E, et al. Enhanced recovery after surgery protocol allows ambulatory laparoscopic appendectomy in uncomplicated acute appendicitis: a prospective, randomized trial. Surg Endosc. 2019 Feb;33(2):429-36.
http://www.ncbi.nlm.nih.gov/pubmed/29987566?tool=bestpractice.com
Sus posibles beneficios incluyen una recuperación más temprana después de la cirugía y menores costes hospitalarios y sociales.[7]Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines. World J Emerg Surg. 2020 Apr 15;15(1):27.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7386163
http://www.ncbi.nlm.nih.gov/pubmed/32295644?tool=bestpractice.com
 ]
[Evidencia B] La apendicectomía laparoscópica se recomienda para la apendicitis no complicada, así como para la apendicitis complicada y perforada.[114][115] También se considera el abordaje más seguro en pacientes obesos.[7][116]
]
[Evidencia B] La apendicectomía laparoscópica se recomienda para la apendicitis no complicada, así como para la apendicitis complicada y perforada.[114][115] También se considera el abordaje más seguro en pacientes obesos.[7][116]