Etiologia
Fatores como genética, imunologia e infecção podem contribuir.
Genética
A hereditariedade da psoríase é de 60% a 90%, maior que a maioria das doenças multifatoriais.[10] Estudos realizados com gêmeos monozigóticos, estudos de vinculação e estudos de associação genômica ampla fornecem evidências de que a psoríase tem uma predisposição genética.[11][12][13]
A maioria dos genes associados com a psoríase está envolvida na resposta imune, e relativamente poucos codificam para proteínas específicas da pele. O HLA-Cw6 codifica um antígeno envolvido na ativação de células T. Há uma maior prevalência de HLA-Cw6 em indivíduos com psoríase, em comparação com os grupos de controle. O fator de necrose tumoral (TNF)-alfa, outro gene codificador de proteína associado com a resposta imune inata e adaptativa, está envolvido na etiologia da psoríase. O envolvimento patogênico dos genes relacionados com a ativação das células Th17 foi demonstrado em indivíduos com psoríase.[12][13][14][15][16]
Imunologia
Acredita-se que a psoríase seja desencadeada por lesões externas em indivíduos geneticamente suscetíveis. Os fatores desencadeantes reconhecidos incluem trauma, infecção e medicamentos (por exemplo, betabloqueadores, lítio). Após o início por uma lesão, o DNA hospedeiro forma complexos com peptídeos antimicrobianos liberados de ceratinócitos (células da pele), o que resulta em inflamação e proliferação de ceratinócitos, que causa a manifestação da doença.[16][17][18]
Infecção
A psoríase gutata é muitas vezes observada após infecções do trato respiratório superior, como faringite estreptocócica. Ela também pode estar associada com a infecção por HIV. Infecção viral, imunização e doenças intercorrentes foram associadas a surtos de psoríase em placas e gutata.[16][19]
Fisiopatologia
A psoríase é uma disfunção hiperproliferativa que envolve uma complexa cascata de mediadores inflamatórios. A atividade mitótica das células basais e suprabasais é aumentada de forma significativa, com migração celular da camada basal para o estrato córneo em apenas alguns dias. A escama prateada na superfície das lesões psoriasiformes é de fato uma camada de células mortas.[16][20]
Os primeiros estudos clínicos sobre inibidores do TNF demonstraram o importante papel dessas citocinas na psoríase, considerando-se, portanto, que a afecção seja principalmente causada por células T auxiliares do tipo 1 (Th-1).[21] No entanto, as evidências respaldam a participação crucial de um eixo imunológico diferente subjacente à patogênese da psoríase; ou seja, as células T auxiliares produzindo interleucina (IL)-17 e IL-23.[22][23][24] A expressão da IL-17 e da IL-23 se eleva no soro, na pele lesionada, na pele não acometida e até mesmo no líquido lacrimal de pacientes com psoríase, em comparação com pacientes sem psoríase. Essas citocinas são atualmente consideradas fundamentais na patogênese da psoríase, como demonstrado pela eficácia da terapêutica que inibe as vias da IL-17 ou da IL-23.
Detectou-se a presença de células T que reagem a autoantígenos; foram identificados três autoantígenos: LL37, proteína 5 semelhante a ADAMTS e produtos derivados da fosfolipase-2.[25][26][27][28]
Classificação
International Psoriasis Council[2]
1. Psoríase em placas
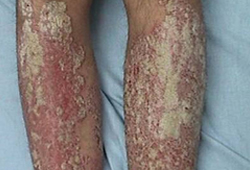
Lesões inflamadas elevadas em placas com uma descamação superficial de coloração branco-prateada. As escamas podem ser raspadas revelando a pele inflamada e às vezes friável.[Figure caption and citation for the preceding image starts]: Psoríase em placas nas pernasDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Psoríase em placas nas costasDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase em placas nas costasDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].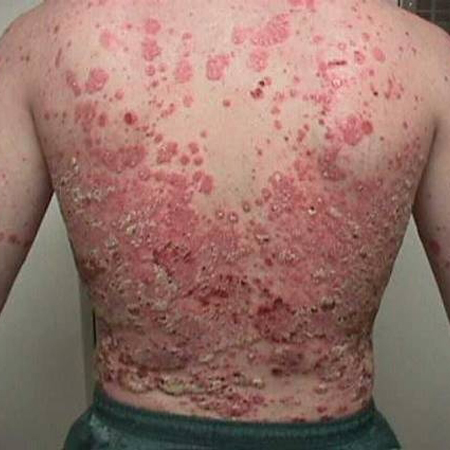 [Figure caption and citation for the preceding image starts]: Psoríase em placas no joelhoDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase em placas no joelhoDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Psoríase em placas no péDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase em placas no péDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Psoríase em placas no couro cabeludoDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase em placas no couro cabeludoDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].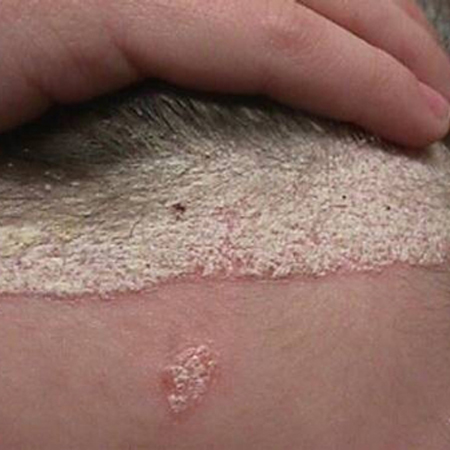
2. Psoríase gutata
Pápulas eritematosas com fina descamação (aparência de gota d’água) muito disseminadas no tronco, braços e pernas. Geralmente, as lesões eclodem após uma infecção no trato respiratório superior.[Figure caption and citation for the preceding image starts]: Psoríase gutataDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
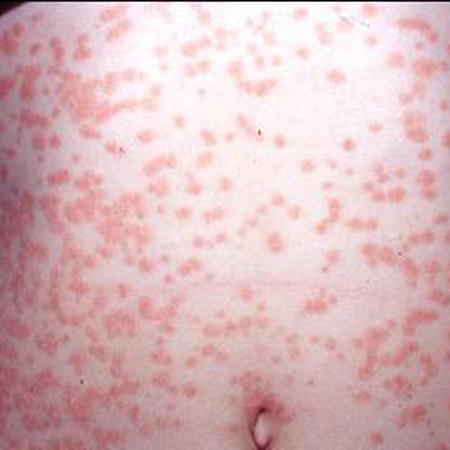
3. Psoríase pustular
Psoríase pustular generalizada aguda (do tipo von Zumbusch): rara, grave, urgente.
Pustulose palmoplantar: comprometimento crônico de mãos e pés.[Figure caption and citation for the preceding image starts]: Psoríase pustularDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].

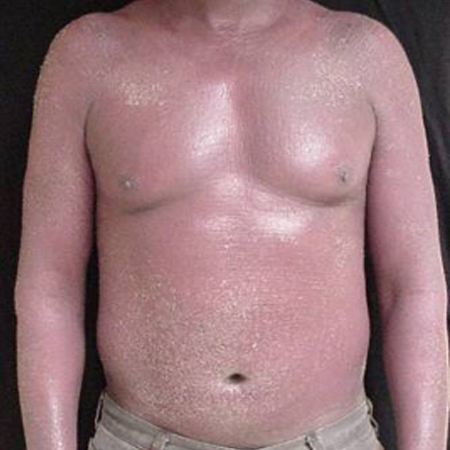
4. Eritroderma (psoríase eritrodérmica)
Eritema generalizado com fina descamação. Geralmente acompanhado de dor, irritação e, às vezes, prurido intenso.[Figure caption and citation for the preceding image starts]: EritrodermiaDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
5. Artrite psoriática
Exclusivamente nesse tipo, além das lesões cutâneas, há envolvimento das articulações, causando dano inflamatório e deformidade. Ela afeta aproximadamente 20% dos indivíduos com psoríase, conforme relatado por um estudo epidemiológico de 2019.[3]
A maioria dos pacientes com psoríase nas unhas tem artrite psoriática. A artrite afeta mais comumente quirodáctilos, mãos, pododáctilos e pés; com menos frequência, joelhos, cotovelos e as articulações axiais e sacroilíacas.
Em 70% dos casos, as lesões psoriáticas cutâneas antecedem a artrite.
A artrite psoriática causa rigidez, inflamação e dor, além de dano progressivo e permanente nas articulações. A artrite é assimétrica em aproximadamente 50% dos casos.[Figure caption and citation for the preceding image starts]: Artrite psoriáticaDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Psoríase nas unhas - pitting unguealDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase nas unhas - pitting unguealDo acervo do Professor Tsu-Yi Chuang, MD, MPH, FAAD; usado com permissão [Citation ends].
6. Ceratodermia blenorrágica (artrite reativa)
Disfunção imuno reativa caracterizada por placas psoriasiformes, uretrite/cervicite, conjuntivite e artrite.
Pápulas psoriasiformes hiperceratóticas com bordas recortadas, escamosas e circulares, eventualmente dolorosas e pustulares (no centro das lesões), que aparecem nas solas dos pés e nos pododáctilos, sendo menos comuns nas pernas, nas palmas das mãos, no couro cabeludo e no pênis.
Ocorre em indivíduos geneticamente susceptíveis com antígeno leucocitário humano (HLA)-B27 após uma infecção (especialmente se causada por Yersinia enterocolitica e Yersinia pseudotuberculosis).
O uso deste conteúdo está sujeito ao nosso aviso legal