Abordagem
A chave para o diagnóstico de uma lesão do ligamento cruzado anterior (LCA) é uma história e um exame físico detalhados.
História
As principais características da história que indicam uma lesão do LCA incluem um mecanismo de alto risco (com ou sem contato), um estalo audível no momento da lesão, rápido desenvolvimento de hemartrose, incapacidade de retornar ao jogo, dor e a sensação de que o joelho está instável ou curva-se ao tentar sustentar peso.[42][45]
Uma história de lesão prévia do LCA e sexo feminino também devem levantar suspeitas.[11][12][13][14][15][28] Os pacientes geralmente são adolescentes e adultos jovens ou indivíduos de meia idade que praticam exercícios intensos.
Exame físico
O exame físico geralmente revela uma hemartrose se a lesão foi recente. Rupturas crônicas do LCA podem ou não apresentar um derrame associado. Nas rupturas agudas, a amplitude de movimento geralmente é prejudicada, especialmente na flexão. Isso pode ser decorrente de uma combinação de dor e rigidez provocada pela hemartrose, assim como do hematoma ósseo associado, das rupturas no menisco ou de lesões da cartilagem articular.[46] Sensibilidade é encontrada no côndilo femoral lateral e no platô tibial lateral.
É essencial realizar os testes de forma delicada e suave, com o paciente relaxado; caso contrário, o desconforto e o medo do paciente podem causar rigidez, tensão nos tendões da perna e resultados falso-negativos ou inconclusivos.
Teste de Lachman
O teste de Lachman é a manobra mais precisa para detectar uma ruptura aguda do LCA, enquanto o teste do ressalto (pivot shift) é melhor em casos crônicos ou sob anestesia.[42][47][48] O teste de Lachman é realizado com o paciente em posição supina. O joelho do paciente é posicionado em 20 a 30 graus de flexão. Uma mão é colocada na coxa do paciente e a outra atrás da tíbia, com o polegar do médico na tuberosidade tibial. Em seguida, a tíbia é puxada anteriormente. Se o LCA estiver intacto, será observado um ponto final firme. Se isso não ocorrer e houver mais de 2 mm de movimento anterior em comparação com o joelho não lesionado, o teste será positivo, sugerindo uma ruptura do LCA.
Teste da gaveta anterior
O teste de gaveta anterior geralmente será positivo, mas menos sensível e específico.[49] Esse teste consiste em colocar o paciente em posição supina e flexionar o quadril em 45 graus, com os joelhos a 90 graus e os pés do paciente na mesa. Sentado nos pés do paciente, o médico segura a tíbia e a puxa em direção anterior. Se a tíbia se mover mais que o normal, o teste será positivo.
Teste de estresse em varo/valgo
É uma parte padrão do exame físico.[42] Apesar de não específico para identificar rupturas do LCA, esse teste é necessário para avaliar outras lesões relacionadas ou concomitantes.
Manobra do ressalto (pivot shift)
Geralmente realizado sob anestesia na sala de operação antes ou depois da cirurgia de reconstrução. É tecnicamente difícil, mas é o melhor teste para instabilidade rotatória dinâmica.[50][Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) ponderada em T1 mostrando ruptura do ligamento cruzado anterior (LCA)Do acervo pessoal de Philip H. Cohen [Citation ends]. [Figure caption and citation for the preceding image starts]: Manobra de LachmanDo acervo pessoal de Philip H. Cohen [Citation ends].
[Figure caption and citation for the preceding image starts]: Manobra de LachmanDo acervo pessoal de Philip H. Cohen [Citation ends]. [Figure caption and citation for the preceding image starts]: Posição inicial do teste de gaveta anterior e posteriorDo acervo pessoal de Philip H. Cohen [Citation ends].
[Figure caption and citation for the preceding image starts]: Posição inicial do teste de gaveta anterior e posteriorDo acervo pessoal de Philip H. Cohen [Citation ends].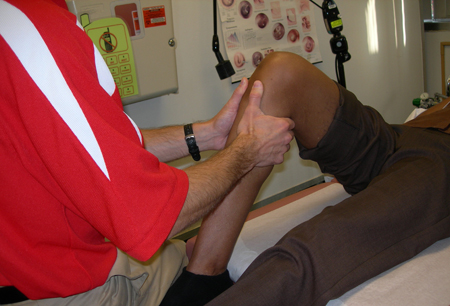 [Figure caption and citation for the preceding image starts]: Teste de estabilidade em varo e valgoDo acervo pessoal de Philip H. Cohen [Citation ends].
[Figure caption and citation for the preceding image starts]: Teste de estabilidade em varo e valgoDo acervo pessoal de Philip H. Cohen [Citation ends].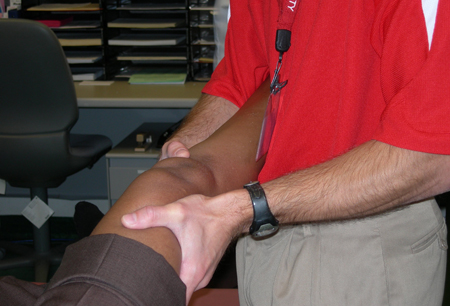
Artrocentese
Geralmente não é indicada, mas algumas vezes é realizada para o alívio dos sintomas se houver hemartrose ou para auxiliar no diagnóstico em casos confusos.
Exames por imagem
As regras de Ottawa para joelho recomendam raio-X em lesões agudas do joelho em adultos se alguma das características a seguir estiver presente:[51][52]
Incapacidade de sustentar peso no momento da lesão e da avaliação
Sensibilidade isolada da patela ou cabeça da fíbula
Flexão ativa do joelho <90 graus
Idade >55 anos.
O raio-X geralmente é negativo, mas pode revelar sinal capsular lateral/fratura de Segond; uma pequena avulsão capsular da porção lateral da tíbia proximal.[53] Isso é incomum, mas praticamente patognomônico para rupturas do LCA.
Ressonância nuclear magnética (RNM)
A ressonância nuclear magnética (RNM) tem uma excelente sensibilidade e especificidade para rupturas do LCA e pode revelar lesões associadas. Entretanto, a RNM não é necessária se o diagnóstico clínico for claro.[54]
A RNM pode ser útil como ferramenta diagnóstica quando o exame clínico é prejudicado por fatores como defesa do paciente, derrame tenso ou uma articulação travada (bloqueio intra-articular derivado de uma ruptura do menisco deslocado, etc.). A RNM também pode ser útil quando se avalia a possibilidade de um enxerto no LCA rompido.[55]
RNM geralmente é solicitada como exame inicial, especialmente em atletas de alto nível. Entretanto, essa prática geralmente é desnecessária e não é apoiada por pesquisas baseadas em evidências.
Do ponto de vista cirúrgico, há algumas evidências de que a RNM pré-operatória pode ser útil para determinar a adequação de um determinado tendão patelar do paciente a ser usado no autoenxerto osso-tendão patelar-osso do LCA.[56][Figure caption and citation for the preceding image starts]: Ressonância nuclear magnética (RNM) ponderada em T2 mostrando hematoma ósseo, derrame e achatamento do sulco terminalDo acervo pessoal de Philip H. Cohen [Citation ends].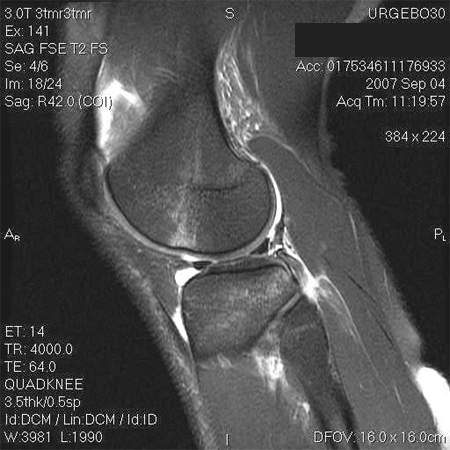
O uso deste conteúdo está sujeito ao nosso aviso legal