Abordagem
A gestação deve ser confirmada por exame de urina ou gonadotropina coriônica humana (hCG) sérica.[39] Foram relatados alguns casos de gravidez ectópica rota com um teste urinário de gravidez negativo, mas isto é muito raro.[40] Deve-se obter um teste de hCG sérica se houver forte suspeita clínica. Os sinais e sintomas clássicos são dor, sangramento vaginal e amenorreia. Instabilidade hemodinâmica e dor à mobilização do colo podem indicar ruptura ou ruptura iminente. A ultrassonografia transvaginal (USTV) confirma o diagnóstico. Se não houver identificação positiva de gravidez ectópica na ultrassonografia, mas permanecer a suspeita clínica, o teste de hCG quantitativo em série e a USTV poderão auxiliar na decisão clínica.
História
Os principais fatores de risco incluem gravidez ectópica prévia, cirurgia de esterilização tubária prévia, exposição ao dietilestilbestrol no útero da mãe, múltiplos parceiros sexuais, doença inflamatória pélvica prévia ou infecções (por exemplo, clamídia), salpingite, uso de DIU no ponto da concepção, subfertilidade, tratamento com FIV e tabagismo.
Os sintomas geralmente aparecem de 6 a 8 semanas após o último período menstrual normal, mas podem ocorrer muito mais tarde em casos de gravidez ectópica não tubária.
Os sintomas comuns incluem dor abdominal, amenorreia e sangramento vaginal, mas estes podem estar associados também à perda gestacional precoce, sendo necessário fazer investigações adicionais para distinguir entre as duas entidades. Em um estudo que avaliou um questionário padrão, vômitos durante a dor, dor abdominal difusa, dor aguda por mais de 30 minutos e dor intermitente contribuíram de maneira independente para o diagnóstico de gravidez ectópica rota.[13][41]
Há algumas apresentações atípicas em casos de gravidez ectópica rota. O vazamento de sangue no local de implantação pode causar irritação no diafragma, causando uma dor referida no ombro. O acúmulo de sangue no fundo de saco posterior pode se manifestar como um desejo contínuo de defecar. Os sintomas de choque, incluindo tontura, podem indicar hemorragia grave e ruptura tubária. Outras apresentações atípicas incluem dor no quadrante superior direito e convulsões.
Há diversos relatos de caso de gravidezes ectópicas tanto após histerectomia total quanto supracervical. Apesar de esta condição ser extremamente rara, os médicos devem estar cientes da possibilidade de sua ocorrência. Desde que pelo menos um ovário tenha sido preservado, deve-se realizar um teste de gravidez em mulheres em idade reprodutiva que tenham se submetido anteriormente a histerectomia e apresentem dor abdominal de origem desconhecida.[9]
Exame físico
Muitas vezes não digno de nota em casos de gravidez ectópica não rota, embora o exame pélvico seja uma parte importante da avaliação.[42][43] Algumas mulheres podem apresentar dor à mobilização do colo, massa anexial ou sensibilidade.[44] Se for constatada dilatação do colo uterino durante o exame físico, esta pode sugerir um aborto espontâneo.
Os sinais que sugerem uma possível ruptura incluem sinais vitais instáveis (trocas ortostáticas), sangue na cúpula vaginal ou sinais de sangramento intraperitoneal (por exemplo, abdome agudo, dor no ombro ou dor à mobilização do colo).
Se houver instabilidade hemodinâmica e suspeita de ruptura, as etapas diagnósticas subsequentes podem ser aceleradas ou contornadas em favor de uma ressuscitação fluídica urgente e intervenção cirúrgica.
Testes decisivos
Uma vez confirmada a gravidez por exame de urina ou hCG sérica, o exame de USTV de alta resolução é utilizado para determinar o local da gravidez.[39] A ultrassonografia transabdominal também pode ser utilizada; contudo, é menos sensível e específica que a USTV.[45] Se for visualizada uma gestação intrauterina, a qual pode ser viável ou não viável, a probabilidade de haver uma gravidez ectópica é extremamente baixa, com a exceção da gestação heterotópica (principalmente após tratamento com FIV).[44]
A gravidez ectópica pode ser diagnosticada definitivamente por ultrassonografia, quando for observado um saco gestacional com um saco vitelino, ou embrião, ou ambos, nos anexos.[46] Nem todas as gestações ectópicas podem ser visualizadas na ultrassonografia; no entanto, com a ultrassonografia de resolução cada vez mais alta e sonografia especializada, os estudos têm demonstrado que a USTV é altamente sensível e específica no diagnóstico de gravidez ectópica. No entanto, ainda resta uma proporção significativa de casos (entre 5% e 42%) em que não é possível visualizar nem gravidez ectópica nem intrauterina na ultrassonografia. Nesses casos, é usado o termo descritivo gravidez de estado desconhecido.[47][48][Figure caption and citation for the preceding image starts]: imagem de ultrassonografia de gravidez ectópicaDo acervo da Dr. Melissa Fries; usado com permissão [Citation ends].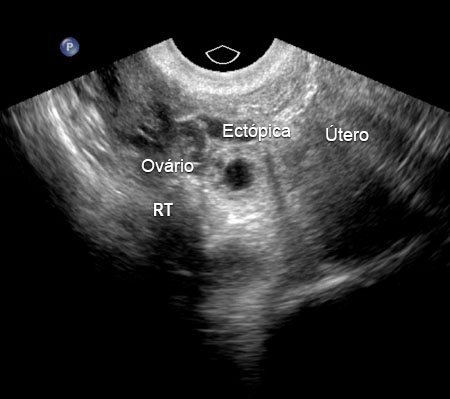 [Figure caption and citation for the preceding image starts]: imagem de ultrassonografia de gravidez ectópicaDo acervo da Dr. Melissa Fries; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: imagem de ultrassonografia de gravidez ectópicaDo acervo da Dr. Melissa Fries; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: imagem de ultrassonografia de gravidez ectópicaDo acervo da Dr. Melissa Fries; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: imagem de ultrassonografia de gravidez ectópicaDo acervo da Dr. Melissa Fries; usado com permissão [Citation ends].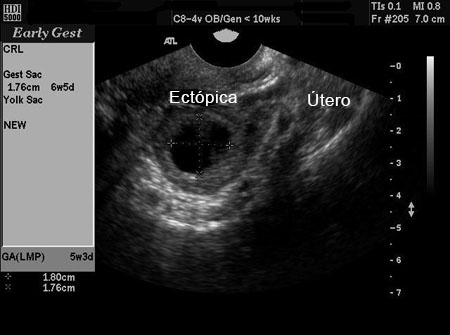
A concentração sérica de hCG quando se espera que a gravidez seja visível na ultrassonografia é conhecida como "nível discriminatório de hCG". Quando o saco gestacional está ausente na ultrassonografia e a hCG sérica está acima desse nível, isto sugere fortemente perda gestacional precoce ou gravidez ectópica.[46] O exame de imagem transvaginal de alta resolução possibilita detectar uma gravidez ectópica com valores de hCG bem abaixo dos limiares tradicionais.[49][50] No entanto, há também relatos de detecção do saco gestacional intrauterino em exame de acompanhamento, sendo que, anteriormente, não havia nenhum saco visível com níveis séricos de hCG acima do nível discriminatório.[46] No caso de uma mulher com gestação múltipla, os níveis de hCG também serão mais elevados em comparação com os da gestação única. Em vista disso, recomenda-se que, se os níveis discriminatórios forem usados para diagnosticar a gravidez ectópica, deve-se usar um valor conservadoramente elevado, como 3500 UI/L (3500 MUI/mL), para reduzir o risco de um erro no diagnóstico.[46] Uma única hCG não pode diferenciar a gravidez ectópica da gravidez intrauterina.[51] Todas as gestações devem ser consideradas potencialmente viáveis até que sejam diagnosticadas de maneira contrária.
O aumento esperado na hCG sérica na gravidez normal pode depender dos valores iniciais. Se o nível inicial de hCG for <1500 UI/L (1500 MUI/mL), seria esperado um aumento de 49% ou mais no período de 2 dias, ao passo que, com um nível inicial >3000 UI/L (>3000 MUI/mL), o aumento esperado seria ≥33% em 2 dias.[52] Em 99% das gestações intrauterinas viáveis, haverá, num período de 48 horas, um aumento nos níveis de hCG maior que estes limiares mínimos; uma menor taxa de aumento deve suscitar a suspeita de gravidez ectópica ou perda gestacional precoce. No entanto, esse nível não deve ser considerado um limiar para o diagnóstico de uma gravidez inviável.[52][53] É importante também lembrar que, quando há um aumento esperado ou queda dos níveis de hCG sérica, não se pode descartar a possibilidade de gravidez ectópica.[54] Aconselha-se cuidado na interpretação do resultado, pois um estudo revelou que até 27% das mulheres diagnosticadas com gravidez ectópica apresentaram curvas de hCG semelhantes às de gestações normais.[52][55][56]
Em relação à gravidez de estado desconhecido, o diagnóstico final no momento da conclusão da gestação índice deve ser classificado da seguinte maneira:[48]
Gravidez ectópica visualizada por ultrassonografia ou durante a cirurgia
Gestação intrauterina visualizada, independente da viabilidade
Gravidez de localização desconhecida de resolução espontânea.
Para gravidez de localização desconhecida persistente, o desfecho final desta categoria deve ser classificado com base no manejo clínico:
Gravidez ectópica não visualizada: com base em níveis de hCG persistentes ou crescentes após o esvaziamento uterino e nenhuma evidência de tecido trofoblástico
Gravidez de localização desconhecida persistente tratada: descreve mulheres que recebem metotrexato sem confirmar a localização da ultrassonografia, histologia ou cirurgia
Gravidez de localização desconhecida persistente resolvida: descreve as mulheres cujos níveis séricos de hCG normalizam com o tratamento expectante
Gravidez intrauterina histológica: com base nos resultados de dilatação e curetagem.
A diminuição estável dos valores de hCG (ou seja, uma diminuição de 50% em 48 horas) sugere interrupção da gestação (aborto espontâneo). Esta pode ser intrauterina, mas também pode representar uma gravidez ectópica de resolução espontânea.[46][57] Por outro lado, um aumento abaixo do ideal (ou seja, aumento <49% em 48 horas se o nível inicial de hCG for <1500 mUI/mL, aumento <40% em 48 horas se o nível inicial de hCG estiver entre 1500 e 3000 UI/mL (1500 e 3000 mUI/mL) ou aumento <33% em 48 horas se o hCG inicial for >3000 mUI/mL) ou uma estabilização dos valores de hCG podem sugerir uma gravidez ectópica ou perda gestacional.[46][58]
Exames auxiliares
Progesterona vem sendo usada em muitos estudos como adjuvante ao diagnóstico para gravidez ectópica. No entanto, o Royal College of Obstetricians and Gynaecologists do Reino Unido aconselha que o nível de progesterona sérica não é útil na identificação da gravidez ectópica e não consta na lista de investigações recomendadas para gravidez ectópica tubária pelo American College of Obstetricians and Gynecologists.[46][59]
Os níveis de progesterona podem ser úteis para indicar a viabilidade da gestação. No entanto, eles não são um bom fator preditivo do estado da gestação. Níveis <20 nanomoles/L (< 6.3 nanogramas/mL) têm um alto valor preditivo positivo para interrupção da gestação.[47]
Apesar de ainda estar no estágio experimental e de pesquisa, estão sendo feitas tentativas para desenvolver um modelo matemático validado que emprega diversos biomarcadores séricos maternos tais como progesterona, inibina A, ativina A, fator de crescimento endotelial vascular e proteína plasmática A associada à gestação para prever, com precisão, a possibilidade de gravidez ectópica.[60]
Os exames de urina disponíveis comercialmente que avaliam a proporção de hCG intacto, fragmentos do núcleo beta, fragmentos beta cortados e isoformas de beta-hCG não demonstraram ser úteis na confirmação de uma gravidez anormal no primeiro trimestre em ambientes de pronto-socorro.[61]
O uso deste conteúdo está sujeito ao nosso aviso legal