Síndrome da veia cava superior
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
obstrução aguda das vias aéreas (sem diagnóstico tecidual)
proteger as vias aéreas + radioterapia + corticosteroides
As vias aéreas devem ser protegidas inicialmente por intubação ou cirurgicamente.
O tratamento de urgência com radioterapia e corticosteroides deve ser utilizado apenas para situações de risco de vida. Caso contrário, ele deverá ser adiado por causa da interferência com o diagnóstico histopatológico subsequente.
A dose de corticosteroides deve ser limitada e reduzida depois de 1 a 2 dias de tratamento ou após a melhora dos sintomas.
Opções primárias
dexametasona: 10 mg em bolus intravenoso inicialmente, seguidos por 4 mg a cada 6 horas
proteger as vias aéreas + colocação percutânea de stent endovascular
As vias aéreas devem ser protegidas inicialmente por intubação ou cirurgicamente.
Cada vez mais utilizada, pois o stent pode ser colocado antes do diagnóstico tecidual estar disponível. É um procedimento útil para pacientes com sintomas graves, como dificuldade respiratória, que necessitam de intervenção de urgência.[21]Urruticoechea A, Mesia R, Dominguez J, et al. Treatment of malignant superior vena cava syndrome by endovascular stent insertion: experience on 52 patients with lung cancer. Lung Cancer. 2004;43:209-214. http://www.ncbi.nlm.nih.gov/pubmed/14739042?tool=bestpractice.com [22]Schifferdecker B, Shaw JA, Piemonte TC, et al. Nonmalignant superior vena cava syndrome: pathophysiology and management. Catheter Cardiovasc Interv. 2005;65:416-423. http://www.ncbi.nlm.nih.gov/pubmed/15926179?tool=bestpractice.com Metanálises demonstraram que a terapia endovascular com colocação de stent tem altas taxas de sucesso técnico e clínico.[23]Azizi AH, Shafi I, Zhao M, et al. Endovascular therapy for superior vena cava syndrome: A systematic review and meta-analysis. EClinicalMedicine. 2021 Jul;37:100970. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8343254 http://www.ncbi.nlm.nih.gov/pubmed/34386747?tool=bestpractice.com [24]Aung EY, Khan M, Williams N, et al. Endovascular stenting in superior vena cava syndrome: a systematic review and meta-analysis. Cardiovasc Intervent Radiol. 2022 Sep;45(9):1236-54. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9458578 http://www.ncbi.nlm.nih.gov/pubmed/35821122?tool=bestpractice.com [25]Uberoi R. Quality assurance guidelines for superior vena cava stenting in malignant disease. Cardiovasc Intervent Radiol. 2006 May-Jun;29(3):319-22. http://www.ncbi.nlm.nih.gov/pubmed/16502166?tool=bestpractice.com
Feita por via percutânea por acesso obtido geralmente através da veia femoral. Realizado sob sedação consciente. São utilizadas orientação fluoroscópica e contraste iodado. A maioria dos cirurgiões utiliza heparina durante o procedimento.[Figure caption and citation for the preceding image starts]: Pós-dilatação do stent da veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].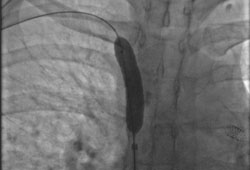 [Figure caption and citation for the preceding image starts]: Venografia mostrando estenose da veia cava superior. Observa-se implantação de stent na artéria pulmonar esquerdaImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Venografia mostrando estenose da veia cava superior. Observa-se implantação de stent na artéria pulmonar esquerdaImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].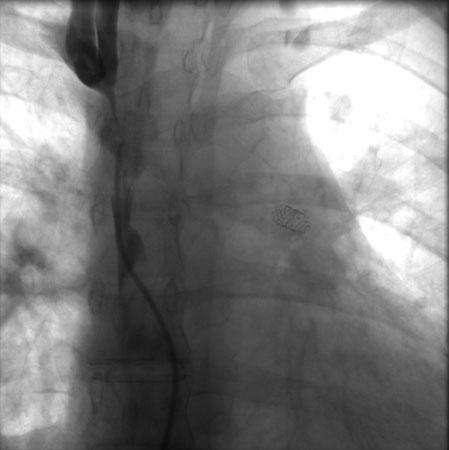 [Figure caption and citation for the preceding image starts]: Angioplastia percutânea com balão da lesão estenótica na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Angioplastia percutânea com balão da lesão estenótica na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Implantação de stent na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Implantação de stent na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
Podem ser utilizados stents autoexpansíveis ou expansíveis por balão (geralmente stents metálicos).
As complicações da colocação percutânea de stent estão na faixa de 3% a 7% e incluem a sobrecarga de volume devido ao aumento súbito na pré-carga, trombose de stent, embolia pulmonar, migração do stent, hematoma no local de inserção, infecção, sangramento e, muito raramente, perfuração ou morte.[22]Schifferdecker B, Shaw JA, Piemonte TC, et al. Nonmalignant superior vena cava syndrome: pathophysiology and management. Catheter Cardiovasc Interv. 2005;65:416-423. http://www.ncbi.nlm.nih.gov/pubmed/15926179?tool=bestpractice.com
A taxa de patência é aproximadamente 80% a 94%, e 20% dos pacientes podem necessitar de recolocação do stent.
O risco de sangramento é de 1% a 14% em decorrência da anticoagulação com aspirina, clopidogrel e/ou varfarina, que podem ser utilizados após a colocação do stent para prevenir trombose.[21]Urruticoechea A, Mesia R, Dominguez J, et al. Treatment of malignant superior vena cava syndrome by endovascular stent insertion: experience on 52 patients with lung cancer. Lung Cancer. 2004;43:209-214. http://www.ncbi.nlm.nih.gov/pubmed/14739042?tool=bestpractice.com [31]Courtheoux P, Alkofer B, Al Refai M, et al. Stent placement in superior vena cava syndrome. Ann Thorac Surg. 2003;75:158-161. http://www.ncbi.nlm.nih.gov/pubmed/12537210?tool=bestpractice.com
Não há muitos dados sobre a anticoagulação pós-procedimento, e as práticas variam.[2]Azizi AH, Shafi I, Shah N, et al. Superior vena cava syndrome. JACC Cardiovasc Interv. 2020 Dec 28;13(24):2896-2910. https://www.sciencedirect.com/science/article/pii/S1936879820319725?via%3Dihub http://www.ncbi.nlm.nih.gov/pubmed/33357528?tool=bestpractice.com
etiologia maligna
tratamento de malignidade
A maioria dos tumores malignos que causam síndrome da veia cava superior (VCS) é sensível à radioterapia.
A quimioterapia é uma opção eficaz para o tratamento do câncer de pulmão, linfomas e tumores de células germinativas.[26]Rowell NP, Gleeson FV. Steroids, radiotherapy, chemotherapy and stents for superior vena caval obstruction in carcinoma of the bronchus: a systematic review. Clin Oncol (R Coll Radiol). 2002;14:338-351. http://www.ncbi.nlm.nih.gov/pubmed/12555872?tool=bestpractice.com
Os timomas resistentes à quimioterapia e radiação podem requerer ressecção cirúrgica e reconstrução da VCS (índice de mortalidade operatória de 5% e índice de perviabilidade de 80% a 90%).[27]Detterbeck FC, Parsons AM. Thymic tumors. Ann Thorac Surg. 2004;77:1860-1869. http://www.ncbi.nlm.nih.gov/pubmed/15111216?tool=bestpractice.com
A seleção da terapia dependerá do tipo de neoplasia maligna, do estadiamento e da histopatologia. Consulte Câncer pulmonar de células pequenas, Câncer pulmonar de células não pequenas, Linfoma não Hodgkin, Tumor tímico.
colocação percutânea de stent endovascular
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A colocação de stent endovascular é realizada para alcançar uma melhora mais rápida dos sintomas e tem menos efeitos colaterais que a radioterapia.[23]Azizi AH, Shafi I, Zhao M, et al. Endovascular therapy for superior vena cava syndrome: A systematic review and meta-analysis. EClinicalMedicine. 2021 Jul;37:100970. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8343254 http://www.ncbi.nlm.nih.gov/pubmed/34386747?tool=bestpractice.com [24]Aung EY, Khan M, Williams N, et al. Endovascular stenting in superior vena cava syndrome: a systematic review and meta-analysis. Cardiovasc Intervent Radiol. 2022 Sep;45(9):1236-54. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9458578 http://www.ncbi.nlm.nih.gov/pubmed/35821122?tool=bestpractice.com [25]Uberoi R. Quality assurance guidelines for superior vena cava stenting in malignant disease. Cardiovasc Intervent Radiol. 2006 May-Jun;29(3):319-22. http://www.ncbi.nlm.nih.gov/pubmed/16502166?tool=bestpractice.com
Realizada por via percutânea por acesso obtido (geralmente) através da veia femoral. Realizada sob sedação consciente. São utilizados orientação fluoroscópica e contraste iodado, e a maioria dos operadores usa heparina durante o procedimento.[Figure caption and citation for the preceding image starts]: Pós-dilatação do stent da veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Venografia mostrando estenose da veia cava superior. Observa-se implantação de stent na artéria pulmonar esquerdaImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Venografia mostrando estenose da veia cava superior. Observa-se implantação de stent na artéria pulmonar esquerdaImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Angioplastia percutânea com balão da lesão estenótica na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Angioplastia percutânea com balão da lesão estenótica na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Implantação de stent na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Implantação de stent na veia cava superiorImagem obtida no laboratório de cateterismo cardíaco da University of Missouri, Columbia; usada com permissão [Citation ends].
Podem ser utilizados stents autoexpansíveis ou expansíveis por balão (geralmente stents metálicos).
As complicações da colocação percutânea de stent estão na faixa de 3% a 7% e incluem a sobrecarga de volume devido ao aumento súbito na pré-carga, trombose de stent, embolia pulmonar, migração do stent, hematoma no local de inserção, infecção, sangramento e, muito raramente, perfuração ou morte.[22]Schifferdecker B, Shaw JA, Piemonte TC, et al. Nonmalignant superior vena cava syndrome: pathophysiology and management. Catheter Cardiovasc Interv. 2005;65:416-423. http://www.ncbi.nlm.nih.gov/pubmed/15926179?tool=bestpractice.com
A taxa de patência é aproximadamente 80% a 94%, e 20% dos pacientes podem necessitar de recolocação do stent.
O risco de sangramento é de 1% a 14% em decorrência da anticoagulação com aspirina, clopidogrel e/ou varfarina, que podem ser utilizados após a colocação do stent para prevenir trombose.[21]Urruticoechea A, Mesia R, Dominguez J, et al. Treatment of malignant superior vena cava syndrome by endovascular stent insertion: experience on 52 patients with lung cancer. Lung Cancer. 2004;43:209-214. http://www.ncbi.nlm.nih.gov/pubmed/14739042?tool=bestpractice.com [31]Courtheoux P, Alkofer B, Al Refai M, et al. Stent placement in superior vena cava syndrome. Ann Thorac Surg. 2003;75:158-161. http://www.ncbi.nlm.nih.gov/pubmed/12537210?tool=bestpractice.com
Não há muitos dados sobre a anticoagulação pós-procedimento, e as práticas variam.[2]Azizi AH, Shafi I, Shah N, et al. Superior vena cava syndrome. JACC Cardiovasc Interv. 2020 Dec 28;13(24):2896-2910. https://www.sciencedirect.com/science/article/pii/S1936879820319725?via%3Dihub http://www.ncbi.nlm.nih.gov/pubmed/33357528?tool=bestpractice.com
terapia paliativa
Inclui a radioterapia, quimioterapia ou corticosteroides paliativos (para linfomas e timomas), stents endovasculares ou, raramente, cirurgia de revascularização, pois ela é invasiva e difícil.[1]Wilson LD, Detterbeck FC, Yahalom J. Clinical practice: superior vena cava syndrome with malignant causes. N Engl J Med. 2007 May 3;356(18):1862-9. http://www.ncbi.nlm.nih.gov/pubmed/17476012?tool=bestpractice.com
Em casos raros, pode ser realizada descompressão cirúrgica.
A trombólise guiada por cateter de demora também tem sido descrita em pequenos estudos.[28]Gray BH, Olin JW, Graor RA, et al. Safety and efficacy of thrombolytic therapy for superior vena cava syndrome. Chest. 1991;99:54-59. http://www.ncbi.nlm.nih.gov/pubmed/1984986?tool=bestpractice.com
O tratamento de suporte consiste em diuréticos, dieta com pouco sal, evitar acessos venosos nos membros superiores, elevação da cabeça e oxigênio.
O tipo de diurético dependerá de vários fatores, incluindo a função renal e história atual e passada do uso de diurético.
etiologia infecciosa
tratamento de infecção
Infecção subjacente (por exemplo, aspergilose, blastomicose, histoplasmose, nocardiose) deve ser tratada de acordo com as sensibilidades locais.
A escolha do antimicrobiano dependerá do patógeno subjacente.
terapia paliativa
Stents endovasculares e, mais raramente, cirurgia de revascularização podem ser necessários caso a obstrução da veia cava superior persista após o tratamento da infecção.
etiologia iatrogênica
remoção do cateter + trombólise e/ou anticoagulação
O(s) cateter(es) deve(m) ser removido(s) e a trombólise local e/ou curto ciclo de anticoagulação devem ser considerados nesses pacientes.[29]Kearon C, Akl EA, Ornelas J, et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest. 2016 Feb;149(2):315-52. http://journal.chestnet.org/article/S0012-3692(15)00335-9/fulltext http://www.ncbi.nlm.nih.gov/pubmed/26867832?tool=bestpractice.com
A terapia crônica com varfarina por até 1 ano tem sido descrita em alguns relatos.[32]Kee ST, Kinoshita L, Razavi MK, et al. Superior vena cava syndrome: treatment with catheter-directed thrombolysis and endovascular stent placement. Radiology. 1998;206:187-193. http://www.ncbi.nlm.nih.gov/pubmed/9423671?tool=bestpractice.com A dose deve ser ajustada para a INR-alvo de 2.0 a 3.0.
A trombólise apresenta índice de sucesso mais elevado se utilizada nos 5 primeiros dias do desenvolvimento da obstrução da veia cava superior.[28]Gray BH, Olin JW, Graor RA, et al. Safety and efficacy of thrombolytic therapy for superior vena cava syndrome. Chest. 1991;99:54-59. http://www.ncbi.nlm.nih.gov/pubmed/1984986?tool=bestpractice.com
dilatação por balonamento percutâneo/colocação de stent com ou sem a remoção do eletrodo
A dilatação por balonamento percutâneo/colocação de stent é a preferida nesses pacientes.
A remoção de eletrodo pode trazer um alto risco de mortalidade (1% a 3%).[30]Smith CW, Messenger JC, Schaner SP, et al. Cardiac pacemaker electrodes: improved methods of extraction. Radiology. 1994;193:739-742. http://www.ncbi.nlm.nih.gov/pubmed/7972816?tool=bestpractice.com A cirurgia de revascularização pode ser uma opção.
A infecção de eletrodos sempre deve ser considerada como uma possibilidade e avaliada com hemoculturas e ecocardiograma transesofágico.
Deve ser considerada a anticoagulação em longo prazo com varfarina. A dose deve ser ajustada para a INR-alvo de 2.0 a 3.0.

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal