Intussuscepção
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
clinicamente estável sem contraindicações para a redução por enema com contraste
ressuscitação fluídica + redução por enema com contraste
É necessário realizar monitoramento cauteloso durante o transporte até o departamento de radiologia, bem como durante o procedimento. O acesso aos equipamentos de monitoramento e ressuscitação e a presença de enfermeiros e clínicos capazes de controlar uma criança que pode se tornar instável são essenciais.
Um acesso venoso adequado é necessário e a ressuscitação fluídica isotônica deve ser iniciada. O enema com contraste (ar ou líquido de contraste) deve ser realizado somente em pacientes clinicamente estáveis. As contraindicações absolutas incluem peritonite, perfuração e choque hipovolêmico.[24]American College of Radiology. ACR-SPR practice parameter for the performance of pediatric fluoroscopic contrast enema examinations. 2021 [internet publication]. https://www.acr.org/-/media/ACR/Files/Practice-Parameters/fluourconenema-ped.pdf
A redução deve ser inicialmente realizada por enema com contraste (ar ou líquido de contraste), [Figure caption and citation for the preceding image starts]: Local de intussuscepção conforme revelado pela radiografia abdominal, que mostra o meniscoDo acervo do Dr David J. Hackam; usada com permissão [Citation ends].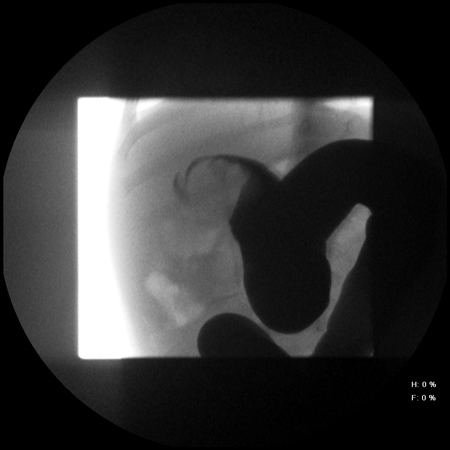 [Figure caption and citation for the preceding image starts]: Radiografia abdominal que mostra a passagem insuficiente de bário no local da obstrução decorrente da intussuscepçãoDo acervo do Dr David J. Hackam; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografia abdominal que mostra a passagem insuficiente de bário no local da obstrução decorrente da intussuscepçãoDo acervo do Dr David J. Hackam; usada com permissão [Citation ends]. mas a redução pneumática é considerada o método de escolha para o tratamento da intussuscepção em pacientes estáveis, contanto que não haja indicação para redução cirúrgica.[27]Beres AL, Baird R. An institutional analysis and systematic review with meta-analysis of pneumatic versus hydrostatic reduction for pediatric intussusception. Surgery. 2013 Aug;154(2):328-34.
http://www.ncbi.nlm.nih.gov/pubmed/23889959?tool=bestpractice.com
[28]Beasley SW. The 'ins' and 'outs' of intussusception: Where best practice reduces the need for surgery. J Paediatr Child Health. 2017 Nov;53(11):1118-1122.
https://www.doi.org/10.1111/jpc.13738
http://www.ncbi.nlm.nih.gov/pubmed/29148203?tool=bestpractice.com
O paciente está em jejum.
mas a redução pneumática é considerada o método de escolha para o tratamento da intussuscepção em pacientes estáveis, contanto que não haja indicação para redução cirúrgica.[27]Beres AL, Baird R. An institutional analysis and systematic review with meta-analysis of pneumatic versus hydrostatic reduction for pediatric intussusception. Surgery. 2013 Aug;154(2):328-34.
http://www.ncbi.nlm.nih.gov/pubmed/23889959?tool=bestpractice.com
[28]Beasley SW. The 'ins' and 'outs' of intussusception: Where best practice reduces the need for surgery. J Paediatr Child Health. 2017 Nov;53(11):1118-1122.
https://www.doi.org/10.1111/jpc.13738
http://www.ncbi.nlm.nih.gov/pubmed/29148203?tool=bestpractice.com
O paciente está em jejum.
Enema de bário: as vantagens em relação aos outros tipos de redução por enema com contraste incluem experiência de longa duração em alguns centros, redução eficaz na maioria dos casos, boa avaliação de intussuscepção residual e baixa taxa de perfuração. Entre as desvantagens, estão a necessidade de exposição à radiografia, peritonite química em caso de perfuração e visualização de conteúdo somente intraluminal. O enema com contraste hidrossolúvel tem sido usado para reduzir o risco de peritonite química resultante de perfuração. As taxas de redução e de perfuração são comparáveis com outros agentes de contraste.
Enemas de ar: eles são importantes por necessitarem de menos radiação e proporcionarem taxas de fracasso, recorrência e perfuração semelhantes às de outros agentes.
Enema com soro fisiológico guiado por ultrassonografia: excelentes resultados foram descritos com o uso desta modalidade, que oferece a vantagem de limitar a exposição à radiação.[23]Daneman A, Navarro O. Intussusception. Part 1: a review of diagnostic approaches. Pediatr Radiol. 2003 Feb;33(2):79-85. http://www.ncbi.nlm.nih.gov/pubmed/12557062?tool=bestpractice.com [29]Ko HS, Schenk JP, Tröger J, et al. Current radiological management of intussusception in children. Eur Radiol. 2007 Sep;17(9):2411-21. http://www.ncbi.nlm.nih.gov/pubmed/17308922?tool=bestpractice.com Embora haja menos experiência com este método que com a redução fluoroscópica, ele está sendo cada vez mais utilizado na Europa e em outros lugares.[12]Sorantin E, Lindbichler F. Management of intussusception. Eur Radiol. 2004 Mar;14(suppl 4):L146-54. http://www.ncbi.nlm.nih.gov/pubmed/14752570?tool=bestpractice.com [20]del-Pozo G, Albillos JC, Tejedor D, et al. Intussusception in children: current concepts in diagnosis and enema reduction. Radiographics. 1999 Mar-Apr;19(2):299-319. http://pubs.rsna.org/doi/full/10.1148/radiographics.19.2.g99mr14299 http://www.ncbi.nlm.nih.gov/pubmed/10194781?tool=bestpractice.com [30]Daneman A, Navarro O. Intussusception. Part 2: an update on the evolution of management. Pediatr Radiol. 2004 Feb;34(2):97-108. http://www.ncbi.nlm.nih.gov/pubmed/14634696?tool=bestpractice.com [28]Beasley SW. The 'ins' and 'outs' of intussusception: Where best practice reduces the need for surgery. J Paediatr Child Health. 2017 Nov;53(11):1118-1122. https://www.doi.org/10.1111/jpc.13738 http://www.ncbi.nlm.nih.gov/pubmed/29148203?tool=bestpractice.com
antibióticos de amplo espectro
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
O papel do antibiótico não está claro. Em alguns centros, eles não são mais indicados como rotina para crianças com intussuscepção. Em outros, o potencial de intestino mal perfundido ou dilatado para transportar e produzir bacteremia é considerado uma indicação.
Quando indicado, devem ser administrados antibióticos de amplo espectro que abrangem patógenos intra-abdominais.
Administre os antibióticos 1 hora antes do procedimento, se possível, depois prossiga com eles após a redução por até 48 horas, se houver isquemia ou dilatação significativa.
Os esquemas de antibioticoterapia variam conforme os protocolos locais; informe-se sobre as orientações locais.
Opções primárias
clindamicina: neonatos: consulte um especialista para obter orientação quanto à dose; bebês e crianças: 25-40 mg/kg/dia por via intravenosa/intramuscular administrados em doses fracionadas a cada 6-8 horas
e
gentamicina: neonatos: consulte um especialista para obter orientação quanto à dose; bebês e crianças: 2 a 2.5 mg/kg por via intravenosa/intramuscular a cada 8 horas
ou
piperacilina/tazobactam: neonatos e lactentes com <2 anos de idade: consulte um especialista para obter orientação quanto à dose; crianças: 2-8 meses de idade: 80 mg/kg por via intravenosa a cada 8 horas; crianças ≥9 meses de idade e ≤40 kg: 100 mg/kg por via intravenosa a cada 8 horas
Mais piperacilina/tazobactamA dose refere-se ao componente de piperacilina.
ou
cefoxitina: neonatos e lactentes ≤3 meses de idade: consulte um especialista para obter orientação quanto à dose; crianças >3 meses: 25 mg/kg por via intravenosa a cada 4-6 horas
e
vancomicina: neonatos: consulte um especialista para obter orientação quanto à dose; lactentes e crianças: 10 mg/kg/dia por via intravenosa a cada 6 horas
ressuscitação fluídica + redução cirúrgica
O fracasso das estratégias de redução não cirúrgicas requer avaliação e redução cirúrgicas. Os fatores que sugerem uma taxa de redução mais baixa (bem como uma taxa de perfuração maior) incluem pacientes com <3 meses ou >5 anos de idade, duração prolongada dos sintomas (>48 horas), eliminação de sangue por via retal, desidratação significativa, obstrução do intestino delgado e visualização de um sinal de mola em espiral.[12]Sorantin E, Lindbichler F. Management of intussusception. Eur Radiol. 2004 Mar;14(suppl 4):L146-54. http://www.ncbi.nlm.nih.gov/pubmed/14752570?tool=bestpractice.com
Tradicionalmente, a redução cirúrgica tem sido realizada por meio de uma abordagem aberta via incisão no quadrante inferior direito. A intussuscepção é identificada e removida do intussuscipiente. A redução laparoscópica bem-sucedida foi descrita e tem se tornado popular;[33]Kia KF, Mony VK, Drongowski RA, et al. Laparoscopic vs open surgical approach for intussusception requiring operative intervention. J Pediatr Surg. 2005 Jan;40(1):281-4. http://www.ncbi.nlm.nih.gov/pubmed/15868598?tool=bestpractice.com [34]van der Laan M, Bax NM, van der Zee DC, et al. The role of laparoscopy in the management of childhood intussusception. Surg Endosc. 2001 Apr;15(4):373-6. http://www.ncbi.nlm.nih.gov/pubmed/11395818?tool=bestpractice.com a intussuscepção é reduzida ao aplicar-se uma tração cuidadosa.
A ressecção intestinal pode ser necessária em casos complicados por necrose e perfuração intestinal.
antibióticos de amplo espectro
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
O papel do antibiótico não está claro. Em alguns centros, eles não são mais indicados como rotina para crianças com intussuscepção. Em outros, o potencial de intestino mal perfundido ou dilatado para transportar e produzir bacteremia é considerado uma indicação.
Quando indicado, devem ser administrados antibióticos de amplo espectro que abrangem patógenos intra-abdominais.
Administre os antibióticos 1 hora antes do procedimento, se possível, depois prossiga com eles após a redução por até 48 horas, se houver isquemia ou dilatação significativa.
Os esquemas de antibioticoterapia variam conforme os protocolos locais; informe-se sobre as orientações locais.
Opções primárias
clindamicina: neonatos: consulte um especialista para obter orientação quanto à dose; bebês e crianças: 25-40 mg/kg/dia por via intravenosa/intramuscular administrados em doses fracionadas a cada 6-8 horas
e
gentamicina: neonatos: consulte um especialista para obter orientação quanto à dose; bebês e crianças: 2 a 2.5 mg/kg por via intravenosa/intramuscular a cada 8 horas
ou
piperacilina/tazobactam: neonatos e lactentes com <2 anos de idade: consulte um especialista para obter orientação quanto à dose; crianças: 2-8 meses de idade: 80 mg/kg por via intravenosa a cada 8 horas; crianças ≥9 meses de idade e ≤40 kg: 100 mg/kg por via intravenosa a cada 8 horas
Mais piperacilina/tazobactamA dose refere-se ao componente de piperacilina.
ou
cefoxitina: neonatos e lactentes ≤3 meses de idade: consulte um especialista para obter orientação quanto à dose; crianças >3 meses: 25 mg/kg por via intravenosa a cada 4-6 horas
e
vancomicina: neonatos: consulte um especialista para obter orientação quanto à dose; lactentes e crianças: 10 mg/kg/dia por via intravenosa a cada 6 horas
com contraindicações à redução por enema com contraste e/ou clinicamente instáveis (por exemplo, choque, suspeita de perfuração, peritonite, evidência de necrose da parede intestinal)
ressuscitação fluídica + redução cirúrgica
O acesso intravenoso adequado e a correção da hipovolemia pela ressuscitação fluídica isotônica são necessários. Nos casos em que há contraindicações à redução por enema com contraste ou em que o paciente está clinicamente instável, a redução cirúrgica é necessária.
As contraindicações absolutas do enema com contraste incluem: peritonite, perfuração, colite tóxica e choque hipovolêmico.[24]American College of Radiology. ACR-SPR practice parameter for the performance of pediatric fluoroscopic contrast enema examinations. 2021 [internet publication]. https://www.acr.org/-/media/ACR/Files/Practice-Parameters/fluourconenema-ped.pdf
As contraindicações relativas incluem: sintomas prolongados, achados de isquemia intestinal ou coleção de fluidos à ultrassonografia e nítida evidência de obstrução intestinal (por exemplo, distensão abdominal, sinais nos exames de imagem).[24]American College of Radiology. ACR-SPR practice parameter for the performance of pediatric fluoroscopic contrast enema examinations. 2021 [internet publication]. https://www.acr.org/-/media/ACR/Files/Practice-Parameters/fluourconenema-ped.pdf O procedimento requer certa cooperação de crianças mais velhas, que podem não tolerar o desconforto que ele gera.
Tradicionalmente, a redução cirúrgica tem sido realizada por meio de uma abordagem aberta via incisão no quadrante inferior direito. A intussuscepção é identificada e removida do intussuscipiente. As técnicas cirúrgicas laparoscópicas podem ser consideradas após a avaliação cirúrgica, embora não sejam apropriadas em pacientes clinicamente instáveis.
A ressecção intestinal pode ser necessária em casos complicados por necrose e perfuração intestinal.
antibióticos de amplo espectro
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Devem ser administrados antibióticos de amplo espectro que abrangem os patógenos intra-abdominais. O tratamento com antibióticos deve ser iniciado no diagnóstico clínico de choque, perfuração, peritonite ou evidências de necrose da parede intestinal.
Administre os antibióticos 1 hora antes do procedimento, se possível, depois prossiga com eles após a redução por até 48 horas, se houver isquemia ou dilatação significativa.
Em pacientes que se submeteram à ressecção, esquemas profiláticos intestinais de rotina deverão ser seguidos.
Somente em casos de perfuração ou formação de abscesso a administração prolongada de antibióticos seria recomendada.
Os esquemas de antibioticoterapia variam conforme os protocolos locais; informe-se sobre as orientações locais.
Opções primárias
clindamicina: neonatos: consulte um especialista para obter orientação quanto à dose; bebês e crianças: 25-40 mg/kg/dia por via intravenosa/intramuscular administrados em doses fracionadas a cada 6-8 horas
e
gentamicina: neonatos: consulte um especialista para obter orientação quanto à dose; bebês e crianças: 2 a 2.5 mg/kg por via intravenosa/intramuscular a cada 8 horas
ou
piperacilina/tazobactam: neonatos e lactentes com <2 anos de idade: consulte um especialista para obter orientação quanto à dose; crianças: 2-8 meses de idade: 80 mg/kg por via intravenosa a cada 8 horas; crianças ≥9 meses de idade e ≤40 kg: 100 mg/kg por via intravenosa a cada 8 horas
Mais piperacilina/tazobactamA dose refere-se ao componente de piperacilina.
ou
cefoxitina: neonatos e lactentes ≤3 meses de idade: consulte um especialista para obter orientação quanto à dose; crianças >3 meses: 25 mg/kg por via intravenosa a cada 4-6 horas
e
vancomicina: neonatos: consulte um especialista para obter orientação quanto à dose; lactentes e crianças: 10 mg/kg/dia por via intravenosa a cada 6 horas
recidiva
considerar avaliação para ponto inicial patológico + repetição de tratamento
A maioria dos casos de recorrência, após a redução bem-sucedida da intussuscepção, ocorre logo após a redução. A taxa de recorrência da intussuscepção após a redução por enema com contraste (ar ou líquido de contraste) é de aproximadamente 10% e não difere significativamente com base no tipo de redução contrastada realizada.[30]Daneman A, Navarro O. Intussusception. Part 2: an update on the evolution of management. Pediatr Radiol. 2004 Feb;34(2):97-108. http://www.ncbi.nlm.nih.gov/pubmed/14634696?tool=bestpractice.com Uma revisão sistemática Cochrane avaliou evidências de dois estudos que investigaram o uso de medicamento esteroide, como a dexametasona. A revisão constatou que a administração de esteroides pode reduzir a recorrência de intussuscepção, mas são necessárias pesquisas adicionais para confirmar esses resultados.[21]Gluckman S, Karpelowsky J, Webster AC, et al. Management for intussusception in children. Cochrane Database Syst Rev. 2017 Jun 1;6:CD006476. http://www.ncbi.nlm.nih.gov/pubmed/28567798?tool=bestpractice.com
A redução cirúrgica tem sido associada a uma taxa de recorrência de 2% a 5%.[35]Ugwu BT, Legbo JN, Dakum NK, et al. Childhood intussusception: a 9-year review. Ann Trop Pediatr. 2000 Jun;20(2):131-5. http://www.ncbi.nlm.nih.gov/pubmed/10945064?tool=bestpractice.com O risco de recorrência dentro de 48 horas é baixo após a redução do enema, sugerindo que os pacientes que aparentam estar bem devem ser selecionados para manejo ambulatorial e acompanhamento.[36]Beres AL, Baird R, Fung E, et al. Comparative outcome analysis of the management of pediatric intussusception with or without surgical admission. J Pediatr Surg. 2014 May;49(5):750-2. http://www.ncbi.nlm.nih.gov/pubmed/24851762?tool=bestpractice.com [37]Gray MP, Li SH, Hoffmann RG, et al. Recurrence rates after intussusception enema reduction: a meta-analysis. Pediatrics. 2014 Jul;134(1):110-9. http://www.ncbi.nlm.nih.gov/pubmed/24935997?tool=bestpractice.com
Embora a suspeita de um ponto inicial patológico deva aumentar com uma intussuscepção recorrente, a redução por enema com contraste bem-sucedida tem sido defendida. A intervenção cirúrgica é reservada para as recorrências irredutíveis e quando há presença de um ponto inicial patológico identificado.[2]Hackam DJ, Newman K, Ford HR. Pediatric surgery: gastrointestinal tract. In: Schwartz's principles of surgery, 8th ed. New York, NY: McGraw-Hill; 2005:1493-4.[3]McCollough M, Sharieff GQ. Abdominal pain in children. Pediatr Clin North Am. 2006 Feb;53(1):107-37. http://www.ncbi.nlm.nih.gov/pubmed/16487787?tool=bestpractice.com [4]Hackam DJ, Saibil F, Wilson S, et al. Laparoscopic management of intussusception caused by colonic lipomata: a case report and review of the literature. Surg Laparosc Endosc. 1996 Apr;6(2):155-9. http://www.ncbi.nlm.nih.gov/pubmed/8680642?tool=bestpractice.com [30]Daneman A, Navarro O. Intussusception. Part 2: an update on the evolution of management. Pediatr Radiol. 2004 Feb;34(2):97-108. http://www.ncbi.nlm.nih.gov/pubmed/14634696?tool=bestpractice.com
Após um terceiro episódio de intussuscepção em um lactente, um ponto inicial patológico deve ser considerado. A tomografia computadorizada pode ser útil na avaliação de um ponto inicial patológico.
Em crianças mais velhas com intussuscepção, os pontos iniciais patológicos devem ser considerados. Doenças como fibrose cística e púrpura de Henoch-Schönlein podem provocar anormalidades na parede intestinal que funcionam como pontos iniciais na intussuscepção.

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal