Abordagem
A paroníquia aguda e a crônica podem ser diagnosticadas com base em suas características clínicas; no entanto, a coloração de Gram, a cultura e a sensibilidade são requeridas para confirmação no caso da paroníquia aguda.
Paroníquia aguda
Um diagnóstico clínico de infecção purulenta nas dobras ungueais deve ser confirmado com coloração de Gram, cultura e sensibilidade, idealmente após a drenagem da infecção sob condições estéreis. O acúmulo já pode estar drenando espontaneamente, e nesse caso pode-se fazer um swab do fluido. Deve haver suspeita de Staphylococcus aureus resistente à meticilina (MRSA) em todos os casos de paroníquia aguda; portanto, a cultura deve ser obtida em cada caso.
O paciente com paroníquia aguda pode ter qualquer idade, embora lactentes e crianças (em fase de chupar o dedo) e os adultos com exposição excessiva à água ou a contactantes estão em risco mais alto. As mulheres tendem a ser afetadas mais comumente que os homens. Os pacientes apresentam queixas de dor nas dobras ungueais, com ou sem história de trauma ou drenagem de pus.
O exame mostra dobras ungueais proximais e/ou laterais edemaciadas, frequentemente com um acúmulo purulento na pele. [Figure caption and citation for the preceding image starts]: Paroníquia agudaDo acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].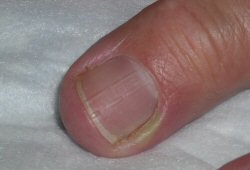 Isso é dolorido e drena após a incisão com uma lâmina número 11, demonstrando pus franco. [Figure caption and citation for the preceding image starts]: Paroníquia aguda: incisão com lâmina número 11Do acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].
Isso é dolorido e drena após a incisão com uma lâmina número 11, demonstrando pus franco. [Figure caption and citation for the preceding image starts]: Paroníquia aguda: incisão com lâmina número 11Do acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].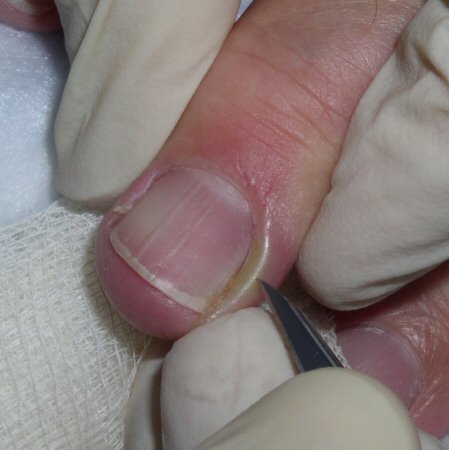 [Figure caption and citation for the preceding image starts]: Paroníquia aguda: drenagem de pusDo acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].
[Figure caption and citation for the preceding image starts]: Paroníquia aguda: drenagem de pusDo acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].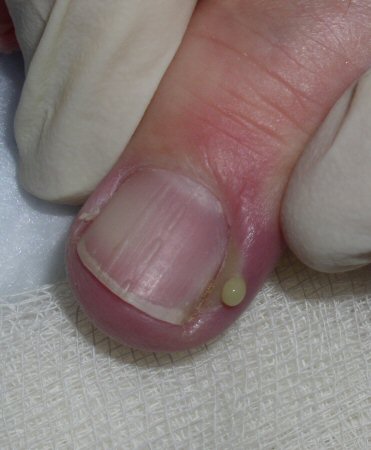 O diagnóstico é confirmado por meio desse exame clínico e a coleta do acúmulo é enviada para a coloração de Gram, cultura e sensibilidade para auxiliar no tratamento.
O diagnóstico é confirmado por meio desse exame clínico e a coleta do acúmulo é enviada para a coloração de Gram, cultura e sensibilidade para auxiliar no tratamento.
Certos fatores podem apontar para infecção por herpes simples como causa para a paroníquia aguda. Isso inclui dor lancinante, presença de vesículas, arranjo herpetiforme de pústulas e/ou vesículas ou ser refratário ao tratamento antibacteriano. Nesses casos, é indicado um swab para o esfregaço de Tzanck e, caso seja negativo, devem ser realizados testes adicionais para o vírus do herpes simples.
Em casos graves e/ou refratários, uma radiografia ou ressonância nuclear magnética (RNM) pode ser obtida para avaliar a osteomielite subjacente.
Paroníquia crônica
O diagnóstico é clínico, baseado nas típicas dobras ungueais inflamadas com ou sem mudanças na lâmina ungueal, com cutícula ausente, em uma pessoa com fatores de risco para os danos à dobra ungueal.
Os pacientes geralmente são adultos, e ocorre mais em mulheres que homens. O uso de medicamentos deve ser observado, pois as alterações ungueais estão bem documentadas entre pacientes que recebem certos agentes quimioterápicos (por exemplo, taxanos) e inibidores do receptor do fator de crescimento epidérmico.[6][7] Outros medicamentos que podem causar paroníquia crônica incluem retinoides e inibidores de protease.[3] Quase todos os pacientes têm história de exposição excessiva à água ou a contactantes, incluindo cosméticos para a unha (manicure, esmalte, brilho, tratamento para cutículas, endurecedores da unha). Os pacientes se queixam de edema e dor nas dobras ungueais, ocasionalmente com episódios infecciosos agudos (neste caso, pode haver uma combinação de características agudas e crônicas) e, frequentemente, anormalidades na placa superficial irregular. No exame, haverá edema e brilho nas dobras ungueais, cutícula ausente e, muitas vezes, distrofia da lâmina ungueal superficial.[Figure caption and citation for the preceding image starts]: Paroníquia crônicaDo acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends]. [Figure caption and citation for the preceding image starts]: Paroníquia crônicaDo acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].
[Figure caption and citation for the preceding image starts]: Paroníquia crônicaDo acervo do Dr. N.J. Jellinek and Professor C.R. Daniel III [Citation ends].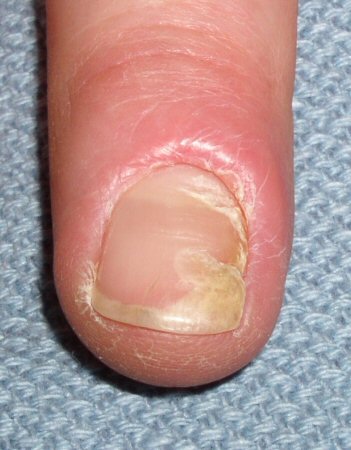
Nenhum exame laboratorial é rotineiramente solicitado. Um hidróxido de potássio ou uma cultura fúngica pode mostrar Candida; no entanto, esta colonização não deve ser confundida com a infecção e seu tratamento é claramente secundário à evitação do irritante/umidade. A unha verde pode implicar infecção por pseudomonas. Esse diagnóstico pode ser confirmado enviando uma amostra de um pedaço cortado da unha para coloração de Gram, cultura e teste de sensibilidade.
Para casos refratários, um raio-X ou ressonância nuclear magnética (RNM) pode ser obtido para excluir a hipótese de uma patologia óssea subjacente ou biópsia para avaliar o carcinoma da célula escamosa. No entanto, o diagnóstico de paroníquia crônica geralmente é firmado simplesmente com base clínica.
Retroníquia
Paroníquia crônica e interrupção do crescimento da unha raramente podem ocorrer subsequentemente ao crescimento interno pós-traumático da lâmina ungueal proximal na dobra ungueal proximal (retroníquia) e também pode ocorrer após avulsão ungueal.[4][5] Os critérios clínicos importantes para o diagnóstico de retroníquia incluem: inflamação da dobra ungueal proximal; tecido de granulação surgindo embaixo da dobra ungueal; espessamento da porção proximal da lâmina ungueal; e interrupção do crescimento da unha.[9]
O uso deste conteúdo está sujeito ao nosso aviso legal