Abordagem
Tipicamente, a actinomicose apresenta-se como uma massa endurecida, crônica, lentamente progressiva. Os sintomas clínicos podem ser muito sutis. Dor, febre e fadiga, embora às vezes presentes, muitas vezes estão ausentes. Lesões características geralmente se desenvolvem lentamente, ao longo de semanas a meses.
A actinomicose muitas vezes é chamada de "grande simuladora" ou a "grande imitadora" de doenças da cabeça e pescoço, refletindo o fato de que os sintomas não são específicos e podem ser encontrados em outras doenças, muito mais comuns. Assim, a inclusão de actinomicose no diagnóstico diferencial de outras doenças possíveis geralmente é o único meio para um diagnóstico precoce e correto.
Em geral, a actinomicose é diagnosticada somente após cirurgia para tratamento de um abscesso ou tumor. Raramente o diagnóstico é feito antes da cirurgia. Análises macroscópicas e histológicas de pus das drenagens sinusais e detecção de grânulos de enxofre são altamente indicativas de actinomicose, que pode ser confirmada por cultivo de actinomicetes.[7]
A actinomicose é mais comum em pacientes com diabetes mellitus e naqueles que estão imunossuprimidos. Muitas vezes ela se desenvolve em tecidos danificados por neoplasia, trauma ou irradiação.[13] Ela é mais comum em indivíduos do sexo masculino.
Actinomicose cérvico-facial
A maioria dos casos de actinomicoses cérvico-facial é odontogênica, e muitas vezes resulta de lesão ou inflamação na cavidade oral.[27] No entanto, infecções primárias também foram relatadas a partir de outras estruturas na cabeça e no pescoço, algumas vezes removidas anatomicamente, de modo significativo, de qualquer fonte periodontal provável.[33][34]
Tipicamente, a actinomicose cérvico-facial apresenta-se como uma massa endurecida, crônica, lentamente progressiva, que se desenvolve em vários abscessos, fístulas e tratos sinusais de drenagem.[35]A inflamação visível frequentemente é mais grave que a dor.
A pele afetada pode parecer azulada ou avermelhada.[35] Ao longo do tempo, tratos sinusais e fístulas se desenvolvem na pele ou mucosa, a qual pode irromper e apresentar um exsudato espesso, seroso e amarelo contendo os chamados grânulos de enxofre, que por vezes podem ser observados a olho nu. A actinomicose cérvico-facial pode afetar quase todo o tecido ou a estrutura ao redor da mandíbula superior ou inferior e a própria mandíbula está muitas vezes comprometida durante a infecção.[35] A fistulização da região perimandibular pode ser a primeira pista diagnóstica. O ato de mascar pode ser difícil se os músculos da mastigação estiverem envolvidos. Uma massa pode ser visível na tomografia computadorizada (TC) ou na ressonância nuclear magnética (RNM), mas é pouco provável que esses exames sejam diagnósticos.
Em uma série relativamente grande de 317 pacientes, os locais de apresentação foram:[36]
Mandíbula (54%)
Bochecha (16%)
Queixo (13%)
Ramo e ângulo submaxilar (11%)
Mandíbula superior (6%).[Figure caption and citation for the preceding image starts]: Exemplo de quadro clínico de uma actinomicose cérvico-facialDo acervo de Dr. Juergen Ervens, Departamento de Cirurgia Oral e Plástica Maxilofacial, Charité - University Medicine Berlin, CBF, Berlin, Alemanha [Citation ends].

Actinomicose abdominal e pélvica
Entre 10% e 20% de todos os casos relatados de actinomicose estão localizados no abdome ou pelve[20] Em geral, esses pacientes têm uma história de lesão tecidual causada por cirurgia intestinal recente ou remota, ou ingestão de corpos estranhos, durante a qual actinomicetes conseguiram entrar em tecidos profundos.[16] A infecção geralmente se apresenta como uma massa que cresce lentamente e, de modo mais frequente, afeta a região ileocecal.[37][38] A massa pode ser visível em estudos de imagem, como RNM ou TC, mas o diagnóstico geralmente é estabelecido somente após laparotomia exploradora, pela histologia.
A actinomicose intestinal pode ser diagnosticada erroneamente como doença de Crohn, malignidade ou tuberculose intestinal. Qualquer órgão abdominal, incluindo a parede abdominal, pode ser afetado por disseminação direta, com eventual formação de drenagem sinusal.[4][14][39][40][41]
Os sintomas frequentemente são inespecíficos e podem incluir anorexia, náuseas, vômitos e desconforto abdominal. Alguns pacientes relatam a sensação de uma massa no abdome.
A actinomicose pélvica mais comumente sobe do útero, e geralmente é causada por dispositivos intrauterinos (DIUs) que permaneceram no local e não foram substituídos por muitos anos. As pacientes podem apresentar corrimento vaginal ou sangramento. Um desconforto na parte inferior do abdome às vezes também é relatado. Os achados do exame físico podem incluir uma massa palpável, tratos sinusais visíveis ou fístulas.
Outras manifestações
A actinomicose torácica frequentemente é diagnosticada de modo errôneo como doença maligna.[21][22][23] A actinomicose pode se desenvolver em qualquer local no tórax, mas é mais comum em locais onde a superfície mucosa está alterada ou em locais de lesão prévia. Aspiração, como ocorre em quadros clínicos como demência ou alcoolismo, aumenta o risco de actinomicose pulmonar.[32] Sintomas relacionados ao tórax geralmente são inespecíficos, e são determinados pela localização e extensão do local. Eles podem incluir tosse, que pode ser seca ou produtiva de expectoração que se apresenta raiada de sangue; dispneia e dor torácica. A maioria dos pacientes apresenta tumores locais visualizados por procedimentos radiológicos.[21][22][23] Na actinomicose pulmonar, tratos sinusais com grânulos de enxofre podem aparecer e são um forte indício para o diagnóstico.
A actinomicose pode afetar qualquer órgão ou sistema do corpo, incluindo o sistema nervoso central (SNC), apresentando-se na maioria dos casos como abscesso cerebral e raramente como meningite ou meningoencefalite, actinomicoma, empiema subdural ou abscesso epidural.[24][25] As outras localizações podem ser a pele, os olhos ou tecidos moles.[42][43][44][45][46][43]
Exames laboratoriais: considerações gerais
Como a actinomicose é rara, e os sintomas e achados físicos, assim como os resultados laboratoriais, são inespecíficos, o diagnóstico geralmente é feito tardiamente na evolução da doença.[7] O hemograma completo pode exibir anemia e leucocitose.[2][29][30][31] Mesmo em clínicas especializadas, o tempo desde os primeiros sintomas até o diagnóstico muitas vezes é maior que 6 meses.[21] Os pilares do diagnóstico definitivo são:[47]
Cultura direta do agente a partir do tecido afetado
Histologia e imuno-histologia.
Cultura
A actinomicose geralmente é diagnosticada através da cultura do patógeno a partir do tecido afetado. Normalmente, utilizam-se aspirados por agulha de um abscesso, fístula ou trato sinusal, embora às vezes sejam necessárias amostras de biópsias maiores. Deve-se ter o cuidado para evitar a contaminação com outras bactérias. As amostras devem ser incubadas sob condições anaeróbias estritas ou, pelo menos, em condições microaerofílicas. A cultura requer um mínimo de 14 dias.[1] Uma vez que as técnicas de cultura precisam ser minuciosas e é necessária uma longa incubação, os médicos devem solicitar especificamente a cultura para actinomicose no formulário de solicitação de exames laboratoriais.[7] Resultados falso-negativos são comuns.
Além disso, os pacientes muitas vezes já foram tratados com antibióticos antes de se considerar o diagnóstico diferencial de actinomicose. Em tais casos, a cultura do agente é difícil ou impossível. Portanto, embora a cultura do organismo a partir do tecido afetado seja o teste diagnóstico de preferência, em muitos casos, o diagnóstico pode ser feito apenas por histologia ou imuno-histologia.
Histologia e imuno-histologia
Biópsias do tecido afetado devem ser utilizadas não apenas para cultura, mas também para investigação histológica adicional. Cortes de biópsias revelam inflamação aguda ou crônica e granulação. Neutrófilos, macrófagos espumosos, plasmócitos e linfócitos geralmente são encontrados em torno do tecido fibrótico denso.
Uma característica da actinomicose é a presença dos chamados grânulos de enxofre, que são formados por actinomicetes no interior do tecido infectado.[7] Esse termo pode confundir, porque os grânulos não contêm enxofre. Em vez disso, o nome reflete a cor amarela do grânulo no pus. Grânulos de enxofre podem ser observados em apenas alguns cortes e em baixa densidade e, às vezes, mais de 1 biópsia é necessária para confirmar o diagnóstico por esse método.
Os grânulos muitas vezes são distintos, com cerca de 100 a 1000 micrômetros de diâmetro, e frequentemente são observados diretamente sem ampliação ou sob o microscópio com pequeno aumento. Os grânulos são constituídos por um complexo de proteína-polissacarídeo e são mineralizados pelo cálcio e fosfato do hospedeiro.[35] A aparência foi descrita como fragmentos miceliais internos rodeados por uma roseta de bastões periféricos. Embora esses grânulos sejam típicos de actinomicose, grânulos semelhantes também podem ser encontrados nas infecções por outros organismos (por exemplo, Nocardia brasiliensis ou Streptomyces madurae), embora os grânulos de bactérias diferentes de actinomicetes geralmente não possuam os bastões periféricos.
Não é possível classificar o microrganismo causador unicamente pela coloração histológica inespecífica (hematoxilina e eosina, Gram, Ziehl-Neelsen, ácido periódico de Schiff). Técnicas imuno-histológicas que utilizam coloração específica para espécies com anticorpos monoclonais conjugados com fluoresceína melhoraram os procedimentos diagnósticos. Elas identificam as espécies infectantes de actinomicetes de modo confiável e permitem discriminá-las de outras bactérias.[1][Figure caption and citation for the preceding image starts]: Coloração com ácido periódico de Schiff de uma massa de actinomicetes em um linfonodoDo acervo do Professor Dr. Christoph Loddenkemper, Departamento de Patologia, Charité - University Medicine Berlin, CBF, Berlin, Alemanha [Citation ends].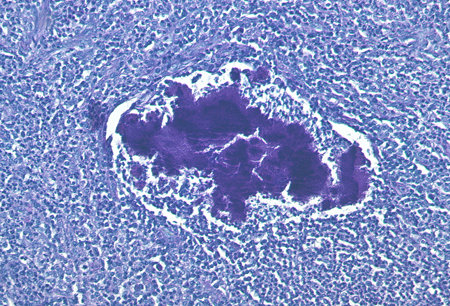
Outras técnicas laboratoriais
Outras abordagens foram usadas para tentar melhorar as ferramentas diagnósticas para actinomicose. Técnicas de reação em cadeia da polimerase foram desenvolvidas para as diversas espécies de actinomicetes. No entanto, não existe nenhum protocolo padronizado. A reação em cadeia da polimerase é usada principalmente em estudos de pesquisa e ainda não se tornou parte da prática diagnóstica de rotina. A sorologia até agora não melhorou o diagnóstico de actinomicose.
O uso deste conteúdo está sujeito ao nosso aviso legal