Abordagem
Geralmente, o diagnóstico é clínico, com base na seguinte apresentação:[34]
Local anatômico típico (axilas e regiões inguinais; lesões simétricas sugerem doença sistêmica em vez de infecção local)
Recidiva e cronicidade
Lesões típicas (nódulos profundamente assentados [furúnculos], comedões e cicatrização).
História
Para todos os pacientes, uma história médica e de medicamentos completa deve ser colhida. Fatores de risco reconhecidos para HS (por exemplo, obesidade, tabagismo, história familiar positiva) devem ser observados.
Os pacientes geralmente apresentam nódulos firmes e dolorosos na axila, no períneo e/ou na virilha. Mulheres podem relatar sensibilidade e inchaço cerca de 1 semana antes do início da menstruação (surto pré-menstrual).[35] Pacientes podem sentir desconforto ou prurido antes da formação de nódulos na região afetada.
Muitos pacientes podem relatar episódios prévios que podem não ter apresentado resposta clínica à antibioticoterapia ou que necessitaram de drenagem cirúrgica.[1] Alguns pacientes também podem relatar tratamento para acne vulgar.
Avaliação de comorbidades
O diagnóstico imediato e o tratamento de doenças concomitantes beneficiam a saúde e a qualidade de vida do paciente. Todos os pacientes devem ser rastreados para síndrome metabólica, diabetes do tipo 2, hipertensão, doença de Crohn e depressão.[36][37]
Exame físico
Nódulos inflamatórios e abcessos podem estar presentes nas áreas intertriginosas (axila, virilha, períneo ou região inframamária). Comedões abertos e proeminentes são achados com frequência. Áreas não intertriginosas são raramente afetadas.
Embora a HS possa ser unilateral na doença em estágio inicial, a maioria dos casos evoluirá para o comprometimento de ambos os lados do corpo. Fibrose, contraturas dérmicas, cicatrizes desfigurantes e tratos sinusais podem ser observados na doença de longa duração.
Na doença perianal persistente, outros diagnósticos podem ser considerados, inclusive doença de Crohn.[Figure caption and citation for the preceding image starts]: Hidradenite supurativa em estágio I: nódulos inflamados distintos e pápulas alternadas com pele normal e ausência de cicatrizaçãoDe R.A. Lee, MD, PhD [Citation ends]. [Figure caption and citation for the preceding image starts]: Hidradenite supurativa em estágio II: nódulos inflamados e cicatrizes com áreas alternadas de pele normalDe R.A. Lee, MD, PhD [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidradenite supurativa em estágio II: nódulos inflamados e cicatrizes com áreas alternadas de pele normalDe R.A. Lee, MD, PhD [Citation ends]. [Figure caption and citation for the preceding image starts]: Hidradenite supurativa: abscesso flutuante na axilaDe R.A. Lee, MD, PhD [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidradenite supurativa: abscesso flutuante na axilaDe R.A. Lee, MD, PhD [Citation ends].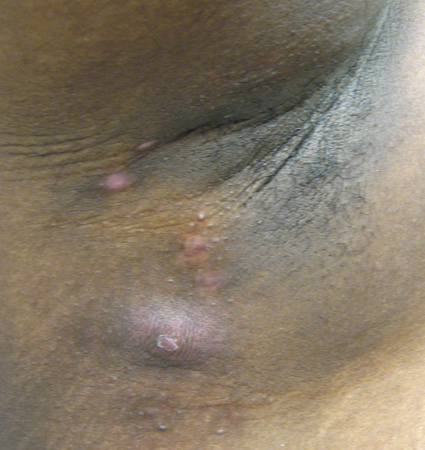 [Figure caption and citation for the preceding image starts]: Hidradenite supurativa: comedões duplos abertosDe R.A. Lee, MD, PhD [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidradenite supurativa: comedões duplos abertosDe R.A. Lee, MD, PhD [Citation ends].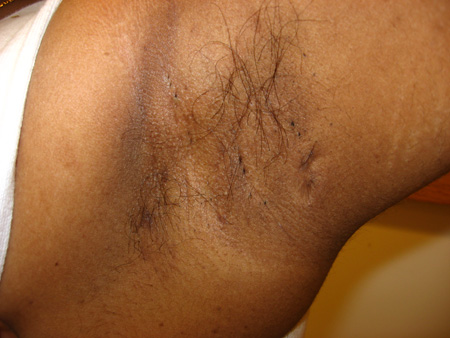 [Figure caption and citation for the preceding image starts]: Hidradenite supurativa: cicatrizes linearesDe R.A. Lee, MD, PhD [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidradenite supurativa: cicatrizes linearesDe R.A. Lee, MD, PhD [Citation ends].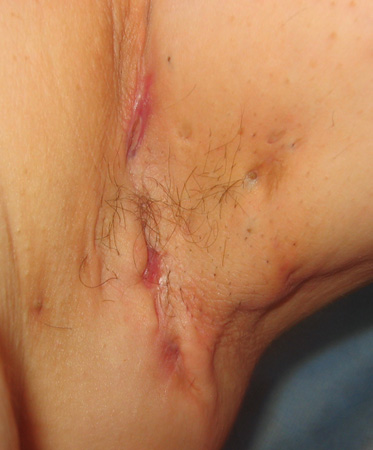 [Figure caption and citation for the preceding image starts]: Hidradenite supurativa: trato sinusal com drenagemDe R.A. Lee, MD, PhD [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidradenite supurativa: trato sinusal com drenagemDe R.A. Lee, MD, PhD [Citation ends].
Investigações
Investigações direcionadas podem ser indicadas.
Culturas bacterianas: podem ser úteis para descartar furunculose por Staphylococcus aureus resistente à meticilina (MRSA) e para documentar mudanças da flora em resposta a antibióticos de longa duração.
Biópsia de pele: pode ser realizada em pacientes selecionados para descartar carcinoma de células escamosas (CCE) e para diferenciar de outras doenças inflamatórias, inclusive doença de Crohn. O CCE pode ser uma consequência de inflamação crônica de longa duração em HS avançada.[38][39]
Baixos níveis de zinco podem se manifestar como eritema cutâneo crônico em áreas intertriginosas (acrodermatite enteropática); alguns dados sugerem que níveis baixos de zinco sérico são mais prevalentes em indivíduos com HS que na população saudável.[40]
O uso deste conteúdo está sujeito ao nosso aviso legal