A maioria dos pacientes afetados por epicondilite terá remissão completa dos sintomas com repouso do braço e tratamento com um anti-inflamatório não esteroidal (AINE).[4]Jobe FW, Ciccotti MG. Lateral and medial epicondylitis of the elbow. J Am Acad Orthop Surg. 1994 Jan;2(1):1-8.
http://www.ncbi.nlm.nih.gov/pubmed/10708988?tool=bestpractice.com
[24]Ciccotti MG, Ramani MN. Medial epicondylitis. Tech Hand Up Extrem Surg. 2003 Dec;7(4):190-6.
http://www.ncbi.nlm.nih.gov/pubmed/16518220?tool=bestpractice.com
[56]Ciccotti MG, Charlton WP. Epicondylitis in the athlete. Clin Sports Med. 2001 Jan;20(1):77-93.
http://www.ncbi.nlm.nih.gov/pubmed/11227710?tool=bestpractice.com
Pode ser necessária terapia adicional se não houver melhora após 6 semanas ou se os sintomas forem refratários ao tratamento.
Apresentação inicial
A base do tratamento inicial para epicondilite medial e lateral é repouso, gelo e modificação da atividade do punho, cotovelo e antebraço durante 6 semanas.[1]Carter RM. Epicondylitis. J Bone Joint Surg Am. 1925;7:553-62.[4]Jobe FW, Ciccotti MG. Lateral and medial epicondylitis of the elbow. J Am Acad Orthop Surg. 1994 Jan;2(1):1-8.
http://www.ncbi.nlm.nih.gov/pubmed/10708988?tool=bestpractice.com
[24]Ciccotti MG, Ramani MN. Medial epicondylitis. Tech Hand Up Extrem Surg. 2003 Dec;7(4):190-6.
http://www.ncbi.nlm.nih.gov/pubmed/16518220?tool=bestpractice.com
[57]Johnson GW, Cadwallader K, Scheffel SB, et al. Treatment of lateral epicondylitis. Am Fam Physician. 2007 Sep 15;76(6):843-8.
http://www.ncbi.nlm.nih.gov/pubmed/17910298?tool=bestpractice.com
Os AINEs orais são recomendados durante os primeiros 10 a 21 dias após a lesão. Estudos de curta duração mostraram que o diclofenaco por via oral por 28 dias é associado a uma redução da dor na epicondilite lateral, mas não a uma melhora estatística na força de preensão.[58]Pattanittum P, Turner T, Green S, et al. Non-steroidal anti-inflammatory drugs (NSAIDs) for treating lateral elbow pain in adults. Cochrane Database Syst Rev. 2013;(5):CD003686.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD003686.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/23728646?tool=bestpractice.com
[59]Labelle H, Guibert R. Efficacy of diclofenac in lateral epicondylitis of the elbow also treated with immobilization. The University of Montreal Orthopaedic Research Group. Arch Fam Med. 1997 May-Jun;6(3):257-62.
http://www.ncbi.nlm.nih.gov/pubmed/9161352?tool=bestpractice.com
Além dos AINEs, uma tira inelástica e não articular pode ser usada no antebraço proximal para epicondilite lateral. Foi demonstrado que o uso em curto prazo dessa técnica de órtese (órtese imobilizadora) por até 12 semanas após a lesão é benéfico.[60]Kroslak M, Pirapakaran K, Murrell GAC. Counterforce bracing of lateral epicondylitis: a prospective, randomized, double-blinded, placebo-controlled clinical trial. J Shoulder Elbow Surg. 2019 Feb;28(2):288-295.
https://www.doi.org/10.1016/j.jse.2018.10.002
http://www.ncbi.nlm.nih.gov/pubmed/30658774?tool=bestpractice.com
Não há diferença em termos de melhora dos sintomas entre o uso de uma órtese imobilizadora presa ao antebraço e o de uma órtese com uma alça acima do cotovelo.[61]Bisset LM, Collins NJ, Offord SS. Immediate effects of 2 types of braces on pain and grip strength in people with lateral epicondylalgia: a randomized controlled trial. J Orthop Sports Phys Ther. 2014 Feb;44(2):120-8.
http://www.ncbi.nlm.nih.gov/pubmed/24405258?tool=bestpractice.com
O tratamento conservador deve continuar por cerca de 6 semanas.
O uso de dispositivos de estimulação elétrica transcutânea do nervo (TENS) não parece trazer benefícios adicionais.[62]Chesterton LS, Lewis AM, Sim J, et al. Transcutaneous electrical nerve stimulation as adjunct to primary care management for tennis elbow: pragmatic randomised controlled trial (TATE trial). BMJ. 2013 Sep 2;347:f5160.
http://www.bmj.com/content/347/bmj.f5160
http://www.ncbi.nlm.nih.gov/pubmed/23999980?tool=bestpractice.com
Nenhuma resposta ao tratamento inicial em 6 semanas
Se o paciente não melhorar com repouso, AINEs e órtese, deve-se repetir o exame físico para reavaliação de outros processos etiológicos. Estudos radiográficos e/ou eletrofisiológicos também podem ser indicados para avaliar melhor o paciente.
Os procedimentos formais de fisioterapia, com ou sem injeções locais de anestésicos, podem ser benéficos e devem incluir um programa de carregamento excêntrico.[63]Herd CR, Meserve BB. A systematic review of the effectiveness of manipulative therapy in treating lateral epicondylalgia. J Man Manip Ther. 2008;16(4):225-37.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2716156
http://www.ncbi.nlm.nih.gov/pubmed/19771195?tool=bestpractice.com
[64]Raman J, MacDermid JC, Grewal R. Effectiveness of different methods of resistance exercises in lateral epicondylosis - a systematic review. J Hand Ther. 2012 Jan-Mar;25(1):5-25.
http://www.ncbi.nlm.nih.gov/pubmed/22075055?tool=bestpractice.com
[65]Cullinane FL, Boocock MG, Trevelyan FC. Is eccentric exercise an effective treatment for lateral epicondylitis? A systematic review. Clin Rehabil. 2014 Jan;28(1):3-19.
http://www.ncbi.nlm.nih.gov/pubmed/23881334?tool=bestpractice.com
[66]Olaussen M, Holmedal O, Lindbaek M, et al. Treating lateral epicondylitis with corticosteroid injections or non-electrotherapeutical physiotherapy: a systematic review. BMJ Open. 2013 Oct 29;3(10):e003564.
http://bmjopen.bmj.com/content/3/10/e003564.long
http://www.ncbi.nlm.nih.gov/pubmed/24171937?tool=bestpractice.com
[67]Peterson M, Butler S, Eriksson M, et al. A randomized controlled trial of eccentric vs. concentric graded exercise in chronic tennis elbow (lateral elbow tendinopathy). Clin Rehabil. 2014 Sep;28(9):862-72.
http://www.ncbi.nlm.nih.gov/pubmed/24634444?tool=bestpractice.com
[68]McQueen KS, Powell RK, Keener T, et al. Role of strengthening during nonoperative treatment of lateral epicondyle tendinopathy. J Hand Ther. 2021 Oct-Dec;34(4):619-26.
http://www.ncbi.nlm.nih.gov/pubmed/33250396?tool=bestpractice.com
Técnicas de mobilização do nervo radial também demonstraram proporcionar alívio eficaz da dor em curto prazo em um pequeno ensaio clínico randomizado e controlado (ECRC).[69]Yilmaz K, Yigiter Bayramlar K, Ayhan C, et al. Investigating the effects of neuromobilization in lateral epicondylitis. J Hand Ther. 2022 Jan-Mar;35(1):97-106.
http://www.ncbi.nlm.nih.gov/pubmed/33563509?tool=bestpractice.com
Os pacientes devem ser monitorados a cada 6 a 8 semanas por 6 meses para avaliar o progresso, como no retorno ao trabalho ou se praticarem algum esporte.
Outras medidas conservadoras
Uma visão geral de revisões sistemáticas da efetividade clínica de intervenções conservadoras sugeriu incerteza com relação à efetividade de muitas intervenções conservadoras para o tratamento de epicondilite lateral. Isso se deu principalmente por conta dos tamanhos pequenos das amostras nos ECRCs que foram relatados. As conclusões com relação ao custo-efetividade também foram incertas.[70]Long L, Briscoe S, Cooper C, et al. What is the clinical effectiveness and cost-effectiveness of conservative interventions for tendinopathy? An overview of systematic reviews of clinical effectiveness and systematic review of economic evaluations. Health Technol Assess. 2015 Jan;19(8):1-134.
http://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0082113/pdf/PubMedHealth_PMH0082113.pdf
http://www.ncbi.nlm.nih.gov/pubmed/25629427?tool=bestpractice.com
Uma metanálise de dados coletados de ECRCs indicou uma ausência de benefício clínico em prazo intermediário a longo após um tratamento não cirúrgico de epicondilite lateral comparado com apenas observação ou placebo. Os tratamentos não cirúrgicos incluíram injeções (corticosteroide, plasma rico em plaquetas, sangue autólogo, hialuronato de sódio ou polissulfato glicosaminoglicano), fisioterapia, terapia por ondas de choque, laser, ultrassonografia, iontoforese de corticosteroides, nitroglicerina tópica ou naproxeno.[71]Sayegh ET, Strauch RJ. Does nonsurgical treatment improve longitudinal outcomes of lateral epicondylitis over no treatment? A meta-analysis. Clin Orthop Relat Res. 2015 Mar;473(3):1093-107.
https://link.springer.com/article/10.1007/s11999-014-4022-y/fulltext.html
http://www.ncbi.nlm.nih.gov/pubmed/25352261?tool=bestpractice.com
Embora tenha sido demonstrado que injeções de corticosteroides aumentam o alívio da dor em curto prazo (4-6 semanas) em comparação com o placebo e a órtese, há evidências de que o desfecho em longo prazo após a injeção de corticosteroide para tratamento de cotovelo de tenista é mais desfavorável que a ausência de tratamento ou a fisioterapia isolada.[72]Gaujoux-Viala C, Dougados M, Gossec L. Efficacy and safety of steroid injections for shoulder and elbow tendonitis: a meta-analysis of randomised controlled trials. Ann Rheum Dis. 2009 Dec;68(12):1843-9.
http://ard.bmj.com/content/68/12/1843.long
http://www.ncbi.nlm.nih.gov/pubmed/19054817?tool=bestpractice.com
[73]Bisset L, Beller E, Jull G, et al. Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial. BMJ. 2006 Nov 4;333(7575):939.
http://www.bmj.com/content/333/7575/939
http://www.ncbi.nlm.nih.gov/pubmed/17012266?tool=bestpractice.com
Um ensaio clínico randomizado e controlado revelou que o uso de injeção de corticosteroide em comparação à injeção de placebo resultou em desfechos clínicos mais desfavoráveis após um ano.[74]Coombes BK, Bisset L, Brooks P, et al. Effect of corticosteroid injection, physiotherapy, or both on clinical outcomes in patients with unilateral lateral epicondylalgia: a randomized controlled trial. JAMA. 2013 Feb 6;309(5):461-9.
http://jama.jamanetwork.com/article.aspx?articleid=1568252
http://www.ncbi.nlm.nih.gov/pubmed/23385272?tool=bestpractice.com
Se for tomada a decisão de administrar injeções de corticosteroides, deve-se ter cuidado para evitar tanto o nervo medialmente (paralisia) quanto o tecido adiposo subcuticular (necrose).[24]Ciccotti MG, Ramani MN. Medial epicondylitis. Tech Hand Up Extrem Surg. 2003 Dec;7(4):190-6.
http://www.ncbi.nlm.nih.gov/pubmed/16518220?tool=bestpractice.com
[37]Smidt N, Assendelft WJ, van der Windt DA, et al. Corticosteroid injections for lateral epicondylitis: a systematic review. Pain. 2002 Mar;96(1-2):23-40.
http://www.ncbi.nlm.nih.gov/pubmed/11932058?tool=bestpractice.com
[57]Johnson GW, Cadwallader K, Scheffel SB, et al. Treatment of lateral epicondylitis. Am Fam Physician. 2007 Sep 15;76(6):843-8.
http://www.ncbi.nlm.nih.gov/pubmed/17910298?tool=bestpractice.com
[72]Gaujoux-Viala C, Dougados M, Gossec L. Efficacy and safety of steroid injections for shoulder and elbow tendonitis: a meta-analysis of randomised controlled trials. Ann Rheum Dis. 2009 Dec;68(12):1843-9.
http://ard.bmj.com/content/68/12/1843.long
http://www.ncbi.nlm.nih.gov/pubmed/19054817?tool=bestpractice.com
[75]Barr S, Cerisola FL, Blanchard V. Effectiveness of corticosteroid injections compared with physiotherapeutic interventions for lateral epicondylitis: a systematic review. Physiotherapy. 2009 Dec;95(4):251-65.
http://www.ncbi.nlm.nih.gov/pubmed/19892089?tool=bestpractice.com
[76]Coombes BK, Bisset L, Vicenzino B, et al. Efficacy and safety of corticosteroid injections and other injections for management of tendinopathy: a systematic review of randomised controlled trials. Lancet. 2010 Nov 20;376(9754):1751-67.
http://www.ncbi.nlm.nih.gov/pubmed/20970844?tool=bestpractice.com
Refratário ao tratamento 6 a 12 meses após a apresentação inicial
Os pacientes com epicondilite que não melhoram com as intervenções terapêuticas iniciais são encaminhados a um especialista ortopédico. A história e o exame físico completo devem ser repetidos.
Se epicondilite recalcitrante for diagnosticada (dor persistente por 6-12 meses após a apresentação inicial ou recorrente), serão consideradas intervenções cirúrgicas. O uso de injeções com sangue autólogo/plasma rico em plaquetas ou terapia extracorpórea por ondas de choque (TOC) podem ser considerados tratamentos alternativos à intervenção cirúrgica, mas as respectivas evidências são atualmente limitadas.
[  ]
How do platelet-rich therapies affect outcomes in people with musculoskeletal soft tissue injuries?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.680/fullMostre-me a resposta
]
How do platelet-rich therapies affect outcomes in people with musculoskeletal soft tissue injuries?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.680/fullMostre-me a resposta
Intervenções cirúrgicas
A intervenção cirúrgica para epicondilite medial e lateral é limitada aos casos recalcitrantes.[4]Jobe FW, Ciccotti MG. Lateral and medial epicondylitis of the elbow. J Am Acad Orthop Surg. 1994 Jan;2(1):1-8.
http://www.ncbi.nlm.nih.gov/pubmed/10708988?tool=bestpractice.com
[24]Ciccotti MG, Ramani MN. Medial epicondylitis. Tech Hand Up Extrem Surg. 2003 Dec;7(4):190-6.
http://www.ncbi.nlm.nih.gov/pubmed/16518220?tool=bestpractice.com
[57]Johnson GW, Cadwallader K, Scheffel SB, et al. Treatment of lateral epicondylitis. Am Fam Physician. 2007 Sep 15;76(6):843-8.
http://www.ncbi.nlm.nih.gov/pubmed/17910298?tool=bestpractice.com
Todos os pacientes devem ser informados no pré-operatório sobre a possível diminuição da força de preensão após a cirurgia.[4]Jobe FW, Ciccotti MG. Lateral and medial epicondylitis of the elbow. J Am Acad Orthop Surg. 1994 Jan;2(1):1-8.
http://www.ncbi.nlm.nih.gov/pubmed/10708988?tool=bestpractice.com
Epicondilite lateral
Revisões sistemáticas sugeriram que as evidências atuais são insuficientes para dar suporte ou refutar a eficácia da intervenção cirúrgica.[77]Buchbinder R, Johnston RV, Barnsley L, et al. Surgery for lateral elbow pain. Cochrane Database Syst Rev. 2011;(3):CD003525.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD003525.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/21412883?tool=bestpractice.com
[78]Bateman M, Littlewood C, Rawson B, et al. Surgery for tennis elbow: a systematic review. Shoulder Elbow. 2019 Feb;11(1):35-44.
https://www.doi.org/10.1177/1758573217745041
http://www.ncbi.nlm.nih.gov/pubmed/30719096?tool=bestpractice.com
Revisões sistemáticas e um ensaio clínico randomizado e controlado (publicado após pesquisas em revisões sistemáticas) não relatam diferenças significativas entre as cirurgias artroscópica e por via aberta (por exemplo, desfechos funcionais, taxa de falha, alívio da dor) em pacientes com epicondilite lateral.[79]Moradi A, Pasdar P, Mehrad-Majd H, et al. Clinical Outcomes of Open versus Arthroscopic Surgery for Lateral Epicondylitis, Evidence from a Systematic Review. Arch Bone Jt Surg. 2019 Mar;7(2):91-104.
http://www.ncbi.nlm.nih.gov/pubmed/31211187?tool=bestpractice.com
[80]Wang W, Chen J, Lou J, et al. Comparison of arthroscopic debridement and open debridement in the management of lateral epicondylitis: A systematic review and meta-analysis. Medicine (Baltimore). 2019 Nov;98(44):e17668.
https://www.doi.org/10.1097/MD.0000000000017668
http://www.ncbi.nlm.nih.gov/pubmed/31689781?tool=bestpractice.com
[81]Clark T, McRae S, Leiter J, et al. Arthroscopic Versus Open Lateral Release for the Treatment of Lateral Epicondylitis: A Prospective Randomized Controlled Trial. Arthroscopy. 2018 Dec;34(12):3177-3184.
https://www.doi.org/10.1016/j.arthro.2018.07.008
http://www.ncbi.nlm.nih.gov/pubmed/30509427?tool=bestpractice.com
Uma revisão revelou que complicações pós-operatórias (como limitação leve de flexo-extensão, hematoma, infecção da ferida, necessidade de revisão, parestesias do antebraço por 2 semanas após a cirurgia) foram significativamente mais comuns após a cirurgia por via aberta.[79]Moradi A, Pasdar P, Mehrad-Majd H, et al. Clinical Outcomes of Open versus Arthroscopic Surgery for Lateral Epicondylitis, Evidence from a Systematic Review. Arch Bone Jt Surg. 2019 Mar;7(2):91-104.
http://www.ncbi.nlm.nih.gov/pubmed/31211187?tool=bestpractice.com
A cirurgia artroscópica foi associada a aumento do tempo operatório.[80]Wang W, Chen J, Lou J, et al. Comparison of arthroscopic debridement and open debridement in the management of lateral epicondylitis: A systematic review and meta-analysis. Medicine (Baltimore). 2019 Nov;98(44):e17668.
https://www.doi.org/10.1097/MD.0000000000017668
http://www.ncbi.nlm.nih.gov/pubmed/31689781?tool=bestpractice.com
[81]Clark T, McRae S, Leiter J, et al. Arthroscopic Versus Open Lateral Release for the Treatment of Lateral Epicondylitis: A Prospective Randomized Controlled Trial. Arthroscopy. 2018 Dec;34(12):3177-3184.
https://www.doi.org/10.1016/j.arthro.2018.07.008
http://www.ncbi.nlm.nih.gov/pubmed/30509427?tool=bestpractice.com
Os dados de acompanhamento de longo prazo são limitados. Uma série de um único cirurgião (com acompanhamento médio >9.8 anos) relata melhora geral subjetiva em >90% dos pacientes submetidos a um procedimento cirúrgico aberto para epicondilite lateral.[82]Dunn JH, Kim JJ, Davis L, et al. Ten- to 14-year follow-up of the Nirschl surgical technique for lateral epicondylitis. Am J Sports Med. 2008 Feb;36(2):261-6.
http://www.ncbi.nlm.nih.gov/pubmed/18055917?tool=bestpractice.com
[83]Coleman B, Quinlan JF, Matheson JA. Surgical treatment for lateral epicondylitis: a long-term follow-up of results. J Shoulder Elbow Surg. 2010 Apr;19(3):363-7.
https://www.doi.org/10.1016/j.jse.2009.09.008
http://www.ncbi.nlm.nih.gov/pubmed/20004594?tool=bestpractice.com
Em uma série, a satisfação do paciente foi em média de 8.9/10.[82]Dunn JH, Kim JJ, Davis L, et al. Ten- to 14-year follow-up of the Nirschl surgical technique for lateral epicondylitis. Am J Sports Med. 2008 Feb;36(2):261-6.
http://www.ncbi.nlm.nih.gov/pubmed/18055917?tool=bestpractice.com
Epicondilite medial
Intervenção cirúrgica para epicondilite medial envolve desbridamento aberto e excisão da superfície inferior da massa do flexor pronador. Foi considerado que a estimativa subjetiva média da função do cotovelo melhorou de 38% para 98% do normal após a cirurgia para epicondilite medial.[84]Vangsness CT Jr, Jobe FW. Surgical treatment of medial epicondylitis: results in 35 elbows. J Bone Joint Surg Br. 1991 May;73(3):409-11.
http://www.bjj.boneandjoint.org.uk/content/jbjsbr/73-B/3/409.full.pdf
http://www.ncbi.nlm.nih.gov/pubmed/1670439?tool=bestpractice.com
Possíveis efeitos adversos da cirurgia incluem lesão do nervo ulnar e/ou fraqueza na flexão do punho.[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: sonda colocada na área do tendão degenerativo, mostrando perda da aparência normal do tendãoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].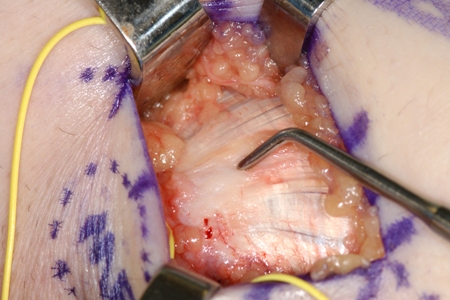 [Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: capturas elevando a área do tendão degenerativo após a incisão elíptica para excisão da áreaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: capturas elevando a área do tendão degenerativo após a incisão elíptica para excisão da áreaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].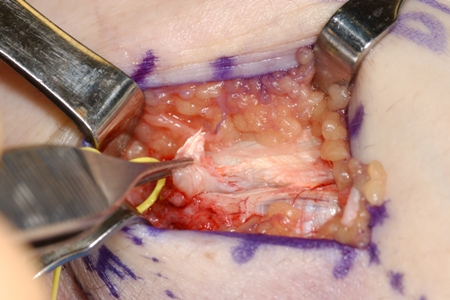 [Figure caption and citation for the preceding image starts]: Marcações do local da incisão em swing para paciente com epicondilite medial crônica refratáriaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Marcações do local da incisão em swing para paciente com epicondilite medial crônica refratáriaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: tendão degenerativo removidoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: tendão degenerativo removidoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].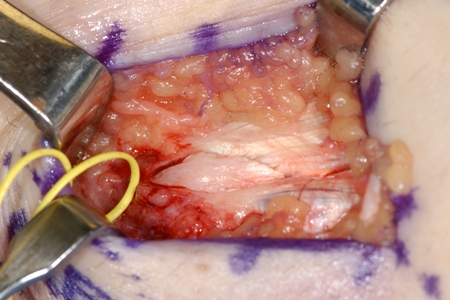 [Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: epicôndilo medial expostoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: epicôndilo medial expostoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].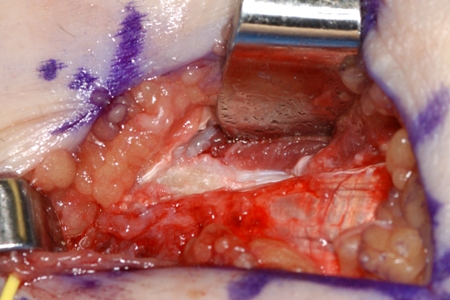
Tenotomia minimamente invasiva guiada por ultrassonografia
A tenotomia minimamente invasiva guiada por ultrassonografia demonstrou melhora sintomática em estudos não randomizados.[85]Dakkak M, Patel V, King D, et al. Ultrasound-guided tenotomy for lateral epicondylitis with TenJet improves physical functional and decreased pain outcomes at 1 year: a case series review. JSES Int. 2023 Sep;7(5):872-6.
https://pmc.ncbi.nlm.nih.gov/articles/PMC10499850
http://www.ncbi.nlm.nih.gov/pubmed/37719823?tool=bestpractice.com
É uma opção de tratamento segura e eficaz para tendinopatia crônica refratária lateral e medial do cotovelo, apresentando melhora significativa da dor e da função ao longo de um ano. Pesquisas adicionais são necessárias para avaliar sua eficácia em diversas populações de pacientes usando desenhos do estudo controlados.[86]Barnes DE, Beckley JM, Smith J. Percutaneous ultrasonic tenotomy for chronic elbow tendinosis: a prospective study. J Shoulder Elbow Surg. 2015 Jan;24(1):67-73.
http://www.ncbi.nlm.nih.gov/pubmed/25306494?tool=bestpractice.com
Agulhamento a seco
O agulhamento a seco é uma terapia de baixo custo, minimamente invasiva e de baixo risco para epicondilite lateral refratária. Ele envolve múltiplas inserções de agulhas no tendão extensor radial curto do carpo e geralmente é realizado por via percutânea sob anestesia local. Foi demonstrado em alguns estudos pequenos que a agulhamento a seco proporciona melhora sintomática.[87]Uygur E, Aktaş B, Özkut A, et al. Dry needling in lateral epicondylitis: a prospective controlled study. Int Orthop. 2017 Nov;41(11):2321-5.
http://www.ncbi.nlm.nih.gov/pubmed/28828509?tool=bestpractice.com
[88]Nagarajan V, Ethiraj P, Prasad P A, et al. Local corticosteroid injection versus dry needling in the treatment of lateral epicondylitis. Cureus. 2022 Nov;14(11):e31286.
https://pmc.ncbi.nlm.nih.gov/articles/PMC9733488
http://www.ncbi.nlm.nih.gov/pubmed/36514597?tool=bestpractice.com
Terapia extracorpórea por ondas de choque
A terapia extracorpórea por ondas de choque (TOC) pode ser eficaz em pacientes que desejam evitar a cirurgia ou em pessoas com fatores de risco que impedem a cirurgia.[89]Kohia M, Brackle J, Byrd K, et al. Effectiveness of physical therapy treatments on lateral epicondylitis. J Sport Rehabil. 2008 May;17(2):119-36.
http://www.ncbi.nlm.nih.gov/pubmed/18515912?tool=bestpractice.com
A TOC não é indicada em casos de epicondilite medial. Revisões sistemáticas sugerem que a terapia extracorpórea por ondas de choque pode ter um benefício modesto no tratamento da epicondilite lateral, mas ECRCs de alta qualidade são necessários.[90]Xiong Y, Xue H, Zhou W, et al. Shock-wave therapy versus corticosteroid injection on lateral epicondylitis: a meta-analysis of randomized controlled trials. Phys Sportsmed. 2019 Sep;47(3):284-289.
https://www.doi.org/10.1080/00913847.2019.1599587
http://www.ncbi.nlm.nih.gov/pubmed/30951399?tool=bestpractice.com
[91]Yao G, Chen J, Duan Y, et al. Efficacy of Extracorporeal Shock Wave Therapy for Lateral Epicondylitis: A Systematic Review and Meta-Analysis. Biomed Res Int. 2020;2020:2064781.
https://www.doi.org/10.1155/2020/2064781
http://www.ncbi.nlm.nih.gov/pubmed/32309425?tool=bestpractice.com
Terapia de infiltração
Modalidades de infiltração, incluindo sangue autólogo, plasma rico em plaquetas, ácido hialurônico e toxina botulínica, foram propostas como tratamentos para epicondilite lateral e medial recalcitrante.
Sangue autólogo ou plasma rico em plaquetas
Injetado nos tendões para epicondilite medial e lateral e acredita-se que estimule uma reação inflamatória local.
O uso de injeções com plasma autólogo/sangue rico em plaquetas ou a TOC podem ser considerados como tratamentos alternativos à intervenção cirúrgica, mas as respectivas evidências são atualmente limitadas.[92]Ahmad Z, Brooks R, Kang SN, et al. The effect of platelet-rich plasma on clinical outcomes in lateral epicondylitis. Arthroscopy. 2013 Nov;29(11):1851-62.
http://www.ncbi.nlm.nih.gov/pubmed/24060428?tool=bestpractice.com
[93]Krogh TP, Bartels EM, Ellingsen T, et al. Comparative effectiveness of injection therapies in lateral epicondylitis: a systematic review and network meta-analysis of randomized controlled trials. Am J Sports Med. 2013 Jun;41(6):1435-46.
http://www.ncbi.nlm.nih.gov/pubmed/22972856?tool=bestpractice.com
O NICE recomenda hemoderivados autólogos para o tratamento da tendinopatia; no entanto, a sua eficácia é incerta.[94]National Institute for Health and Care Excellence. Autologous blood injection for tendinopathy. Jan 2013 [internet publication].
https://www.nice.org.uk/guidance/ipg438
Duas revisões sistemáticas em pacientes com epicondilite lateral relataram que o sangue ou plasma rico em plaquetas autólogo melhorou significativamente a dor e a função do cotovelo em um prazo intermediário (12 a 26 semanas), e que a injeção de plasma rico em plaquetas melhorou a função e a dor a 24 semanas, em comparação com injeções de corticosteroides.[95]Houck DA, Kraeutler MJ, Thornton LB, et al. Treatment of Lateral Epicondylitis With Autologous Blood, Platelet-Rich Plasma, or Corticosteroid Injections: A Systematic Review of Overlapping Meta-analyses. Orthop J Sports Med. 2019 Mar;7(3):2325967119831052.
https://www.doi.org/10.1177/2325967119831052
http://www.ncbi.nlm.nih.gov/pubmed/30899764?tool=bestpractice.com
[96]Li A, Wang H, Yu Z, et al. Platelet-rich plasma vs corticosteroids for elbow epicondylitis: A systematic review and meta-analysis. Medicine (Baltimore). 2019 Dec;98(51):e18358.
https://www.doi.org/10.1097/MD.0000000000018358
http://www.ncbi.nlm.nih.gov/pubmed/31860992?tool=bestpractice.com
No entanto, uma revisão Cochrane subsequente concluiu que as injeções de sangue/plasma risco em plaquetas autólogo fornecem pouco ou nenhum benefício clinicamente importante para a dor ou função em pacientes com dor lateral no cotovelo.[97]Karjalainen TV, Silagy M, O'Bryan E, et al. Autologous blood and platelet-rich plasma injection therapy for lateral elbow pain. Cochrane Database Syst Rev. 2021 Sep 30;9:CD010951.
http://www.ncbi.nlm.nih.gov/pubmed/34590307?tool=bestpractice.com
Ela também, relatou que não se sabe ao certo se as injeções melhoram o sucesso do tratamento ou o alívio da dor (>50%).[97]Karjalainen TV, Silagy M, O'Bryan E, et al. Autologous blood and platelet-rich plasma injection therapy for lateral elbow pain. Cochrane Database Syst Rev. 2021 Sep 30;9:CD010951.
http://www.ncbi.nlm.nih.gov/pubmed/34590307?tool=bestpractice.com
[  ]
How do platelet-rich therapies affect outcomes in people with musculoskeletal soft tissue injuries?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.680/fullMostre-me a resposta
]
How do platelet-rich therapies affect outcomes in people with musculoskeletal soft tissue injuries?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.680/fullMostre-me a resposta
Toxina botulínica
A redução da dor após injeção de toxina botulínica foi relatada em pessoas com epicondilite lateral, mas também há um alto risco de complicações, incluindo paresia digital e fraqueza.[98]Wong SM, Hui AC, Tong PY, et al. Treatment of lateral epicondylitis with botulinum toxin: a randomized, double-blind, placebo-controlled trial. Ann Intern Med. 2005 Dec 6;143(11):793-7.
http://www.ncbi.nlm.nih.gov/pubmed/16330790?tool=bestpractice.com
[99]Kalichman LB, Bannuru RR, Severin M, et al. Injection of botulinum toxin for treatment of chronic lateral epicondylitis: systematic review and meta-analysis. Sem Arthritis Rheum. 2011 Jun;40(6):532-8.
http://www.ncbi.nlm.nih.gov/pubmed/20822798?tool=bestpractice.com
[100]Zhang T, Adatia A, Zarin W, et al. The efficacy of botulinum toxin type A in managing chronic musculoskeletal pain: a systematic review and meta analysis. Inflammopharmacology. 2011 Feb;19(1):21-34.
http://www.ncbi.nlm.nih.gov/pubmed/21076878?tool=bestpractice.com
[101]Lin YC, Wu WT, Hsu YC, et al. Comparative effectiveness of botulinum toxin versus non-surgical treatments for treating lateral epicondylitis: a systematic review and meta-analysis. Clin Rehabil. 2018 Feb;32(2):131-145.
https://www.doi.org/10.1177/0269215517702517
http://www.ncbi.nlm.nih.gov/pubmed/28349703?tool=bestpractice.com
Acido hialurônico
Foi demonstrado que as injeções de ácido hialurônico melhoram a dor e a força de preensão em pacientes com epicondilite lateral crônica em comparação com o placebo. Nenhum efeito adverso grave foi relatado e a melhora persistiu após 1 ano.[102]Petrella RJ, Cogliano A, Decaria J, et al. Management of tennis elbow with sodium hyaluronate periarticular injections. Sports Med Arthrosc Rehabilit Ther Technol. 2010 Feb 2;2:4.
http://www.biomedcentral.com/1758-2555/2/4
http://www.ncbi.nlm.nih.gov/pubmed/20205851?tool=bestpractice.com
No entanto, poucos estudos de alta qualidade estão disponíveis.
Laserterapia de baixa potência
A laserterapia de baixa potência com dosagem ideal, administrada diretamente nas inserções dos tendões do cotovelo lateral, pode oferecer alívio da dor em curto prazo e menos incapacidade na epicondilite lateral, tanto isolada quanto combinada com um esquema de exercícios. Há evidências conflitantes sobre a eficácia dessa intervenção.[103]Bjordal JM, Lopes-Martins RA, Joensen J, et al. A systematic review with procedural assessments and meta-analysis of low level laser therapy in lateral elbow tendinopathy (tennis elbow). BMC Musculoskelet Disord. 2008 May 29;9:75.
http://www.biomedcentral.com/1471-2474/9/75
http://www.ncbi.nlm.nih.gov/pubmed/18510742?tool=bestpractice.com
[104]Baxter GD, Bleakley C, McDonough S. Clinical effectiveness of laser acupuncture: a systematic review. J Acupunct Meridian Stud. 2008 Dec;1(2):65-82.
http://www.jams-kpi.com/article/S2005-2901(09)60026-1/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/20633458?tool=bestpractice.com
[105]Chang WD, Wu JH, Yang WJ, et al. Therapeutic effects of low-level laser on lateral epicondylitis from differential interventions of Chinese-Western medicine: systematic review. Photomed Laser Surg. 2010 Jun;28(3):327-36.
http://www.ncbi.nlm.nih.gov/pubmed/19874256?tool=bestpractice.com
[106]Tumilty S, Munn J, McDonough S, et al. Low level laser treatment of tendinopathy: a systematic review with meta-analysis. Photomed Laser Surg. 2010 Feb;28(1):3-16.
http://www.ncbi.nlm.nih.gov/pubmed/19708800?tool=bestpractice.com
[107]Roberts DB, Kruse RJ, Stoll SF. The effectiveness of therapeutic class IV (10 W) laser treatment for epicondylitis. Lasers Surg Med. 2013 Jul;45(5):311-7.
http://www.ncbi.nlm.nih.gov/pubmed/23733499?tool=bestpractice.com
 ]
]
 [Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: capturas elevando a área do tendão degenerativo após a incisão elíptica para excisão da áreaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: capturas elevando a área do tendão degenerativo após a incisão elíptica para excisão da áreaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Marcações do local da incisão em swing para paciente com epicondilite medial crônica refratáriaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Marcações do local da incisão em swing para paciente com epicondilite medial crônica refratáriaDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: tendão degenerativo removidoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: tendão degenerativo removidoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: epicôndilo medial expostoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Cirurgia para epicondilite medial refratária: epicôndilo medial expostoDo acervo de Dr. Brian Fitzgerald, Naval Medical Center San Diego, CA; usado com permissão [Citation ends].
 ]
]