História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Os principais fatores de risco incluem faixa etária da adolescência e de adultos jovens, alta temperatura ambiente e umidade, pele oleosa, hiperidrose, participação em esportes e uso de corticosteroides sistêmicos ou outros imunossupressores.
ausência de prurido ou dor
A pitiríase versicolor (PV) geralmente é assintomática. Entretanto, raramente pode ocorrer prurido, o que não exclui o diagnóstico da PV.[1]
despigmentação
A alteração na cor normal da pele é o achado primário do exame físico. Essas lesões variam na coloração, conforme indica o nome versicolor, indo desde manchas hipopigmentadas brancas até tonalidades hiperpigmentadas de coloração rósea, bronzeada, marrom, vermelha ou negra.[13] A despigmentação pode ser particularmente comum em pessoas com pele mais escura, pode levar meses para desaparecer após o tratamento bem-sucedido da infecção e pode ser psicologicamente onerosa para alguns pacientes.[4][5][Figure caption and citation for the preceding image starts]: Pitiríase versicolor hiperpigmentadaDo acervo de Brian L. Swick, MD [Citation ends].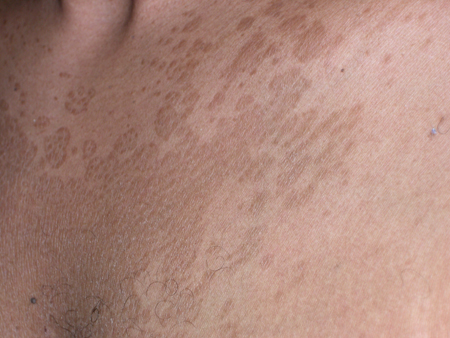 [Figure caption and citation for the preceding image starts]: Pitiríase versicolor hipopigmentadaDo acervo de Brian L. Swick, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Pitiríase versicolor hipopigmentadaDo acervo de Brian L. Swick, MD [Citation ends].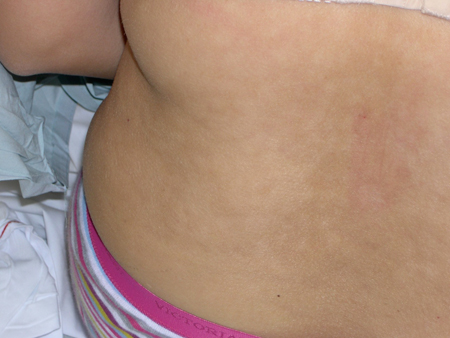 A hipopigmentação é duas vezes mais comum que a hiperpigmentação.[14]
A hipopigmentação é duas vezes mais comum que a hiperpigmentação.[14]
máculas ou manchas
Máculas achatadas que se tornam confluentes para formar manchas são a manifestação mais comum da PV. Apenas muito raramente a erupção é elevada, formando pápulas ou placas.[1]
distribuição seborreica
A distribuição da erupção é paralela à densidade das glândulas sebáceas. As áreas comumente afetadas incluem o tórax, as costas, o pescoço e a área proximal dos braços.[1]
escama superficial fina
Uma escama pitiriasiforme é comum em lesões hiperpigmentadas na PV, mas é menos comum em lesões despigmentadas.[20]
Outros fatores diagnósticos
Incomuns
fluorescência amarela no exame com lâmpada de Wood
As lesões podem apresentar uma fluorescência com cor característica amarelo brilhante ou dourado no exame com a lâmpada de Wood. Entretanto, o exame com lâmpada de Wood é positivo em apenas um terço dos casos, pois a maioria das infecções são secundárias a espécies não fluorescentes da Malassezia.[13] Apenas M furfur produz os compostos indol que fluorescem sob a luz de Wood.[2][13]
Fatores de risco
Fortes
temperatura ambiente alta e umidade
A pitiríase versicolor (PV) é mais comum em regiões tropicais e durante os meses de verão em climas temperados, quando a temperatura e a umidade são mais altas.[7] Como o organismo é uma levedura lipofílica, que requer ácidos graxos exógenos para o crescimento, ele pode se desenvolver e se converter da forma de levedura para a forma micelial patológica durante períodos de calor intenso, quando a produção de suor e sebo são mais altas.[7] Até em locais tropicais, a doença é mais comum durante os meses de calor mais intenso. Em um estudo em Madras, Índia, a PV foi mais comum durante os meses de maio e outubro, com alta temperatura ambiente.[24]
adolescência e idade adulta jovem
Devido às exigências lipídicas da Malassezia, as leveduras são mais comumente encontradas durante os anos em que a produção de sebo é mais elevada e raramente são encontradas na pele de crianças pré-púberes ou idosos.[7] Embora a maioria dos adultos tenha leveduras na pele, a conversão do organismo da forma de levedura para a forma micelial patológica requer fatores adicionais, como alterações hormonais ou produção aumentada de sebo, no caso de adolescentes e adultos jovens.[1][7]
hiperidrose
Devido ao fato de a Malassezia ser uma levedura lipofílica, que requer ácidos graxos exógenos para o crescimento, a hiperidrose proporciona um aumento na produção de sebo do hospedeiro, permitindo que o organismo se desenvolva e se converta em sua forma micelial patológica.[7]
uso de corticosteroides sistêmicos ou de outros imunossupressores
participação em esportes
pele seborreica
A infecção de PV tem sido associada à pele oleosa e seborreica.[25]
Fracos
história familiar de PV
Os fatores hereditários podem desempenhar um papel na suscetibilidade à infecção de PV devido à ausência de casos de PV conjugais e ao surgimento comum da doença em >1 membro com parentesco familiar.[7] A distribuição da doença nos parentes de primeiro, segundo e terceiro graus sugere que a suscetibilidade à infecção da PV é decorrente de herança multifatorial.[26][27]
desnutrição
A infecção de PV tem sido associada à desnutrição em casos pediátricos.[28]
uso de contraceptivos orais
A PV foi associada ao uso de contraceptivos orais.[29]
infecção por vírus da imunodeficiência humana (HIV) e outras doenças imunossupressoras
A prevalência da PV é elevada em pessoas com infecção por HIV e outras doenças imunossupressoras. Entretanto, o quadro clínico da PV em pacientes HIV-positivos não difere clinicamente do quadro observado na PV em pacientes HIV-negativos.[30]
uso de cremes e pomadas oclusivos
A aplicação na pele pode exacerbar a tendência de desenvolver PV nas pessoas propensas à doença.[7]
O uso deste conteúdo está sujeito ao nosso aviso legal