Abordagem
As manifestações dermatológicas do vírus da imunodeficiência humana (HIV) são diversas e geralmente múltiplas em pacientes com infecção por HIV. Portanto, é fundamental colher a história completa e examinar o corpo todo.
História
A abordagem inicial é obter uma história dermatológica padrão. Se o paciente tiver uma erupção cutânea, a duração, a manifestação inicial e a progressão subsequente devem ser observadas. A duração de cada lesão individual, juntamente com fatores de exacerbação ou alívio, deve ser observada. Também deve-se observar a presença de prurido, ardência ou dor associada, e linfonodos aumentados ou sensíveis. Se o paciente tiver algum tumor, a duração e mudanças de tamanho, forma ou cor devem ser determinadas. É preciso obter a história pessoal ou familiar de doença atópica e psoríase.
História de infecção por HIV
Duração e data da soroconversão ou do primeiro teste de HIV positivo, se conhecido.
Contagem de CD4 à manifestação, nadir de CD4 e contagem de CD4 e carga viral de HIV vigentes. As contagens de CD4 baixas são importantes como preditor de doenças de imunossupressão avançada, como infecções oportunistas.
A coinfecção com hepatite B e C é importante, pois os pacientes têm maior probabilidade de terem prurido e/ou prurigo nodular. Os indivíduos com vírus da hepatite C podem apresentar vasculite crioglobulinêmica.[63][64][Figure caption and citation for the preceding image starts]: Prurigo nodular mostrando nódulos e hiperpigmentação no antebraçoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].

Uma história de infecção oportunista pode indicar imunossupressão profunda prévia cujos efeitos talvez não sejam totalmente reversíveis mesmo quando a contagem de CD4 se recuperar e a carga viral do HIV for suprimida.
História medicamentosa completa
Deve ser colhida, com reconhecimento de todas as interações medicamentosas vigentes.
Estabelecer exatamente quando começou o tratamento medicamentoso pode ser útil para se determinar se a erupção cutânea medicamentosa pode ser provável e quais medicamentos podem estar envolvidos. Com os pacientes gravemente imunocomprometidos (CD4 <50 células/microlitro), podem ocorrer reações com quase todos os medicamentos administrados, incluindo a terapia antirretroviral (por exemplo, abacavir, efavirenz ou nevirapina).[65]
É necessária atenção especial em relação à terapia antirretroviral (TAR), à TAR prévia e a quaisquer motivos para descontinuação ou interrupção do tratamento. Se os pacientes tiverem iniciado TAR recentemente, as doenças da síndrome de reconstituição imunológica, como foliculite eosinofílica ou verrugas achatadas, devem ser consideradas.[66][67]
Os pacientes que apresentarem erupção acneiforme devem ser cuidadosamente rastreados para uso prévio de corticosteroides, como testosterona ou esteroides anabolizantes.
O sulfametoxazol/trimetoprima e outros antibióticos têm alta prevalência de reações morbiliformes em pacientes infectados por HIV. As reações morbiliformes devem ser diferenciadas das reações de hipersensibilidade mais graves envolvidas com a nevirapina, nas quais a erupção cutânea é acompanhada por sintomas influenza-símiles, vesículas, infecções orofaríngeas, edema facial e conjuntivite.
História de alergia, especialmente alergia a medicamentos.
O uso de metanfetamina (cristal) ou cocaína (crack) deve ser observado, pois geralmente está associado a prurido. O uso dessas drogas prediz comportamentos sexuais de alto risco; as outras infecções sexualmente transmissíveis (ISTs) devem ser consideradas.[Figure caption and citation for the preceding image starts]: Foliculite eosinofílica na bochechaCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
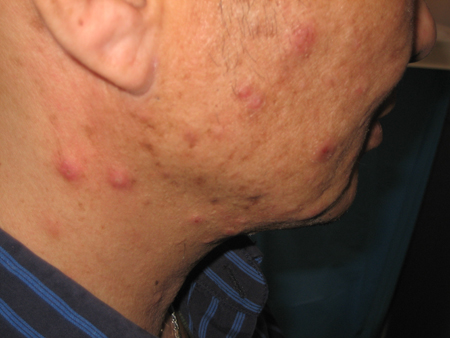 [Figure caption and citation for the preceding image starts]: Foliculite eosinofílica no tóraxCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Foliculite eosinofílica no tóraxCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].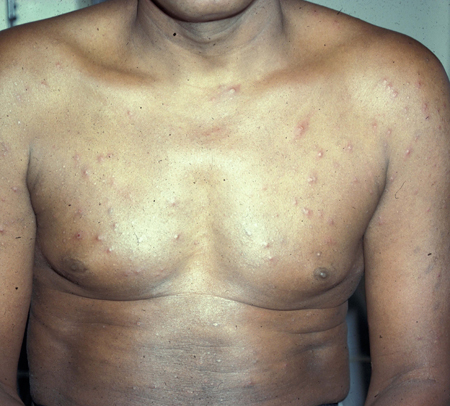
História sexual
Homens que fazem sexo com homens têm maior risco de verrugas perianais e displasia.[68] Em geral, infecções faríngeas e infecções sexualmente transmissíveis anais assintomáticas devem ser consideradas.
Avaliações contínuas de atividade sexual e do risco para ISTs devem ser feitas de maneira rotineira para todos os pacientes com HIV.
sarcoma de Kaposi (SK)
Com frequência, os pacientes podem apresentar lesões menores, milimétricas, que podem não ter observado nesse período.
O SK endêmico (observado na África Subsaariana), o qual pode ter uma evolução agressiva, pode afetar os pacientes que se apresentam com uma carga tumoral relativamente pesada, incluindo grandes tumores vegetantes.[69]
Exame físico
Um exame cutâneo do corpo todo é muito útil na avaliação inicial. Erupções medicamentosas, exantema viral, sífilis, psoríase e escabiose devem ser consideradas em pacientes com erupções cutâneas generalizadas.[Figure caption and citation for the preceding image starts]: Foliculite eosinofílica no tóraxCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Leucoplasia pilosa oralDo acervo de Tim Berger, MD, Departamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Leucoplasia pilosa oralDo acervo de Tim Berger, MD, Departamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].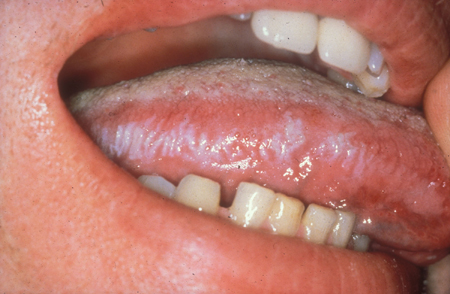 [Figure caption and citation for the preceding image starts]: Leucoplasia pilosa oralDo acervo de Tim Berger, MD, Departamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Leucoplasia pilosa oralDo acervo de Tim Berger, MD, Departamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].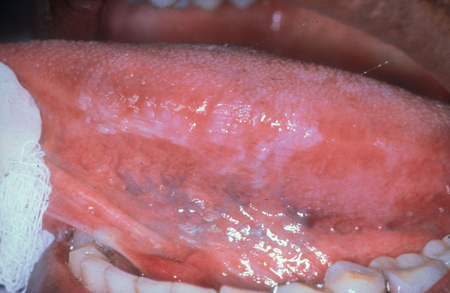 [Figure caption and citation for the preceding image starts]: Leucoplasia pilosa oralDo acervo de Tim Berger, MD, Departamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Leucoplasia pilosa oralDo acervo de Tim Berger, MD, Departamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].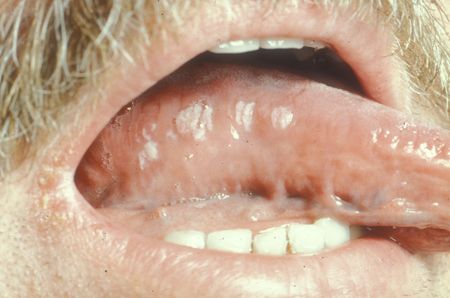 [Figure caption and citation for the preceding image starts]: Erupção pruriginosa papular no antebraçoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Erupção pruriginosa papular no antebraçoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].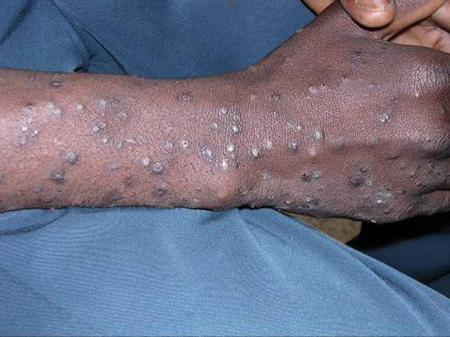 [Figure caption and citation for the preceding image starts]: Fotodermatite na área exposta ao sol - parte inferior da faceCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Fotodermatite na área exposta ao sol - parte inferior da faceCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].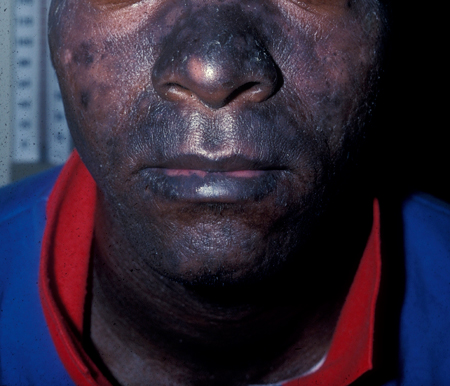 [Figure caption and citation for the preceding image starts]: Prurigo nodular mostrando nódulos e hiperpigmentação no antebraçoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Prurigo nodular mostrando nódulos e hiperpigmentação no antebraçoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Sarcoma de Kaposi no palatoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Sarcoma de Kaposi no palatoCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].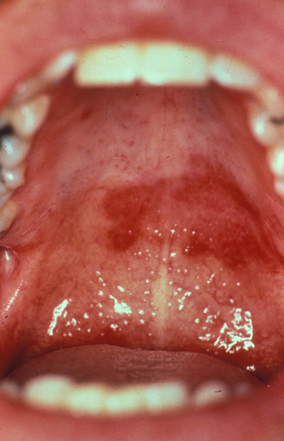 [Figure caption and citation for the preceding image starts]: Placas psoriáticas mostrando escama prateada com margens bem definidas na base eritematosaDepartamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Placas psoriáticas mostrando escama prateada com margens bem definidas na base eritematosaDepartamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].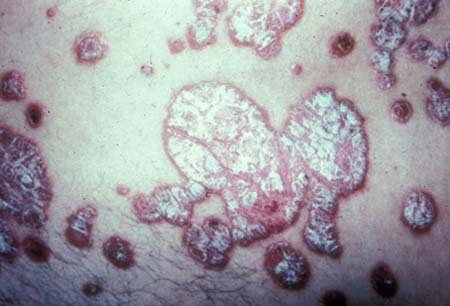 [Figure caption and citation for the preceding image starts]: Psoríase inversa nas solas dos pésCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase inversa nas solas dos pésCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].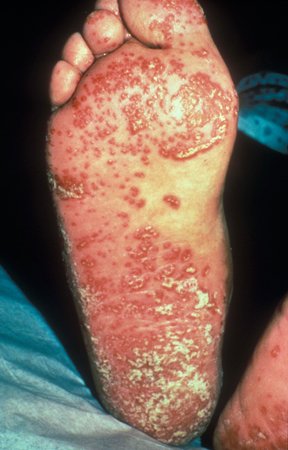 [Figure caption and citation for the preceding image starts]: Psoríase inversa nas palmas das mãosDepartamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Psoríase inversa nas palmas das mãosDepartamento de Dermatologia da University of California San Francisco; usado com permissão [Citation ends].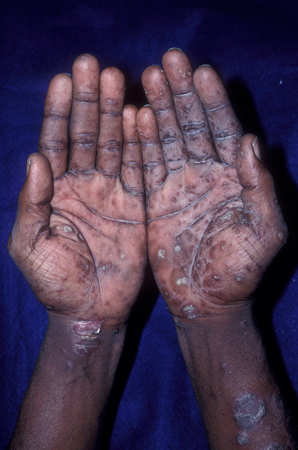 [Figure caption and citation for the preceding image starts]: Dermatite seborreica mostrando distribuição típica na faceCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Dermatite seborreica mostrando distribuição típica na faceCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].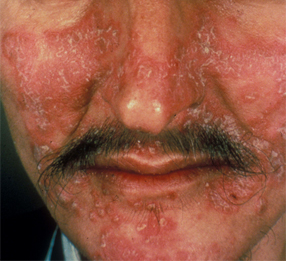 [Figure caption and citation for the preceding image starts]: Vírus do herpes simples nas nádegasCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Vírus do herpes simples nas nádegasCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].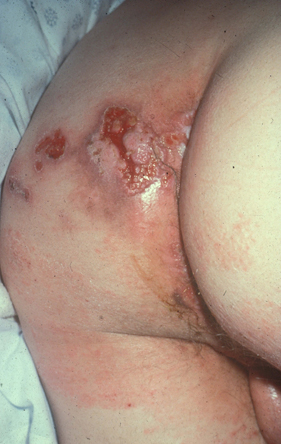 [Figure caption and citation for the preceding image starts]: Sífilis na sola dos pésCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Sífilis na sola dos pésCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].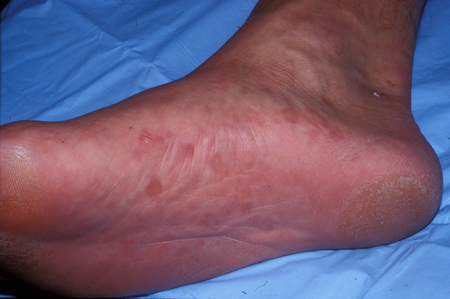 [Figure caption and citation for the preceding image starts]: Erupção de sífilis no tóraxCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Erupção de sífilis no tóraxCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].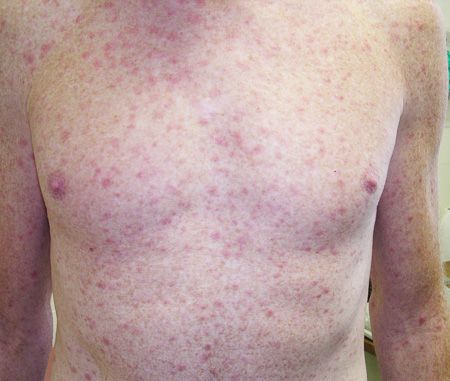 [Figure caption and citation for the preceding image starts]: Escavações escabióticasCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Escavações escabióticasCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].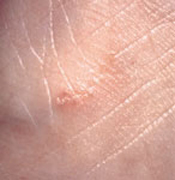 [Figure caption and citation for the preceding image starts]: Escabiose crostosaCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Escabiose crostosaCommon skin diseases in HIV-infected patients in the antiretroviral era. IAS-USA 2007; usado com permissão [Citation ends].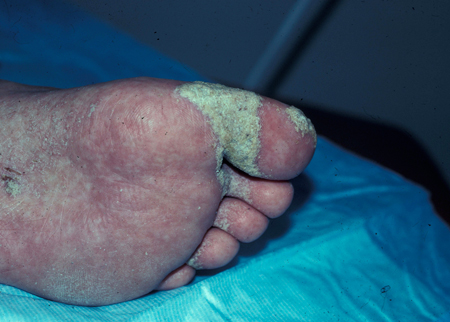
Deve-se dar uma maior atenção às áreas a seguir.
Cabeça e couro cabeludo: descamação e placas sugerem psoríase ou dermatite seborreica; alopecia "roída por traças" pode ser observada em sífilis secundária.
Face e boca: descamação pode ser observada em dermatite seborreica, afetando principalmente as sobrancelhas, o sulco nasolabial e as bochechas. Quando há aumento da pigmentação, fotodermatite é considerada. A boca pode mostrar leucoplasia pilosa oral, cândida e/ou sarcoma de Kaposi (SK). Estomatite aftosa e herpes simples podem causar úlceras orais. Cílios alongados (isto é, tricomegalia) foram relatados como associados à infecção pelo vírus da imunodeficiência humana (HIV).[70] Lesões orofaríngeas/periorais podem estar presentes na infecção por varíola símia.[71]
Tronco: pápulas ou pústulas foliculares podem estar presentes. Se houver muita coceira, a foliculite eosinofílica é considerada.
Membros: com pápulas e nódulos escoriados, prurigo nodular ou erupção pruriginosa papular do HIV deve ser considerado.
Mãos e pés: se erupções escamosas forem observadas, a psoríase, o eczema ou a tinha são causas prováveis. Sulcos escabióticos podem estar presentes nos espaços interdigitais; se forem hiperqueratóticos, a escabiose crostosa talvez esteja presente. O amarelamento e o espessamento das unhas são comuns em pessoas infectadas por HIV com dermatofitose. As irregularidades ungueais têm sido observadas com o uso de determinados inibidores da transcriptase reversa de nucleosídeos e inibidores da protease e são comuns em psoríase.
Genitália: as alterações associadas ao papilomavírus humano, benignas e malignas, devem ser examinadas. Úlceras ou fissuras na área anorretal podem ser um sinal do envolvimento do vírus do herpes simples (HSV). A manifestação anal das infecções sexualmente transmissíveis (ISTs) deve ser considerada na presença de úlceras genitais. Pápulas umbilicadas na virilha ou em áreas anorretais podem ser molusco contagioso. A descamação na fenda glútea pode ser um sinal de psoríase. A varíola símia pode levar ao envolvimento anorretal/genital, causando sintomas como tenesmo, proctite, sangramento retal, disúria, parafimose/fimose ou uretrite.[71] Isso geralmente está associado a uma erupção cutânea que envolve os membros, o rosto e o tronco.
Generalizadas: a avaliação de linfadenopatia pode detectar linfadenopatia generalizada persistente.
Investigações de doença de pele associada ao vírus da imunodeficiência humana (HIV)
Muitas condições não precisam de investigação, pois o diagnóstico fica evidente na história e no exame físico.
Os pacientes devem ter contagem de CD4, carga viral de HIV e sorologia para sífilis recentes.
Em alguns pacientes, os seguintes exames devem ser realizados.
Culturas e coloração de Gram: caso haja suspeita de infecção.
Biópsia de pele: pode ser útil quando a confirmação histopatológica for necessária, como nos casos de neoplasias malignas, ou quando uma nova avaliação pude ajudar no diagnóstico.
Avaliação microscópica de raspagens da pele com hidróxido de potássio: quando houver suspeita de tinha.
Rastreamento para porfiria: para descartar outras causas de fotossensibilidade.
Sorologia para hepatite: para avaliar um prurido ou prurigo nodular.
Teste de amplificação de ácidos nucleicos (por exemplo, reação em cadeia da polimerase): quando houver suspeita de HSV ou vírus da varicela-zóster.
Lipídeos em jejum; quando houver suspeita de lipodistrofia relacionada ao HIV.
Glicemia de jejum: quando houver suspeita de lipodistrofia relacionada ao HIV.
Rastreamento de IST: quando houver suspeita de infecção sexualmente transmissível assintomática (gonorreia, clamídia, papilomavírus humano).
O uso deste conteúdo está sujeito ao nosso aviso legal