Etiologia
Os diagnósticos diferenciais para dor abdominal pediátrica são amplos e abrangem quase todos os sistemas de órgãos. Além disso, pode ser particularmente difícil distinguir uma dor abdominal crônica de uma dor aguda em crianças. Embora as etiologias mais comuns não representem risco de vida imediato, a capacidade de diagnosticar patologias urgentes permanece essencial. A anamnese e o exame físico completos, bem como o entendimento sobre as doenças mais comuns que afetam a faixa etária da criança em questão, são essenciais.
Gastrointestinal
A etiologia mais comum de dor abdominal em crianças tem origem gastrointestinal, abrangendo causas infecciosas, congênitas, funcionais e mecânicas.
Constipação
Uma condição comum, com prevalência conjunta registrada em 9.5%.[1]
A constipação infantil se caracteriza normalmente por evacuações intestinais infrequentes, fezes volumosas e defecação difícil ou dolorosa.[2][3]
Os sintomas geralmente resultam de uma alimentação pobre em nutrientes, com baixo teor de fibras, e pouco consumo de água, o que eleva o nível de reabsorção cólica de água, causando o endurecimento das fezes. Fatores de risco adicionais incluem predisposição genética, infecção, estresse, obesidade, baixo peso ao nascer, paralisia cerebral, espinha bífida e dificuldades de aprendizagem.
A constipação inicia como um problema agudo, mas pode evoluir para impactação fecal e constipação crônica.
Ela tende a se desenvolver durante três estágios da infância: desmame (lactentes), treinamento esfincteriano (crianças pequenas), início da vida escolar (crianças maiores).
Cólica infantil
Caracterizada por paroxismos de choro incontrolável em um lactente saudável e bem alimentado com idade <5 meses. A duração do choro é >3 horas por dia, >3 dias por semana, por pelo menos 3 semanas.[4]
O choro começa normalmente nas primeiras semanas de vida e cessa aos 4-5 meses de idade.
Alergias alimentares podem desempenhar um papel na patogênese.
Cólica ocorre igualmente em meninos e meninas.[5] Crianças com cólica tendem a ter irmãos que também manifestam essa condição.
Apendicite
Desenvolve-se quando o lúmen do apêndice é obstruído por fezes, bário, alimentos ou parasitas.
Pode ocorrer em todas as faixas etárias, mas é rara em lactentes. Um estudo de coorte realizado na Suécia constatou que 2.5% das crianças tinham tido apendicite antes dos 18 anos de idade.[6]
Caso não seja tratada, a apendicite aguda pode evoluir para isquemia, necrose e, finalmente, perfuração. A taxa global de perfuração é de, aproximadamente, 30%.[7]
Regras de predição clínica pediátrica validadas podem ajudar a quantificar o risco de apendicite, mas as diretrizes não recomendam estabelecer o diagnóstico de apendicite em crianças com base apenas em escores clínicos.[8][9][10][11][12][13]
Embora o risco de perfuração aumente se a apendicectomia for substancialmente protelada, a cirurgia dentro de 24 horas não aumenta o risco de perfuração para crianças com apendicite aguda sem complicações.[13][14][15][Figure caption and citation for the preceding image starts]: Apêndice necróticoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
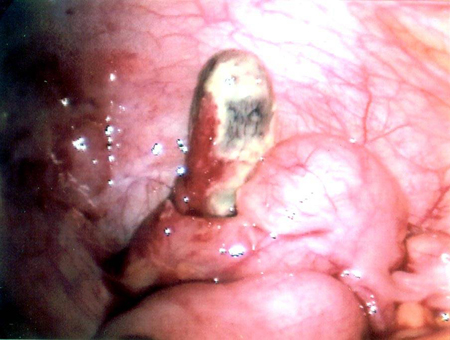 [Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) revelando fecalito (seta branca) fora do lúmen do apêndice consistente com apêndice perfuradoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) revelando fecalito (seta branca) fora do lúmen do apêndice consistente com apêndice perfuradoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].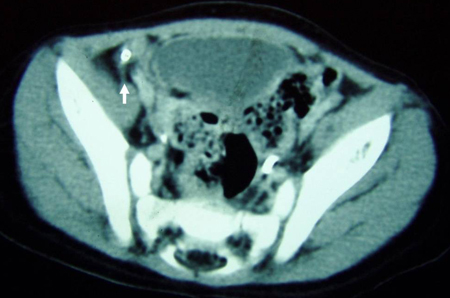
A apendicite de coto pode ocorrer após uma apendicectomia quando o coto residual for >0.5 cm. Pode ocorrer após uma cirurgia aberta e laparoscópica.[16]
Gastroenterite
Pode ser causada por infecção viral crônica ou aguda (especialmente, pelo rotavírus), ou por infecção bacteriana ou parasitária.
Causa dor abdominal de tipo cólica, vaga, em associação com febre, vômitos e diarreia.
A gastroenterite eosinofílica, definida como uma condição que afeta o trato gastrointestinal com inflamação rica em eosinófilos sem causa conhecida para a eosinofilia, pode resultar em dor abdominal significativa.[17]
A síndrome hemolítico-urêmica, caracterizada por anemia hemolítica microangiopática, trombocitopenia e nefropatia, pode decorrer de uma complicação da gastroenterite causada pela Escherichia coli produtora de verotoxina. A dor abdominal é um sintoma inicial comum.[18]
Intussuscepção
Ocorre quando há invaginação de um segmento proximal do intestino para dentro do lúmen de um segmento distal adjacente. Na maioria dos casos, a intussuscepção localiza-se na área ileocecal.[Figure caption and citation for the preceding image starts]: Intussuscepção: os vasos sanguíneos ficam presos entre as camadas do intestino, o que causa redução do suprimento de sangue, edema, estrangulação intestinal e gangrena. Por conseguinte, podem ocorrer sepse, choque e óbito.Criado pelo BMJ Knowledge Centre [Citation ends].
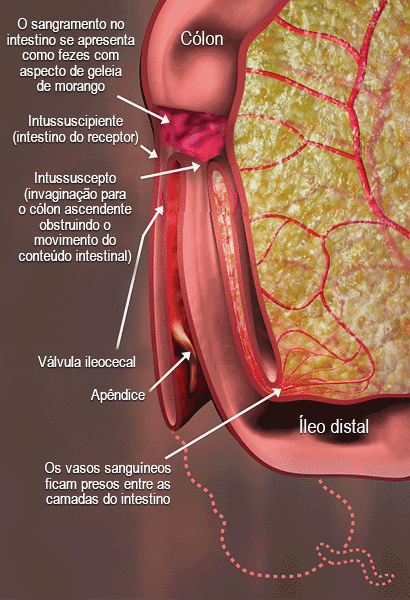
Geralmente, ocorre em crianças entre 3 e 12 meses de idade. O pico de incidência ocorre dos 5 aos 7 meses de idade.[19]
Em lactentes nessa faixa etária que apresentam cólica abdominal, flexão das pernas, febre, letargia e vômitos, deve-se levantar a suspeita de intussuscepção.
Em lactentes com <2 anos de idade, a linfadenopatia mesentérica secundária a alguma doença associada (por exemplo, gastroenterite viral) é a causa mais provável de episódios de intussuscepção. Em crianças mais velhas, a linfadenopatia mesentérica ainda constitui a causa mais provável, mas outras etiologias devem ser consideradas (por exemplo, linfomas intestinais, divertículo de Meckel). Portanto, crianças com ≥6 anos ou com intussuscepção jejunojejunal ou íleo-ileal devem ser avaliadas quanto à presença de um ponto inicial patológico.
A intussuscepção íleo-ileal também pode ser indicativa de púrpura de Henoch-Schönlein (PHS).[20][21] A PHS é uma vasculite que afeta pequenas veias e ocorre principalmente em crianças <11 anos de idade.[22]
Ocasionalmente, um exame ultrassonográfico mostrará intussuscepção de intestino delgado a intestino delgado. Se não houver sintomas obstrutivos e a parede do intestino estiver normal, com comprimento <3.5 cm, e vascularidade normal sem envolvimento do cólon, estes achados serão geralmente transitórios e não necessitarão de intervenção adicional.[23]
Divertículo de Meckel
Uma projeção em forma de dedo, localizada no íleo distal, que emerge da borda antimesentérica; geralmente cerca de 40 a 60 cm da válvula ileocecal, com 1 a 10 cm de comprimento e 2 cm de largura.[Figure caption and citation for the preceding image starts]: Foto intraoperatória de divertículo de MeckelDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
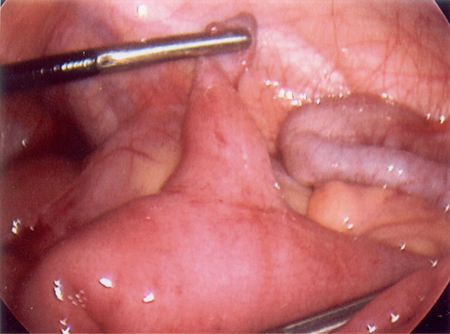
A maioria dos pacientes sintomáticos apresenta essa afecção antes de 2 anos de idade.
O divertículo de Meckel é uma causa comum de hemorragia digestiva pediátrica e deve ser considerado se houver sangramento retal indolor.
A prevalência é estimada em até 3%.[24]
A obstrução intestinal é uma complicação conhecida e pode ser observada em até 40% de todos os divertículos de Meckel sintomáticos (de acordo com algumas séries).[25][26]
Adenite mesentérica
Refere-se à inflamação dos linfonodos mesentéricos. Pode ser um processo agudo ou crônico.
Muitas vezes é confundida com outras doenças, como a apendicite; descobriu-se que até 23% dos pacientes submetidos a apendicectomia negativa apresentam adenite mesentérica inespecífica.[27]
Um estudo retrospectivo relatou que, comparados a crianças com apendicite, os pacientes com adenite mesentérica têm maior probabilidade de apresentar febre alta (acima de 39 °C) e disúria, e têm menor probabilidade de apresentar dor migratória, vômitos ou sinais abdominais típicos de apendicite no exame físico.[28]
Doença de Hirschsprung
Mais comumente diagnosticada no primeiro ano de vida, mas pode se apresentar mais tarde na infância; maior preponderância masculina na variante anatômica mais comum (doença retossigmoide).[29]
Doença congênita caracterizada por obstrução cólica parcial ou completa associada à ausência de células ganglionares intramurais. Em decorrência da aganglionose, o lúmen é tonicamente contraído, causando uma obstrução funcional. A porção aganglionar do cólon está sempre localizada distalmente, mas o comprimento do segmento varia.[Figure caption and citation for the preceding image starts]: Radiografia abdominal de neonato com padrão fecal anormal e constipação. Os cólons transverso e descendente dilatados são sugestivos de doença de HirschsprungDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
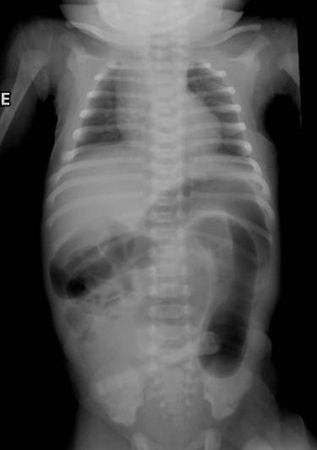
A enterocolite associada à doença de Hirschsprung é a principal causa de morbidade grave e morte em pacientes com doença de Hirschsprung, se não for reconhecida e tratada prontamente.[30] As características clássicas de apresentação incluem distensão abdominal, febre e diarreia; no entanto, os outros sinais ou sintomas podem incluir vômitos, sangramento retal, letargia, evacuação diarreica e obstipação.[30][31]
Pode estar associada à síndrome de Down e à neoplasia endócrina múltipla tipo IIA.
Obstrução intestinal
A obstrução do intestino grosso ou delgado pode resultar de várias etiologias e ocorrer em qualquer idade. Pode não ocorrer dor abdominal até que a obstrução tenha evoluído para distensão abdominal extensa ou isquemia intestinal. A obstrução intestinal pode mimetizar o íleo paralítico, que geralmente não requer intervenção cirúrgica.
A obstrução intestinal em uma criança sem história de cirurgia prévia é tradicionalmente considerada uma indicação para cirurgia.
A etiologia da obstrução intestinal pode ser congênita ou adquirida. As causas congênitas incluem atresia ou estenose, que se manifestam no período neonato. As causas adquiridas incluem adesões do intestino delgado, hérnias encarceradas ou estranguladas e tumores.
Causas congênitas:
A atresia ou a estenose duodenal pode causar obstrução completa ou parcial do duodeno resultante de falha na recanalização durante o desenvolvimento. Isso resulta em estenose, com obstrução incompleta do lúmen duodenal (permitindo apenas a passagem parcial de gases e líquidos), ou em atresia, na qual o duodeno termina em fundo cego causando uma obstrução completa verdadeira.
A estenose ou atresia jejunoileal é uma obstrução completa ou parcial de qualquer parte do jejuno ou do íleo. Embora incerta, acredita-se que resulte de acidente vascular durante o desenvolvimento. A estenose jejunal ainda pode apresentar continuidade do lúmen intestinal com um lúmen estreitado e uma camada muscular espessada. Existem quatro tipos de intestino atrésico: tipo I, uma teia ou septo obstrutivo com parede intestinal e mesentério intactos; tipo II, um fascículo atrésico de intestino remanescente com mesentério intacto; tipo IIIa, um segmento atrésico ausente com defeito mesentérico; tipo IIIb, atresia com o intestino distal enrolado ("casca de maçã") ao redor de um vaso mesentérico distal; e tipo IV, atresias segmentares múltiplas ("gomos de linguiça").
As hérnias podem ser internas ou externas e congênitas (mais comuns em crianças) ou adquiridas.
A atresia cólica é uma obstrução completa e rara de qualquer parte do cólon, embora geralmente ocorra perto da flexura esplênica. Assim como a atresia jejunoileal, acredita-se que a atresia cólica resulte de um evento vascular.[Figure caption and citation for the preceding image starts]: Radiografia abdominal exibindo padrão de gases com sinal da dupla bolha consistente com atresia duodenalDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
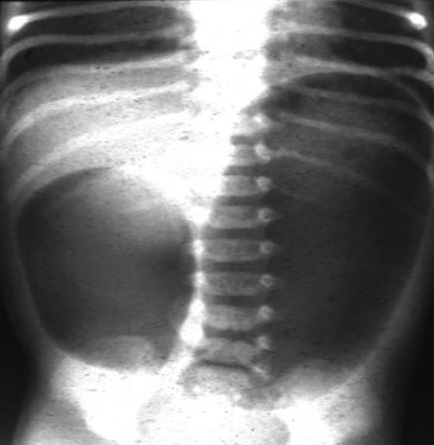
O íleo meconial é uma importante causa de obstrução intestinal no período neonatal; deve-se suspeitar de fibrose cística como doença associada. Pode haver anormalidades pancreáticas associadas.
Os cistos de duplicação ocorrem mais comumente no intestino delgado; eles podem servir como ponto inicial para volvo e intussuscepção e também podem resultar em obstrução. Na presença de cistos de duplicação duodenal, podem ocorrer úlcera péptica, hemorragia ou perfuração secundária à mucosa gástrica ectópica.
Causas adquiridas:
Pode ocorrer em qualquer idade.
Os tumores podem ser intraluminais ou extraintestinais.
As hérnias podem ser internas ou externas e congênitas ou adquiridas (por exemplo, cirurgia prévia, incisional, traumática).[Figure caption and citation for the preceding image starts]: Lactente com protuberância na virilha direita consistente com hérnia inguinal encarcerada. A ausência de edema e eritema na pele sobrejacente não descarta a estrangulação do intestino delgadoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].

História de cirurgia ou inflamação intra-abdominal prévia (como enterocolite necrosante) deve levantar suspeita para obstrução adesiva do intestino delgado.
A obstrução intestinal sem história prévia de cirurgia ou inflamação na população pediátrica deve suscitar preocupações com etiologias tais como uma massa ou um cisto que requer intervenção.
Cistos de omento, embora raros, podem estar presentes na obstrução intestinal e ser confundidos com cistos ovarianos na ultrassonografia.
Em pacientes com fibrose cística, a obstrução intestinal parcial pode, às vezes, ser relatada como síndrome da obstrução intestinal distal (SOID, antes conhecida como síndrome do íleo meconial equivalente). A SOID não está relacionada ao mecônio. Ela se refere a uma obstrução do intestino delgado distal causada pelo conteúdo intestinal retido, que geralmente ocorre em adolescentes e adultos com fibrose cística.
Volvo
Pode ocorrer em qualquer faixa etária, embora seja mais comum em crianças com <1 ano de idade; em pelo menos 60% das crianças, manifesta-se antes de 1 mês de idade.[32] O volvo do intestino médio é o tipo mais comum.
Vômitos verdes (biliosos) são um sintoma básico de obstrução duodenal secundária ao volvo do intestino médio.[32]
Má rotação intestinal é um termo usado para abranger todo o espectro de arranjos anatômicos que resultam de uma rotação incompleta do intestino durante o desenvolvimento embrionário. A menos que ocorra em bebês extremamente prematuros, o volvo de todo o intestino delgado e parte do cólon só é possível quando há má rotação.[33]
Na má rotação, as preocupações patológicas mais significativas são a falta de fixação do intestino na base retroperitoneal e mesentérica do intestino delgado que predispõe os pacientes ao volvo do intestino médio, que ocorre quando o duodeno ou o cólon gira em torno da base mesentérica.
O volvo de cólon (sigmoide ou cecal) é raro.[34] Geralmente, ocorre em crianças com história de constipação crônica, em distúrbios de alteração da motilidade ou em pacientes com deficits cognitivos com mobilidade limitada.
Enterocolite necrosante
Doença principalmente de bebês prematuros, particularmente daqueles que pesam menos de 1500 g.[35] A patogênese é multifatorial e não é bem compreendida, embora isquemia, lesão por reperfusão, alterações no microbioma e patógenos infecciosos possam desempenhar um papel.
Os sintomas típicos são intolerância alimentar, distensão abdominal e diarreia hemorrágica aproximadamente na 1ª ou 2ª semana de vida.[36] Outros sinais e sintomas incluem apneia, letargia, desconforto abdominal, eritema na parede abdominal e bradicardia.
Úlcera péptica
As úlceras gástricas e duodenais são incomuns na população pediátrica.[37] Quando ocorrem, são classificadas como úlceras pépticas primárias ou secundárias.
As úlceras primárias ocorrem sem fatores predisponentes e a localização mais comum é o duodeno ou o canal pilórico. Elas se manifestam com mais frequência em adolescentes e crianças mais velhas com história familiar positiva. Raramente, podem ocorrer úlceras pépticas primárias no primeiro mês de vida, manifestadas com sangramento e possível perfuração. A maioria está localizada no estômago. As úlceras primárias podem estar associadas à Helicobacter pylori.
As úlceras secundárias geralmente estão associadas a estresse, queimaduras, trauma, infecções, hipóxia neonatal, doença crônica e medicamentos ulcerogênicos ou hábitos do estilo de vida (por exemplo, anti-inflamatórios não esteroidais [AINEs], salicilatos, corticosteroides, tabagismo, consumo de cafeína, nicotina ou bebidas alcoólicas).[37] É importante tratar o fator predisponente. Exacerbações e remissões podem durar de semanas a meses.
Doença inflamatória intestinal (DII)
Esta categoria inclui colite ulcerativa, doença de Crohn e colite indeterminada (até 30% dos casos pediátricos de DII em coortes retrospectivas, mas o diagnóstico inicial pode ser reclassificado durante o acompanhamento).[38][39]
A colite ulcerativa afeta o reto e estende-se em direção proximal. Caracteriza-se por uma inflamação difusa da mucosa cólica e pela evolução recidivante e remitente. A colite ulcerativa é incomum em crianças, mas a prevalência vem aumentando.[40]
A doença de Crohn pode envolver qualquer parte (ou todas as partes) do trato gastrointestinal, desde a boca até a área perianal. Ao contrário da colite ulcerativa, a doença de Crohn caracteriza-se por lesões descontínuas e segmentares (skip lesion). A inflamação transmural muitas vezes causa fibrose, resultando em obstrução intestinal. Em consequência da inflamação, tratos sinusais também podem perfurar e penetrar na serosa, causando perfurações e fístulas. A manifestação da doença de Crohn normalmente ocorre na segunda a quarta década de vida.[41][42][43]
A colite ulcerativa geralmente apresenta diarreia hemorrágica, embora este seja um quadro incomum na doença de Crohn. Ambos os quadros clínicos causam dor abdominal do tipo cólica, anorexia e perda de peso quando se manifestam tardiamente na evolução da doença. Dependendo da localização da doença de Crohn no intestino, ela pode mimetizar outros processos de doenças, como apendicite aguda.
A DII na população pediátrica pode começar com sinais muito sutis que são difíceis de interpretar. A DII deve ser considerada para qualquer dor abdominal crônica vaga e contínua combinada com uma desaceleração da curva de crescimento normal do paciente.
Doença celíaca
Doença autoimune sistêmica desencadeada por peptídeos de glúten alimentar encontrados no trigo, centeio, cevada e grãos relacionados.
A ativação imunológica no intestino delgado causa atrofia vilosa, hipertrofia das criptas intestinais e aumento do número de linfócitos no epitélio e na lâmina própria. Localmente, essas alterações causam sintomas gastrointestinais e má absorção.
A doença celíaca é um distúrbio comum nos EUA e na Europa. Constatou-se uma prevalência relativamente uniforme em muitos países, com soroprevalência global acumulada e prevalência confirmada por biópsia de 1.4% e 0.7%, respectivamente.[44]
Os pacientes podem apresentar dor abdominal, cólica ou distensão abdominal recorrente.[45] Os outros sintomas comuns incluem distensão abdominal, perda de peso, vômitos e diarreia.[46] A dermatite herpetiforme, uma erupção cutânea papulovesicular intensamente pruriginosa que afeta as superfícies extensoras dos membros, quase sempre ocorre em associação com a doença celíaca.[46]
Colelitíase/colecistite
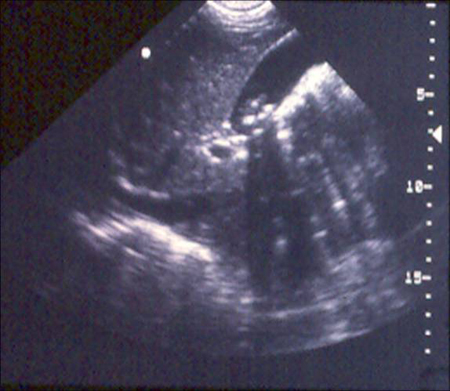
O termo colelitíase descreve a entidade de cálculos na vesícula biliar (geralmente um achado assintomático ou incidental). A cólica biliar refere-se à clássica descrição de dor intermitente e recorrente no quadrante superior direito que remite sem intervenção. Geralmente é causada pela obstrução intermitente do ducto cístico em razão de colelitíase e da contração de uma vesícula biliar distendida.[Figure caption and citation for the preceding image starts]: Ultrassonografia de vesícula biliar demonstrando colelitíase com sombreamento característicoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Radiografia abdominal com opacidades no quadrante superior direito consistentes com cálculos biliaresDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Radiografia abdominal com opacidades no quadrante superior direito consistentes com cálculos biliaresDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].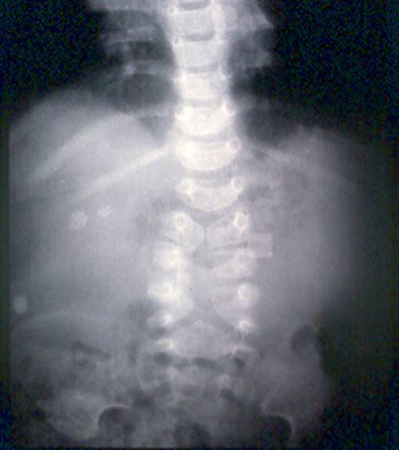
O termo colecistite refere-se à inflamação da vesícula biliar precipitada pela obstrução da bile através do ducto cístico. Os sintomas geralmente não apresentam resolução espontânea, e há achados específicos no diagnóstico por imagem. A colecistite pode ser acalculosa (ausência de cálculos) ou calculosa (presença de cálculos). A coledocolitíase é o termo que descreve a presença de cálculo(s) biliar(es) no ducto colédoco.
Discinesia biliar
Caracteriza-se por sintomas de cólica biliar (dor intermitente e recorrente no quadrante superior direito que remite sem intervenção) na ausência de cálculos documentados na vesícula biliar; o diagnóstico deve ser considerado naqueles com sintomas sugestivos de cólica biliar, mas com exames laboratoriais e ultrassonografia negativos na investigação de colelitíase sintomática.
Causada pela contração anormal ou alterada da vesícula biliar a qual resulta em cólica biliar. Os pacientes muitas vezes são submetidos a uma investigação abrangente antes de ser diagnosticados com essa entidade; o reconhecimento cada vez maior da doença, com exames abrangentes, tem propiciado diagnósticos mais frequentes em crianças.[47]
Hepatite viral
As hepatites virais são do tipo A, B, C, D e E.
O vírus da hepatite A permanece como uma causa significativa de hepatite viral aguda e icterícia, particularmente em países em desenvolvimento, em pessoas que viajam para esses países e em surtos esporádicos de origem alimentar em países desenvolvidos.
O vírus da hepatite B (HBV) frequentemente causa hepatite aguda e é a causa mais comum de hepatite crônica na África e no Extremo Oriente.
O vírus da hepatite C (HCV) representa a principal causa de hepatite viral crônica em países desenvolvidos.
O vírus da hepatite D é um vírus defectivo que requer a presença da hepatite B para causar uma doença clinicamente identificável.
O vírus da hepatite E representa uma causa importante de mortalidade em países em desenvolvimento, especialmente entre gestantes.
Pancreatite aguda
Refere-se à inflamação do pâncreas; não implica necessariamente presença de infecção.
A pancreatite aguda pediátrica é classificada em leve, moderadamente grave e grave.[48]
Geralmente, a pancreatite em crianças ocorre em decorrência de medicamentos, infecção, anomalias anatômicas ou trauma.[49] Corticosteroides, hormônios adrenocorticotrópicos, contraceptivos com estrogênio, azatioprina, asparaginase, tetraciclina, clorotiazidas e ácido valproico podem induzir à pancreatite. As causas congênitas incluem cisto de colédoco que causa pâncreas anormal e drenagem da bile e pancreas divisum. As causas infecciosas incluem parotidite e mononucleose infecciosa.
O consumo excessivo de bebidas alcoólicas e cálculos biliares são as causas mais comuns de pancreatite em adultos; essas causas são relativamente menos comuns em crianças, embora ainda ocorram. A pancreatite pediátrica é rara, mas a incidência futura provavelmente aumentará em razão da população cada vez maior de crianças com cálculos biliares.[Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) de adolescente do sexo feminino que apresenta dor abdominal na região médio-epigástrica resultante de pancreatite biliar. A grande coleção de fluidos no leito pancreático (seta branca) e a ausência de realce pancreático sugerem necrose liquefativa do pâncreasDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
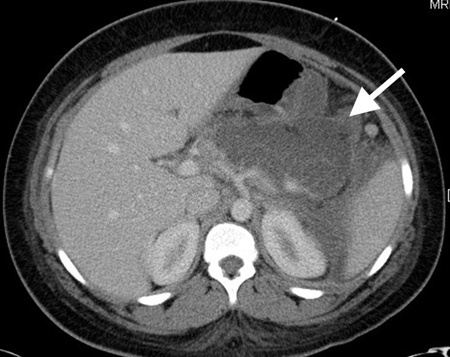
Infarto e cistos esplênicos
Os cistos são classificados como primários ou secundários (adquiridos). Os cistos primários geralmente são congênitos e apresentam realmente um revestimento epitelial. Oito por cento dos cistos esplênicos são pseudocistos relacionados a infecções, infarto ou trauma.[50] A maioria dos cistos tem diagnóstico incidental, embora alguns pacientes possam apresentar dor abdominal incômoda do lado esquerdo. Em pacientes pediátricos, as massas esplênicas mais comuns são cistos congênitos e/ou adquiridos.[51][Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) revelando cisto cheio de líquido dentro do baçoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Foto intraoperatória de grande cisto esplênicoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Foto intraoperatória de grande cisto esplênicoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
O infarto esplênico ocorre quando há oclusão do suprimento esplênico de sangue. Ele pode afetar o órgão inteiro ou apenas parte do baço, dependendo dos vasos sanguíneos envolvidos. É difícil avaliar a incidência do infarto esplênico.
Trauma abdominal
Um estudo prospectivo multicêntrico constatou que o trauma abdominal representou 3% das internações em unidades de trauma pediátricas.[52]
Geralmente classificado como penetrante ou contuso.
O trauma abdominal contuso sempre deve ser considerado quando a história é vaga ou inconsistente. Fígado, baço e rins são os órgãos intra-abdominais mais afetados no traumatismo contuso. A maioria das lesões contusas no fígado e baço tem manejo não cirúrgico.
É importante descartar lesões duodenais e/ou pancreáticas causadas por guidões de bicicleta e/ou pancadas diretas no abdome. Lesões de vísceras ocas (por exemplo, estômago e intestinos) são mais comuns no traumatismo penetrante.
É essencial considerar trauma por abuso infantil/não acidental nessa população de pacientes.
Geniturinária
Infecção do trato urinário (ITU)
A infecção pode surgir em qualquer parte do trato urinário, inclusive uretra, bexiga, ureter e rins. O diagnóstico e o tratamento são essenciais para evitar possíveis efeitos adversos em longo prazo, como hipertensão e cicatrização do trato renal ou urinário.
As estimativas da incidência verdadeira de infecção do trato urinário (ITU) dependem das taxas de diagnóstico e investigação. A ITU é mais comum em meninas. As ITUs afetam cerca de 4% e 10% das crianças com 1 ano e 6 anos de idade, respectivamente.[53]
As infecções bacterianas são a causa mais comum, particularmente a infecção por Escherichia coli.
Dismenorreia primária
A dismenorreia, ou menstruação dolorosa, é uma das doenças ginecológicas mais comuns que afeta as mulheres em idade fértil.[54]
A dismenorreia primária caracteriza-se por dor menstrual na ausência de patologia pélvica.
Nefrolitíase
Refere-se a cálculos que podem estar situados em qualquer parte do trato geniturinário; a maioria dos cálculos é observada nos rins, e depois na bexiga e no ureter.
A maioria dos pacientes apresenta algum fator predisponente, como história familiar de nefrolitíase, dieta de alto risco (por exemplo, consumo excessivo de oxalato), doença crônica (por exemplo, acidose tubular renal).
Os cálculos com menos de 5 mm de diâmetro geralmente remitem espontaneamente.
Torção testicular
Uma emergência urológica resultante da torção do testículo no cordão espermático, causando uma constrição no suprimento vascular e isquemia urgente e/ou necrose do tecido testicular.[Figure caption and citation for the preceding image starts]: Menino com dor testicular à direita. Testículo edemaciado, sensível e eritematoso causado por torção de apêndice testicular. Os sinais e sintomas clínicos mimetizam os de torção testicularDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
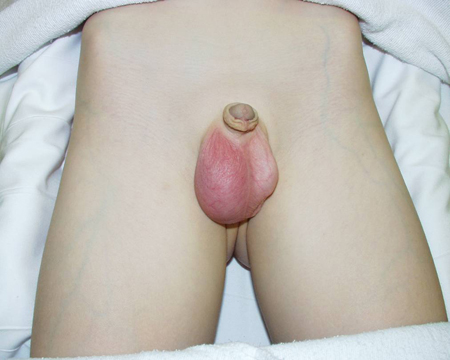 [Figure caption and citation for the preceding image starts]: Menino pequeno com testículo esquerdo edemaciado, sensível e eritematoso. Testículo retraído consistente com torção testicularDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Menino pequeno com testículo esquerdo edemaciado, sensível e eritematoso. Testículo retraído consistente com torção testicularDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Torção de apêndice testicular resultante em infarto agudoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Torção de apêndice testicular resultante em infarto agudoDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].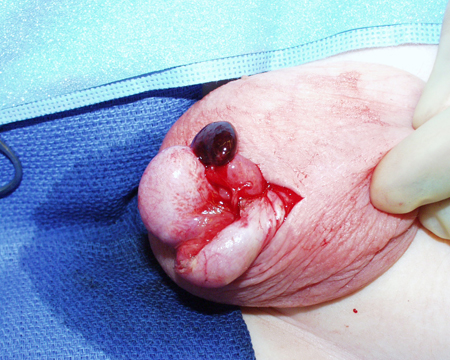
Apresenta uma distribuição bimodal, com torção testicular extravaginal, que afeta os neonatos no período perinatal, e torção testicular intravaginal, que afeta homens de qualquer idade, mas ocorre com mais frequência em adolescentes.[55]
Geralmente, não há sintomas sistêmicos, como náuseas e vômitos. A pele fina do escroto às vezes permite a visualização do apêndice torcido ("sinal do ponto azul ou do ponto negro").
O diagnóstico diferencial inclui dor por torção de um apêndice testicular, que pode desenvolver-se de maneira mais gradual (de dias a semanas) e, frequentemente, é localizada (polo superior dos testículos).
A epididimite pode também mimetizar a torção testicular, mas o início é mais gradual, com sintomas menos graves.
Cisto ovariano roto
A ruptura de cisto ovariano é rara e pode ocorrer juntamente com uma torção.
Os sintomas geralmente ocorrem antes do período esperado de ovulação e podem mimetizar uma gravidez ectópica rota. Surge uma dor causada pela peritonite local secundária à hemorragia.[56][57][58]
Torção ovariana
Embora possa afetar mulheres de qualquer idade, ocorre mais comumente nos primeiros anos da fase fértil.[59]
Em crianças, a torção do ovário muitas vezes está associada à presença de tumor ovariano, mais comumente um teratoma.
O giro ou a torção do ovário compromete o influxo arterial e o refluxo venoso, produzindo isquemia, que, não sendo tratada prontamente, pode afetar a viabilidade do ovário.
A ooforectomia é raramente indicada, e a maioria dos ovários pode ser preservada.[60][Figure caption and citation for the preceding image starts]: Foto intraoperatória de massa ovariana manifestada como torção ovarianaDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
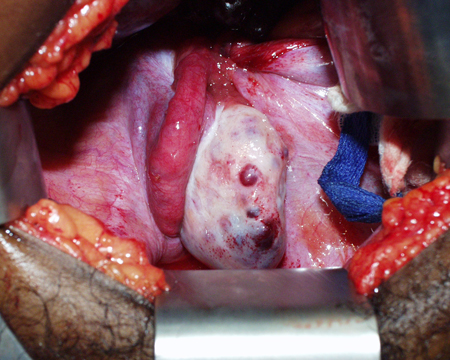 [Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) de menina revelando torção ovariana. Grande lesão cística pélvica com calcificações (seta branca) consistentes com teratoma ou cisto dermoideDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) de menina revelando torção ovariana. Grande lesão cística pélvica com calcificações (seta branca) consistentes com teratoma ou cisto dermoideDo acervo de Dr. KuoJen Tsao; usado com permissão [Citation ends].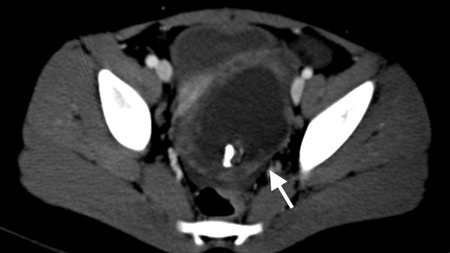
Doença inflamatória pélvica (DIP)
Representa um espectro de infecções do trato genital superior que incluem qualquer combinação de endometrite, salpingite, piossalpingite, abscesso tubo-ovariano e peritonite pélvica; geralmente causada por Neisseria gonorrhoeae ou Chlamydia trachomatis e, menos comumente, pela flora vaginal normal, inclusive estreptococos, anaeróbios e bastonetes entéricos Gram-negativos.
As adolescentes apresentam maior risco de evoluir para DIP comparadas às mulheres mais velhas.[61] As infecções sexualmente transmissíveis (clamídia e gonorreia) são um fator de risco importante.[62]
A DIP é rara na ausência de atividade sexual; a DIP em uma criança jovem deve justificar investigação imediata para um possível abuso sexual.
Complicações da gestação
Aborto espontâneo e gravidez ectópica devem ser motivos de preocupação em mulheres em idade fértil com dor na parte inferior do abdome, amenorreia e sangramento vaginal.
O aborto espontâneo é uma perda involuntária e espontânea da gestação antes de completadas 20-24 semanas. O limiar de gestação para a definição varia entre os países: nos EUA, geralmente são 20 semanas (mas pode variar em diferentes estados), enquanto no Reino Unido, o Royal College of Obstetricians and Gynecologists define como 24 semanas.[63][64] A maioria dos abortos espontâneos ocorre no primeiro trimestre.[65]
A gravidez ectópica ocorre quando um óvulo fertilizado se implanta e amadurece fora da cavidade endometrial uterina, sendo os locais mais comuns as tubas uterinas (97%), o ovário (3.2%) e o abdome (1.3%).[66] O uso de contraceptivos orais antes dos 16 anos de idade está associado ao aumento do risco de gravidez ectópica.[67] A apresentação clássica inclui dor na parte inferior do abdome, amenorreia e sangramento vaginal. A hemorragia de uma gravidez ectópica rota pode ser fatal.
Pulmonar
Doenças respiratórias primárias, como pneumonia ou empiema, podem se manifestar como dor abdominal na população pediátrica.[68] O íleo paralítico após um procedimento torácico pode causar distensão abdominal, sintomas gastrointestinais e desconforto.
A presença de pneumonia recorrente em crianças geralmente resulta de determinada susceptibilidade, como distúrbios de imunidade e anormalidades anatômicas, de funcionalidades leucocitárias e ciliares, ou de distúrbios genéticos específicos, como fibrose cística.[69]
Dor abdominal funcional
A dor abdominal funcional também é chamada de dor abdominal inespecífica; a dor geralmente é crônica ou recorrente. A hiperalgesia visceral é o desfecho final de eventos médicos e psicossociais sensibilizadores, com um histórico de predisposição genética.[70]
Os transtornos de dor abdominal funcional são classificados de acordo com os critérios de Roma IV, que descrevem dispepsia funcional, síndrome do intestino irritável, enxaqueca abdominal e dor abdominal funcional sem outra especificação.[70][71][72]
Afeta geralmente crianças entre 5 e 14 anos de idade.
A prevalência varia de 10% a 30% em amostras de estudantes a 87% em algumas clínicas de gastroenterologia.[73]
É comum haver história familiar de distúrbios funcionais (síndrome do intestino irritável, transtorno mental, enxaqueca, ansiedade).
Esclarecer o tipo de distúrbio funcional é importante para determinar quais tratamentos provavelmente melhorarão os sintomas.
Dispepsia funcional
Definida como um ou mais dos seguintes sintomas incômodos por, pelo menos, 4 dias ao mês: saciedade pós-prandial, saciedade precoce, dor epigástrica ou queimação não associadas à defecação. Após a avaliação adequada, os sintomas não podem ser totalmente explicados por outra doença.[70]
Síndrome do intestino irritável
Três critérios devem ter sido satisfeitos por 2 meses antes do diagnóstico:[70]
Dor abdominal por, pelo menos, 4 dias ao mês, associada a um ou mais dos seguintes critérios:
Relacionados à defecação
Alteração na frequência de defecação.
Alteração no formato das fezes.
Em crianças com constipação, a dor não desaparece com a resolução da constipação.
Após a avaliação adequada, os sintomas não podem ser totalmente explicados por outra doença.
Enxaqueca abdominal
Todos os critérios a seguir devem ser satisfeitos pelo menos 6 meses antes do diagnóstico e, pelo menos, em duas ocasiões:[70]
Episódios paroxísticos de dor abdominal periumbilical, na linha média ou difusa intensa e aguda, que dura pelo menos 1 hora. A dor abdominal deve ser o sintoma mais grave e angustiante.
Episódios com intervalos de semanas ou meses.
A dor é incapacitante e interfere com as atividades normais.
Padrão e sintomas estereotípicos no indivíduo.
Dor associada a 2 ou mais dos seguintes fatores:
Anorexia
Náuseas
Vômitos
Cefaleia
Fotofobia
Palidez.
Após a avaliação adequada, os sintomas não podem ser totalmente explicados por outra doença.
Dor abdominal funcional - sem outra especificação
Devem ser satisfeitos três critérios de diagnóstico pelo menos quatro vezes ao mês, por 2 meses antes do diagnóstico:[70]
Dor abdominal episódica ou constante que não ocorre apenas durante eventos fisiológicos (por exemplo, ao comer, durante a menstruação)
Critérios insuficientes para o diagnóstico de síndrome do intestino irritável, dispepsia funcional ou enxaqueca abdominal.
Após a avaliação adequada, os sintomas não podem ser totalmente explicados por outra doença.
Características de alarme em crianças com dor abdominal crônica, que pode indicar causa orgânica ou relacionada à motilidade, em vez de uma causa funcional, incluem:[70][74][75]
História familiar de doença inflamatória intestinal, doença celíaca ou úlcera péptica
Dor persistente no quadrante inferior direito ou no quadrante superior direito
Disfagia
Odinofagia
Vômito persistente
Hemorragia digestiva
Diarreia noturna
Artrite
Doença perirretal
Perda de peso involuntária
Desaceleração do crescimento linear
Puberdade tardia
Febre não explicada.
O uso deste conteúdo está sujeito ao nosso aviso legal