Abordagem
A avaliação inicial dos lactentes com cianose deve incluir:[4]
História
Exame físico
Radiografia torácica
Hemograma completo com contagem diferencial
Glicose sanguínea
Cálcio (hipocalcemia associada à irritabilidade do sistema nervoso central/cardiopatia cianótica)
Oximetria de pulso (pré-ductal [com sonda no membro superior direito] e pós-ductal [com sonda no membro inferior])
Gasometria arterial com lactato
Hemocultura/rastreamento de sepse
Eletrocardiograma (ECG) e ecocardiografia.
História materna
Características importantes da história materna associadas a distúrbios cianóticos neonatais incluem:
Diabetes mellitus
Taquipneia transitória do recém-nascido
Síndrome do desconforto respiratório (SDR)
Hipoglicemia
Grande para a idade gestacional
Asma
Taquipneia transitória do recém-nascido
Uso de opiáceos
Depressão respiratória com opiáceos
Hipertensão induzida pela gestação
Retardo de crescimento intrauterino
Policitemia
Hipoglicemia
Polidrâmnios
Fístula traqueoesofágica/atresia esofágica
Hérnia diafragmática congênita
Parto prévio de filho com SDR
Síndrome do desconforto respiratório (SDR)
Deficiência de proteína B surfactante ou mutações do adenosina trifosfato-binding cassette, subfamília A
Pneumonia estreptocócica do grupo B
Oligoidrâmnios
Hipoplasia pulmonar.
Fatores relacionados ao trabalho de parto e ao nascimento
Ruptura prematura e prolongada de membranas
Sepse/pneumonia
Hipoplasia pulmonar
Anestesia epidural
Febre
Anestesia/analgesia
Depressão respiratória
Apneia
Asfixia
Edema cerebral
Acidose metabólica
Corioamnionite
Sepse
Pneumonia
Cesárea sem trabalho de parto
Taquipneia transitória do recém-nascido
Síndrome do desconforto respiratório (SDR)
Parto pélvico (trauma)
Paralisia de Erb com paralisia do nervo frênico.
Exame físico: visão geral
A cianose pode desenvolver-se imediatamente ou várias horas após o nascimento.
Imediata:
Taquipneia transitória do recém-nascido
Síndrome do desconforto respiratório (SDR)
Pneumotórax ou vazamento de ar
Síndrome da aspiração meconial
Hérnia diafragmática congênita
Malformação congênita da via aérea pulmonar (CPAM; antes conhecida como malformação adenomatoide cística congênita [MACC])
Hipertensão pulmonar persistente do neonato.
Início horas após o nascimento:
Cardiopatia congênita cianótica
Aspiração
Fístula traqueoesofágica
Pneumonia.
Exame físico de rotina
Em um ambiente frio, acrocianose é comum. O exame físico deve ser realizado sob um aquecedor radiante em um local bem-iluminado.[12] O tempo de enchimento capilar prolongado muitas vezes é evidente quando a perfusão periférica está abaixo do ideal na:
Síndrome do coração esquerdo hipoplásico
Sepse/pneumonia
Policitemia
Acidose
Estados hipovolêmico
Hipotermia.
Exame respiratório
Taquipneia, retrações, batimento da asa do nariz e gemência geralmente indicam uma causa pulmonar. Entretanto, esses sintomas também podem ocorrer em condições cardíacas com shunt esquerda-direita significativo ou síndromes de choque/sepse. A frequência respiratória pode ser normal em lactentes com cardiopatia cianótica ou metemoglobinemia. A apneia e a cianose podem ocorrer devido a sepse, asfixia ou convulsões.
A obstrução das vias aéreas superiores pode ser evidente com respiração estridente devido a:
Laringotraqueomalácia
Estenose subglótica
Paralisia das pregas vocais
Glossoptose com micrognatia (síndrome de Pierre-Robin).
A obstrução das vias aéreas superiores também pode causar retrações supraclaviculares, submandibulares e supraesternais. A atresia de coanas bilateral geralmente causa retrações significativas no nascimento, mas os sintomas são aliviados por uma via aérea oral. A cianose devido à doença pulmonar parenquimatosa está associada a retrações intercostais e subcostais.
A baixa/ausência de aeração de um lado do tórax na ausculta pode ser devido a:
Pneumotórax
Derrame pleural
Atelectasia
Hérnia diafragmática congênita.
Exame cardiovascular
A frequência cardíaca normal em neonatos a termo é de aproximadamente 120 batimentos por minuto (bpm), com uma faixa de 100 a 140 bpm. No estado basal, pode ser de 90 bpm. Uma frequência cardíaca >160 bpm durante o estado basal é anormal. Na taquicardia supraventricular, geralmente observa-se uma frequência cardíaca >200 bpm. A variabilidade da frequência cardíaca também é importante: na sepse grave e asfixia, perde-se a variabilidade entre os batimentos. B2 é hiperfonética e curtamente desdobrada na hipertensão pulmonar.
Uma B2 única geralmente é sinal de:
Estenose pulmonar grave
Atresia pulmonar
Posição anormal de uma única valva (transposição das grandes artérias)
Uma valva semilunar grande, como no tronco arterioso.
É importante registrar o tipo e a qualidade dos sopros. O local do impulso apical deve ser observado para se descartar dextrocardia. Frêmito precordial indica sopro significativo de grau >3/6. A hiperatividade precordial geralmente se deve à maior atividade ventricular. Vale lembrar que nem todo sopro cardíaco é patológico e que várias cardiopatias congênitas graves não causam sopro.
Exame abdominal
O abdome pode parecer escafoide na hérnia diafragmática congênita. Distensão abdominal devido à obstrução intestinal ou ascite pode causar desconforto respiratório. A hepatoesplenomegalia com ascite e hidropisia fetal pode ocorrer em casos de doença hemolítica neonatal grave, uma causa potencial de desconforto respiratório grave. A hepatomegalia pode coexistir com a congestão pulmonar em doenças como drenagem anômala total das veias pulmonares. A ausência de ruídos hidroaéreos indica íleo paralítico e está associada à sepse, gangrena intestinal ou peritonite.
Exame do sistema nervoso central
Hipotonia é um dos primeiros sintomas de:
Sepse
Asfixia
Distúrbios metabólicos.
A paresia/paralisia do nervo frênico pode precipitar desconforto respiratório e está associada à paralisia de Erb após parto natural traumático. A tração excessiva do pescoço ou a extração pélvica vaginal são as etiologias comuns.
Radiografia torácica
A radiografia torácica é essencial na avaliação inicial do desconforto respiratório.[4][20][21] O local do estômago, fígado e coração deve ser confirmado para se descartar dextrocardia e situs inversus.
O tamanho e o formato do coração podem dar algumas pistas do diagnóstico:
Um coração pequeno pode ser resultado de hipovolemia, insuficiência adrenal devido a asfixia ou hemorragia adrenal, enfisema intersticial pulmonar e enfisema lobar congênito.
Uma cardiomegalia grave está presente na anomalia de Ebstein. Observa-se uma cardiomegalia moderada em lactentes de mães diabéticas (hiperinsulinemia) e na cardiomiopatia (distúrbios metabólicos infecciosos ou asfixia) e insuficiência cardíaca congestiva. Observa-se insuficiência cardíaca congestiva sem anomalia cardíaca intrínseca em coarctação da aorta e malformação arteriovenosa.
Silhuetas cardíacas geralmente descritas em cardiopatias congênitas são:
Aparência de "ovo na extremidade" na transposição dos grandes vasos
Sinal de "boneco de neve" (uma silhueta cardíaca arredondada como o número oito) de drenagem anômala total das veias pulmonares não obstruída, circundado por campos pulmonares "nevados" devido à congestão pulmonar.
Coração em formato de bota "com neve" na tetralogia de Fallot.
A trama vascular pulmonar pode gerar pistas adicionais em relação ao diagnóstico:
Marcações vasculares pulmonares aumentadas e congestão pulmonar são indicativas de shunt esquerda-direita
A trama vascular pulmonar diminuída (campos pulmonares oligoêmicos) indica estenose ou atresia pulmonar com shunt ductal inadequado. Também pode ocorrer na hipertensão pulmonar persistente do neonato.
Deve-se verificar a expansão dos pulmões (volume pulmonar) nos dois lados. Os filmes inspiratórios normais devem ter 8 espaços intercostais de campos pulmonares nos dois lados. A paralisia diafragmática (mais comumente observada no lado direito) manifesta-se pela elevação da cúpula diafragmática direita por mais de 2 espaços intercostais em relação ao lado esquerdo. Isso pode simular uma atelectasia do lobo inferior direito. Campos pulmonares hiperinsuflados são observados ocasionalmente no enfisema lobar ou lesões císticas dos pulmões. A prevalência de fugas espontâneas de ar que causam pneumotórax e pneumomediastino em neonatos de termo é de aproximadamente 1% a 2%.[Figure caption and citation for the preceding image starts]: Pneumotórax (lado direito)Do acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].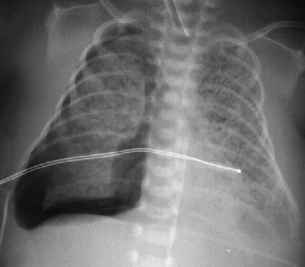 [Figure caption and citation for the preceding image starts]: Pneumomediastino sem pneumotóraxDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Pneumomediastino sem pneumotóraxDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].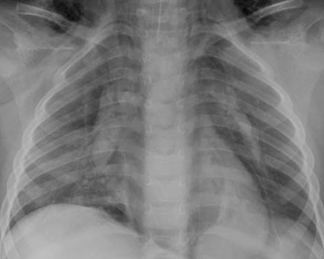 [Figure caption and citation for the preceding image starts]: Pneumomediastino com pneumotórax (lado esquerdo)Do acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Pneumomediastino com pneumotórax (lado esquerdo)Do acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].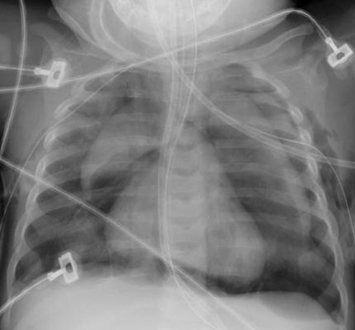
Alguns achados pulmonares característicos na radiografia torácica estão associados a patologias específicas:
Taquipneia transitória do neonato: os campos pulmonares podem parecer turvos com volume pulmonar normal e aumento da trama peri-hilar, frequentemente com fluido na fissura horizontal.[Figure caption and citation for the preceding image starts]: Taquipneia transitória do neonato (síndrome do desconforto respiratório tipo 2): estrias peri-hilares e fluido na fissura horizontal à direitaDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
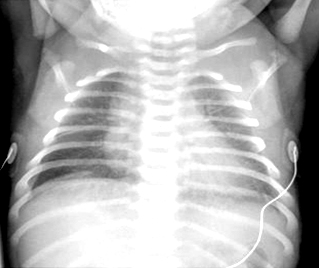
Síndrome do desconforto respiratório (SDR): a radiografia torácica pode parecer relativamente normal nos estágios iniciais. Conforme a SDR se agrava, o padrão retículo-granular característico e os broncogramas aéreos tornam-se evidentes. O volume pulmonar diminui significativamente na SDR grave.[Figure caption and citation for the preceding image starts]: Doença da membrana hialina (síndrome do desconforto respiratório tipo 1): broncogramas aéreos e um padrão retículo-granularDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
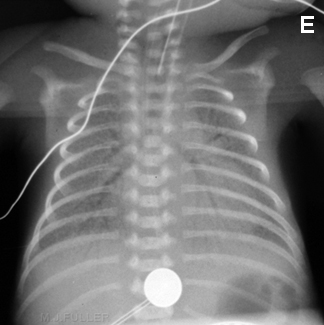
Síndrome da aspiração meconial: infiltrados flocosos, áreas irregulares de atelectasia e áreas de hiperinsuflação devida ao aprisionamento de ar podem ser evidentes.[Figure caption and citation for the preceding image starts]: Síndrome da aspiração meconialDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].

Derrame pleural (resultante de quilotórax ou outras causas): visível no aspecto lateral dos campos pulmonares como uma opacidade linear. Nos derrames grandes, um lobo inteiro pode parecer opaco, com deslocamento mediastinal para o lado contralateral.[Figure caption and citation for the preceding image starts]: Derrame pleural (lado direito) com deslocamento mediastinal para o lado esquerdoDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
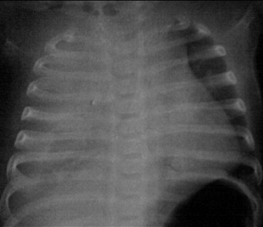
Atelectasia lobar: observa-se o deslocamento mediastinal para o lado ipsilateral. Na condensação pneumônica, que pode simular a atelectasia, não há deslocamento mediastinal.
Hérnia diafragmática congênita: logo após o nascimento, uma grande área de opacidade pode ser o único achado em vez do achado clássico de gases intestinais no tórax. Ela deve ser diferenciada da CPAM (congenital pulmonary airway malformation [malformação congênita das vias aéreas pulmonares], anteriormente conhecida como CCAM [congenital cystic adenomatoid malformation; malformação adenomatóide cística congênita]).[Figure caption and citation for the preceding image starts]: Hérnia diafragmática congênitaDo acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Malformação congênita da via aérea pulmonar (CPAM; antes conhecida como malformação adenomatoide cística congênita [MACC])Do acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Malformação congênita da via aérea pulmonar (CPAM; antes conhecida como malformação adenomatoide cística congênita [MACC])Do acervo de Ponthenkandath Sasidharan, MD; usado com permissão [Citation ends].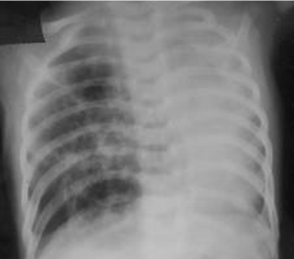
CPAM: pode aparecer como uma lesão multicística preenchida por ar.
É importante verificar a caixa óssea torácica. Na distrofia torácica asfixiante, a caixa torácica será pequena e estreita. O tórax pode ter o formato de um sino em lactentes com hipotonia grave. Deve-se verificar se há fraturas nas costelas, no úmero ou nas clavículas após partos normais difíceis, já que o lactente pode desenvolver desconforto respiratório devido à dor e à imobilização do tórax.
Ultrassonografia
O exame de ultrassonografia do movimento diafragmático durante a respiração espontânea pode detectar um movimento paradoxal na paralisia diafragmática. Derrame pleural, eventração diafragmática (elevação anormal de um diafragma intacto) e tamanho/local do fígado/baço também podem ser determinados.
Outros exames de imagem
Tomografia computadorizada do tórax ocasionalmente é útil se o diagnóstico não for claro e pode identificar anormalidades congênitas e tumores no mediastino, pulmões e coração. Cianose associada à alimentação pode ser resultante de falta de coordenação na sucção e deglutição, refluxo gastroesofágico, paralisia das pregas vocais, fenda laríngea, asfixia grave ao nascimento ou fístula traqueoesofágica. Um gastroenterologista pediátrico pode recomendar pHmetria ou estudo de contraste do trato gastrointestinal superior para descartar refluxo gastroesofágico grave.
Oximetria de pulso
O monitoramento da oximetria de pulso é recomendado para todos os lactentes com desconforto respiratório e cianose, pois a avaliação clínica da cor ao nascimento varia.[22] É um método preciso, confiável e não invasivo de monitorar a saturação do oxigênio nos lactentes.[23][24][25][26] Na cianose grave com desconforto respiratório, as saturações de oxigênio pré e pós-ductais devem ser monitoradas para detectar o gradiente no canal arterial. Para esse procedimento, deve-se colocar sondas de oximetria de pulso na mão direita e em um membro inferior (nunca na mão esquerda). A acrocianose é um achado comum em neonatos. Geralmente apresenta remissão espontânea.
O rastreamento de oximetria de pulso é, atualmente, uma prática aceitável para detecção precoce de cardiopatias congênitas críticas (CCCs) graves no neonato e pode detectar malformações com risco de vida antes que os sintomas se desenvolvam.[27][28]
[  ]
Um corpo de evidências significativo demonstrou a eficácia dessa estratégia na redução das taxas morbidade e mortalidade em crianças pequenas.[28][29] O rastreamento para CCC tem sido amplamente implementado nos EUA e Europa e complementa os exames físicos com relativamente poucos rastreamentos falso-positivos.[28][30]
]
Um corpo de evidências significativo demonstrou a eficácia dessa estratégia na redução das taxas morbidade e mortalidade em crianças pequenas.[28][29] O rastreamento para CCC tem sido amplamente implementado nos EUA e Europa e complementa os exames físicos com relativamente poucos rastreamentos falso-positivos.[28][30]
Exames laboratoriais
A gasometria arterial pode ajudar a determinar a oxigenação, a ventilação e o estado ácido-básico do lactente. Na metemoglobinemia, a PaO₂ é normal mesmo com cianose. O lactato sérico elevado é indicativo de fornecimento de oxigênio inadequado.
Hemograma completo com contagem diferencial é um exame importante para descartar policitemia, anemia, neutropenia, leucopenia, razão I:T (contagem de neutrófilos imaturos em relação ao total) anormal e trombocitopenia como sinais de sepse.
Se há suspeita de sepse, deve-se obter uma hemocultura imediatamente e iniciar a antibioticoterapia. Deve-se realizar uma punção lombar em lactentes estáveis, mas sem atrasar o início da antibioticoterapia.
Uma acidose metabólica significativa pode indicar insuficiência cardíaca, sepse, asfixia ou distúrbios metabólicos. O fechamento do canal arterial em um lactente com lesão cardíaca ducto-dependente pode causar choque e acidose metabólica grave com cianose e desconforto respiratório.
A medição correta da glicose sanguínea é essencial para o diagnóstico e controle da hipoglicemia neonatal. Recomenda-se seguir os protocolos locais e as diretrizes sobre amostragem e medição ideal do sangue.[31]
Deve-se obter os níveis de cálcio e magnésio depois de excluir outras causas. Hipocalcemia e hipomagnesemia são associadas à irritabilidade do sistema nervoso central e convulsões.
Se clinicamente indicado, deve-se realizar rastreamento metabólico de urina e toxicológico de urina/mecônio.
eletrocardiograma (ECG)
O ECG é um exame importante, mas de valor limitado, exceto no diagnóstico de arritmias.[32][33] Geralmente há predominância do ventrículo direito no neonato, e muitos casos de cardiopatia congênita cianótica terão achados semelhantes. O desvio do eixo para a esquerda com dominância do ventrículo esquerdo é observado na atresia tricúspide ou pulmonar com um septo ventricular intacto. O desvio do eixo para a esquerda é observado com frequência na malformação do canal arteriovenoso, devido a defeitos anatômicos no sistema de condução atrioventricular.
Ecocardiografia
A ecocardiografia é o exame definitivo no diagnóstico de lesões cardíacas congênitas e hipertensão pulmonar. Para esse procedimento, é necessário que haja um técnico treinado para realizar ecocardiografias em neonatos e um cardiologista pediátrico.
O uso deste conteúdo está sujeito ao nosso aviso legal