Abordagem
A variação normal é responsável pela maioria dos casos de baixa estatura. As causas patológicas são numerosas, porém raras, e necessitam de uma avaliação abrangente.[15]
Uma abordagem diagnóstica gradual com uma anamnese cuidadosa, exame físico e uma avaliação laboratorial e radiológica direcionada é recomendada para determinar a etiologia e orientar o tratamento. A primeira avaliação pode não fornecer o diagnóstico e o acompanhamento cuidadoso ao longo de meses ou mesmo de anos, às vezes, é necessário. Medições meticulosas, plotar o gráfico com precisão, derivações da velocidade de crescimento e avaliações do estado puberal ajudam o médico a elucidar a causa.
Após a obtenção de um diagnóstico, é importante reavaliar o paciente periodicamente para confirmar o diagnóstico.[2][8][13][15][27][28]
História
Uma anamnese detalhada é importante para estabelecer a causa da baixa estatura em uma criança.[9][10]
História de nascimento
Comprimento e peso ao nascer e a gestação identificam se a criança nasceu pequena para a idade gestacional.
Complicações perinatais, como hipoglicemia ou micropênis, são sugestivas de deficiência do hormônio do crescimento (GH).
História médica
Dispneia pode sugerir uma causa cardíaca ou pulmonar, como asma moderada/grave ou cardiopatia crônica.
Diarreia pode sugerir doença celíaca ou outras síndromes de má absorção.
Sangue nas fezes pode indicar doença inflamatória intestinal.
Dores articulares e erupções cutâneas podem indicar uma doença inflamatória sistêmica, como a artrite idiopática juvenil.
Infecções respiratórias recorrentes com diarreia podem levantar a suspeita de fibrose cística. Outros sintomas incluem pólipos nasais, puberdade tardia e deficit de crescimento.
O paciente pode ter diabetes mellitus com sintomas de poliúria, polidipsia e perda de peso.
Retardo no crescimento no segundo ano de vida com uma aparência de "querubim" (parecendo muito mais jovem que a idade indicada, com uma relação músculo-gordura baixa) e hipoglicemia perinatal sugere deficiência de GH. O padrão de crescimento na insensibilidade ao GH frequentemente é semelhante ao da deficiência de GH, com baixa estatura extrema.
Pode haver uma história de cefaleia ou diplopia, sugestiva de um craniofaringioma com outra disfunção do hormônio hipofisário, ou pode existir uma história de cirurgia cerebral recente.[29] A criança pode ser uma sobrevivente de longo prazo de outras neoplasias malignas, como leucemia linfoblástica aguda, tendo recebido quimioterapia ou radioterapia.[30] Radioterapia na coluna vertebral acarreta baixa estatura desproporcional.[20]
Ganho de peso recente, acne, oscilações de humor e cefaleias podem estar presentes com a síndrome de Cushing.
Fadiga, intolerância ao frio, pele seca, queda de cabelos, constipação, letargia e ganho de peso sugerem hipotireoidismo.
A presença de múltiplas anormalidades sistêmicas congênitas (por exemplo, síndrome de Turner, trissomia do cromossomo 21, síndrome de DiGeorge) pode levantar a suspeita de baixa estatura sindrômica.[31]
História de anormalidades psicológicas, ingestão alimentar compulsiva, purgação e imagem corporal alterada sugerem anorexia nervosa ou bulimia nervosa.
História familiar
Colete qualquer história de doença crônica ou ingestão pré-natal de álcool ou outras drogas.
A altura dos pais e o cálculo da altura-alvo, o peso e a altura de irmãos devem ser obtidos. Uma história de desenvolvimento puberal tardio nos pais ou de consanguinidade parental também deve ser obtida.
A história social deve verificar a dinâmica familiar e suspeitar de qualquer sinal de negligência, abuso ou privação alimentar. A ligação e interação entre os pais e a criança devem ser observadas.
História alimentar
A ingestão calórica e o acesso a alimentos adequados devem ser assegurados.
História medicamentosa
O tratamento crônico com corticosteroide pode levar à baixa estatura iatrogênica.
Pacientes com diabetes mellitus podem já estar recebendo insulinoterapia.
A história de uso de outros medicamentos, como o tratamento do transtorno do deficit de atenção com hiperatividade, deve ser obtida.
Desenvolvimento
Pode ser retardado na baixa estatura sindrômica, como na síndrome de Prader-Willi, síndrome de DiGeorge e trissomia do cromossomo 21.
Também pode ser retardado em casos graves de privação psicossocial.
Dados de crescimento
O exame do crescimento de uma criança ao longo dos anos pode fornecer pistas importantes para o diagnóstico correto. Medições precisas, usando gráficos de crescimento específicos para a idade e sexo corretos, são obrigatórias para confirmar que a criança é baixa. Deve-se usar de cautela ao calcular a altura e o peso com base na idade cronológica real da criança. O comprimento deve ser medido na posição supina em lactentes até 2 anos de idade e, depois disso, na posição ortostática.
O perímetro cefálico deve ser acompanhado em crianças <3 anos de idade. A hidrocefalia pode estar presente com acondroplasia ou tumores do sistema nervoso central (SNC).
A altura deve ser idealmente medida com um estadiômetro montado na parede certificando-se de que a criança está descalça, em posição ortostática reta e sem encostar na parede, com os pés juntos e olhando diretamente para frente. O comprimento do lactente deve ser medido desde o topo da cabeça ao calcanhar estendido sobre uma plataforma firme com uma placa fixa para a cabeça e uma móvel para os pés.
Gráficos de crescimento
Médicos nos EUA utilizam gráficos de crescimento desenvolvidos pelos Centros de Controle e Prevenção de Doenças (CDC). CDC: growth charts Opens in new window Em 2006, a Organização Mundial da Saúde (OMS) lançou gráficos internacionais de crescimento para crianças de 0 a 59 meses. Semelhantes aos gráficos de crescimento de 2000 do CDC, esses gráficos descrevem o peso por idade, comprimento (ou estatura) por idade, peso por comprimento (ou estatura) e índice de massa corporal por idade.
Os gráficos de crescimento internacionais da OMS de 2006 são recomendados para crianças <24 meses. Nos EUA, os gráficos de crescimento do CDC devem continuar a ser usados para a avaliação do crescimento de pessoas de 2 a 19 anos de idade.[32]
Os gráficos da OMS refletem os padrões de crescimento em crianças amamentadas
A recomendação da utilização dos gráficos internacionais de crescimento da OMS de 2006 para crianças <24 meses se baseia em várias considerações, incluindo o reconhecimento de que o aleitamento materno é o padrão recomendado para a alimentação do lactente. Uma vez que os lactentes alimentados com leite materno demonstram crescimento mais lento do 3º ao 18º meses de vida em comparação com os lactentes alimentados com fórmula infantil, menos crianças serão identificadas como abaixo do peso usando os gráficos da OMS em comparação com os gráficos do CDC. Entretanto, ganhar peso mais rapidamente que o indicado pelos gráficos da OMS pode sinalizar sinais precoces de sobrepeso.[Figure caption and citation for the preceding image starts]: Gráficos de crescimento da Organização Mundial da Saúde (OMS) e dos Centros de Controle e Prevenção de Doenças (CDC)Do acervo de Maria G Vogiatzi MD [Citation ends].
O Royal College of Pediatrics and Child Health do Reino Unido produziu gráficos de crescimento baseados nos padrões de crescimento infantil da OMS. Royal College of Paediatrics and Child Health: UK-WHO growth charts, 0-18 years Opens in new window O National Institute for Health and Care Excellence (NICE) recomenda o uso desses gráficos de crescimento do Reino Unido-OMS na diretriz de 2017 sobre o deficit no crescimento infantil.[33]
Gráficos para bebês prematuros e específicos para a presença doenças
O crescimento de lactentes prematuros deve ser plotado em gráficos concebidos para levar em conta a sua idade gestacional (isto é, até 24 meses para peso, 40 meses para comprimento e 18 meses para perímetro cefálico).
Os gráficos de crescimento específicos para determinadas doenças também podem ser utilizados para a baixa estatura sindrômica para comparar dados de crescimento com dados de outras crianças com a mesma patologia (por exemplo, síndrome de Turner, acondroplasia, trissomia do cromossomo 21).[34] Gráficos especiais podem ser usados para traçar os segmentos superiores e inferiores separadamente.
Baixa estatura proporcional: envolvendo igualmente o tronco e os membros inferiores.
Baixa estatura desproporcional: envolve um segmento mais que o outro. Geralmente sugere um diagnóstico de displasia esquelética, como acondroplasia (segmento inferior curto), ou distúrbio da coluna vertebral, como irradiação prévia da coluna (segmento superior curto).[18][22]
Peso versus altura
É importante identificar o que é mais afetado, se o peso ou a altura da criança.
Relação de peso-altura normal ou diminuída sugere ingestão calórica inadequada ou doença crônica como etiologia para a baixa estatura.
Uma relação de peso-altura elevada sugere uma etiologia endócrina, como deficiência de hormônio do crescimento (GH), insensibilidade ao GH, hipotireoidismo ou excesso de glicocorticoides, e o paciente deve ser encaminhado a um endocrinologista pediátrico.
Altura-alvo
O crescimento está fortemente relacionado ao potencial genético. A altura-alvo da criança é calculada da seguinte forma:
Menina = ([altura da mãe em polegadas + altura do pai em polegadas]/2) - 2.5 polegadas
Menino = ([altura da mãe em polegadas + altura do pai em polegadas]/2) + 2.5 polegadas.
Uma criança com baixa estatura que está crescendo perto de seu percentil de altura-alvo provavelmente apresenta um quadro de baixa estatura familiar.[35] Uma desaceleração do crescimento durante os primeiros 2 anos, seguida por uma velocidade de crescimento normal, com uma aceleração tardia na adolescência, levando a uma altura final próxima à altura-alvo, sugere um atraso constitucional no crescimento e desenvolvimento.[Figure caption and citation for the preceding image starts]: Baixa estatura familiar (TH: estatura-alvo [do inglês "target height"])Do acervo de Maria G Vogiatzi MD [Citation ends]. [Figure caption and citation for the preceding image starts]: Retardo constitucional do crescimento e desenvolvimento (TH: estatura-alvo [do inglês "target height"])Do acervo de Maria G Vogiatzi MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Retardo constitucional do crescimento e desenvolvimento (TH: estatura-alvo [do inglês "target height"])Do acervo de Maria G Vogiatzi MD [Citation ends].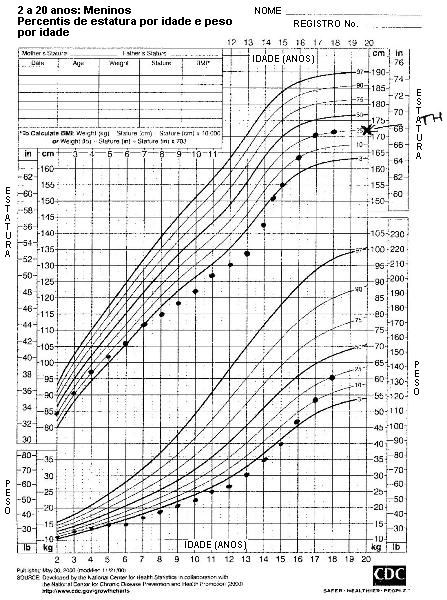
Velocidade de crescimento
Durante a avaliação de uma criança com baixa estatura, é importante ter as medições seriadas plotadas em um gráfico do crescimento.
A velocidade do crescimento determina a mudança da altura com o decorrer do tempo. Ela é calculada como a diferença de altura em 2 ocasiões diferentes anualizada ao longo de um ano. A velocidade de crescimento depende da idade e do estado puberal.
A altura, delineada com estabilidade ao longo de determinado percentil no gráfico de crescimento, reflete uma velocidade normal de crescimento. O cruzamento de percentis no sentido descendente ou ascendente reflete velocidade de crescimento anormalmente baixa ou acelerada, respectivamente.[8][Figure caption and citation for the preceding image starts]: Grave deficiência de hormônio do crescimento anterior ao tratamento (TH: estatura-alvo [do inglês "target height"])Do acervo de Maria G Vogiatzi MD [Citation ends].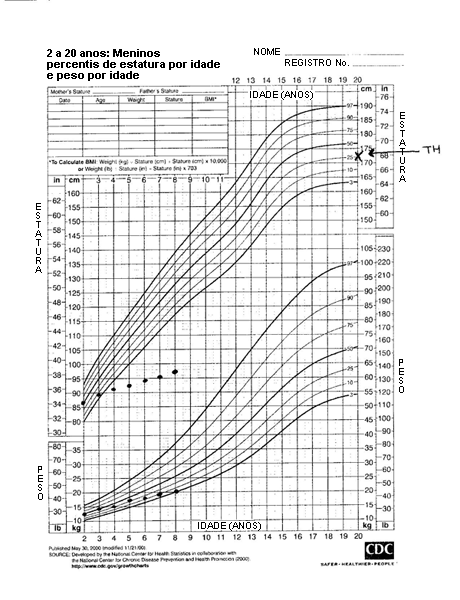
Exame físico
Uma revisão completa dos sistemas deve ser realizada para ajudar a descartar uma síndrome não diagnosticada ou uma afecção clínica crônica.
Características dismórficas:[9][10]
Trissomia do cromossomo 21: hipotonia, fendas palpebrais oblíquas para cima, face redonda, micrognatia, prega palmar única, braquicefalia
Síndrome de Turner: pescoço alado, implantação baixa de cabelo na região posterior do pescoço, tórax largo, ângulo exterior do braço no cotovelo aumentado, hipertelorismo, orelhas com rotação posterior
Síndrome de Russell-Silver: face triangular, assimetria, clinodactilia
Síndrome de Prader-Willi: obesidade, mãos e pés pequenos
Síndrome de DiGeorge: dismorfismo facial menor, fenda palatina
Síndrome de Noonan: hipertelorismo, orelhas de implantação baixa
Deficiência congênita de GH: associada a anormalidades da linha média, como uma fenda labial e fenda palatina, hipoplasia na porção média da face e incisivo central único.
Sinais vitais:
Taquicardia pode indicar insuficiência cardíaca; bradicardia pode sugerir transtornos alimentares ou hipotireoidismo grave
Taquipneia pode ser observada em distúrbios respiratórios, como fibrose cística ou outras doenças cardíacas ou pulmonares crônicas
Palidez pode indicar anemia decorrente de doença crônica, síndromes de má absorção ou neoplasias malignas
Hipotermia pode ser observada no hipotireoidismo crônico
Hipertensão está presente na síndrome de Cushing.
Palidez, pele seca, aspereza facial, queda de cabelos e edema não depressível sugerem hipotireoidismo
Linfedema é observado na síndrome de Turner
Aumento de peso e características cushingoides ("corcova de búfalo", hirsutismo, estrias violáceas) estão presentes na síndrome de Cushing; aparência de "querubim" (parecendo muito mais jovem que a idade indicada, com uma relação músculo-gordura baixa) sugere deficiência de GH
Defeitos na linha média, como incisivo único ou fenda palatina, podem ser encontrados na deficiência congênita de GH
Esclera azul e fraturas estão presentes na osteogênese imperfeita
Deformidades ósseas características, como rosário raquítico ou geno varo, sugerem raquitismo
Cáries de mamadeira, maus hábitos de higiene, erupção cutânea grave na área das fraldas sugerem negligência; hematomas em bebês que ainda não engatinham ou hematomas com padrões identificáveis em crianças mais velhas sugerem abuso, da mesma forma que lesões mal explicadas; hemorragias retinianas podem estar presentes, caso a criança tenha sido violentamente sacudida
A baixa estatura desproporcional com redução das seções distais ou proximais dos membros superiores ou inferiores é indicativa de displasia esquelética; a cifoescoliose ou outras deformidades da coluna vertebral são evidentes nas crianças com acondroplasia, ou pode haver evidências de cirurgias na coluna
Atrofia muscular, anemia e outros sinais de desnutrição sugerem má absorção, anorexia nervosa, bulimia nervosa, privação alimentar, abuso infantil, negligência ou quadros clínicos crônicos graves
Edemas articulares, erupção cutânea e sopro estão presentes na artrite idiopática juvenil.
Exame físico sistêmico:[9][10]
Sopro sugere cardiopatia congênita, isolada ou associada a síndromes genéticas
Sinais de pneumonia podem estar presentes na fibrose cística e em outras doenças respiratórias
Distensão abdominal sugere doença celíaca e outros estados de desnutrição
Um exame neurológico anormal pode ocorrer com tumores do sistema nervoso central (SNC).
Exame físico puberal
O estado puberal precisa ser cuidadosamente avaliado, pois ele indica a maturação esquelética e o potencial de crescimento. O atraso puberal indica uma possibilidade de retardo constitucional do crescimento e desenvolvimento ou hipogonadismo hipogonadotrófico decorrente de hipopituitarismo.
Avaliação da idade óssea
A maturação esquelética é avaliada por radiografia. A aparência radiográfica de centros epifisários representativos é comparada aos padrões apropriados publicados para a idade e o sexo. O método mais comumente utilizado é o de Greulich e Pyle, que examina o punho e a mão esquerda, mas outros métodos, como o exame do joelho, podem ser mais úteis nos lactentes. A idade óssea também pode ser utilizada para prever a altura final, utilizando-se as tabelas de Bayley e Pinneau.[36][37]
Muitas afecções que causam baixo crescimento linear também podem causar um atraso na maturação esquelética, portanto o achado de atraso na maturação não é diagnóstico de qualquer afecção específica.[12] Entretanto, uma idade óssea atrasada indica que a baixa estatura é parcialmente reversível, pois o crescimento linear continuará até a fusão epifisária.
Avaliação laboratorial
A escolha dos exames deve se basear nas potenciais etiologias depois de uma anamnese e um exame físico cuidadosos.
Os exames de primeira linha incluem:[9][10][38]
Hemograma completo
Perfil metabólico completo (para rastreamento de anormalidades eletrolíticas em doenças renais e outras doenças crônicas), incluindo a pesquisa de acidose metabólica e hipocalcemia (por exemplo, na síndrome de DiGeorge e no raquitismo)
Velocidade de hemossedimentação (VHS) para descartar doença inflamatória crônica subjacente não diagnosticada
Transglutaminase tecidual para descartar doença celíaca
Urinálise para descartar infecção, hematúria ou proteinúria (com doença renal crônica) e detectar acidose tubular renal
Testes da função tireoidiana para rastrear o hipotireoidismo
Fator de crescimento semelhante à insulina-1 (IGF-1) e proteína ligadora 3 do IGF (IGFBP-3) para rastreamento de deficiência de hormônio do crescimento (GH)
Cariótipo em meninas para descartar síndrome de Turner.
Os testes subsequentes dependem do diagnóstico e podem incluir:
Testes de estimulação de GH para deficiência de GH; os pacientes também podem precisar de ressonância nuclear magnética do cérebro e avaliação completa da hipófise para identificar patologia coexistente.[39]
Níveis de cortisol diurnos, níveis de cortisol urinário e teste de supressão com dexametasona para síndrome de Cushing
Radiografia do punho e níveis de vitamina D para raquitismo; radiografia de esqueleto para osteogênese imperfeita, acondroplasia
Um teste de geração de IGF-1 em pacientes com GH basal elevado e com suspeita de insensibilidade ao GH
Ecocardiografia para cardiopatia congênita
Avaliação genética com cariotipagem para outras síndromes genéticas
Encaminhamento para um psicólogo para transtornos alimentares
Encaminhamento para uma equipe de proteção à criança caso exista suspeita de abuso ou negligência
Investigações adequadas para doenças crônicas, como teste do suor para fibrose cística, fator reumatoide na artrite idiopática juvenil, hemoglobina glicada (HbA1c) no diabetes mellitus, endoscopia na doença inflamatória intestinal e encaminhamento para o especialista adequado no caso de haver um quadro clínico subjacente não diagnosticado.
Algoritmo de diagnóstico
Uma forma prática para a abordagem do diagnóstico diferencial da baixa estatura patológica é dividir os pacientes entre os que apresentam características dismórficas e os que não apresentam características dismórficas.[40]
As características dismórficas são sugestivas de síndromes genéticas, e podem ser desproporcionais ou proporcionais com base na relação entre os segmentos superior e inferior do corpo. Os pacientes que não são dismórficos podem ser separados de acordo com a relação peso-altura.
O algoritmo a seguir ajudará a limitar o diagnóstico diferencial.[Figure caption and citation for the preceding image starts]: Algoritmo de diagnóstico de baixa estaturaDo acervo de Maria G Vogiatzi MD [Citation ends].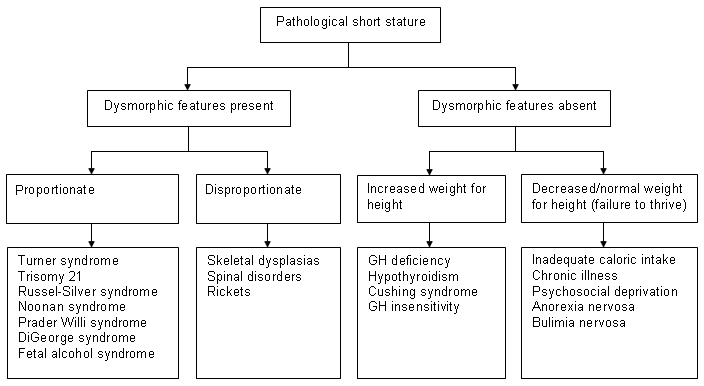
O uso deste conteúdo está sujeito ao nosso aviso legal