Abordagem
A aspiração de corpo estranho é geralmente diagnosticada clinicamente, pois a maior parte dos pacientes apresenta início agudo de sufocamento e tosse intratável (crise de sufocamento).[4]
As crianças podem apresentar uma história de sufocamento durante a alimentação ou brincadeiras, ou uma história de tosse e sibilância que não melhora com o tratamento clínico.[30]
Os modelos de predição para o diagnóstico de aspiração de corpo estranho pediátrico apresentam alto risco de viés e não foram adequadamente validados.[31] Atualmente, não há modelos de predição que possam ser recomendados para orientar a tomada de decisões clínicas.
Pacientes muito jovens e muito velhos podem não ser capazes de fornecer uma história sugestiva de aspiração de corpo estranho, e os sintomas como tosse, sibilância e dispneia são inespecíficos e podem ser provocados por doença pulmonar obstrutiva crônica (DPOC), insuficiência cardíaca congestiva, asma ou pneumonia coexistentes. Nesses casos, a suspeita deve ser grande e os estudos confirmatórios devem ser realizados imediatamente.
Avaliação clínica
As pessoas encontradas de bruços, em decúbito ventral ou em posições de flexão do pescoço e tronco associadas a aspiração e asfixia posicional devem ser colocadas na posição supina para reavaliação.[32]
O diagnóstico rápido é essencial, especialmente em crianças. A broncoscopia tardia (≥24 horas após a chegada ao pronto-socorro) está associada a uma maior taxa de complicações.[33]
Um corpo estranho na traqueia pode resultar em tosse metálica com ou sem perda de voz e estridor bidirecional (durante a inspiração e a expiração). A obstrução completa das vias aéreas e a asfixia podem ser decorrentes de um objeto grande alojado na traqueia ou na laringe.[30]
Os sinais precoces de insuficiência respiratória incluem taquipneia, bradipneia, taquicardia progredindo para bradicardia e esforço respiratório inicial aumentado, que pode levar a esforço respiratório diminuído e inadequado. A cianose, o estridor e o nível alterado de consciência são sinais preocupantes e podem ser indicadores de parada respiratória iminente.
Os sinais preditivos de aspiração brônquica de corpo estranho incluem estridor, asfixia, imagem de objeto radiopaco na radiografia torácica, uma história de aspiração de corpo estranho associada à diminuição unilateral dos murmúrios vesiculares, sibilância localizada, hiperinsuflação obstrutiva ou atelectasia.
Embora geralmente se apresente de forma aguda, a tosse crônica pode ser um sintoma manifesto de inalação de corpo estranho.[34]
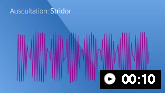
Sons de ausculta: estridor
Sons de ausculta: sibilos expiratórios.
Sons de ausculta: sibilos polifônicos.
Radiografia torácica
Essa é a modalidade de imagem inicial para a suspeita de aspiração de corpo estranho em um paciente estável. As vistas frontal e lateral padrão devem ser obtidas para ajudar a localizar o objeto.[4] As vistas laterais do tecido mole do pescoço devem ser realizadas, caso haja suspeita clínica de envolvimento das vias aéreas superiores. Entretanto, se o paciente estiver em condições críticas e a suspeita de aspiração de corpo estranho for baseada principalmente na história e no exame físico, a radiografia torácica não será necessária. Nesses casos, as vias aéreas devem ser protegidas, se necessário, e deve-se cogitar uma broncoscopia rígida ou flexível.
Os achados característicos na radiografia dependem da densidade do objeto aspirado e da duração dos sintomas. Materiais radiopacos, como moedas, tachas, pinos de metal, brinquedo, ossos, dente e aparelhos dentários podem ser visualizados em radiografias. Entretanto, os corpos estranhos radiopacos são observados em somente 2% a 19% dos pacientes com corpos estranhos aspirados, pois a maior parte dos objetos aspirados é radiolucente. Cabe observar que o material radiopaco que aparece na radiografia pode representar a calcificação da impactação mucoide ou um cálculo brônquico e poderia, portanto, ser um achado falso-positivo.[35]
Materiais orgânicos, como carne e vegetais, são de difícil visualização.[35] Os ossos de peixes como o bacalhau, arenque e salmão são radiopacos, enquanto os ossos da truta, cavala e arenque são radiolucentes.[36] Alguns comprimidos são radiopacos.
A sensibilidade da radiografia torácica realizada no pronto-socorro para aspiração de corpo estranho foi relatada como sendo 22.6%.[37] Os índices falso-negativos variam entre 5% e 30% em crianças e entre 8% e 80% em adultos, provavelmente em virtude de diferenças nas propriedades físicas dos materiais aspirados.
Quando o material aspirado for radiolucente e não identificado na radiografia torácica, os achados inespecíficos que sugerem aspiração de corpo estranho incluem atelectasia, pneumonia, aprisionamento de ar e pneumomediastino. O aprisionamento de ar é um achado radiográfico inicial, resultante da obstrução das vias aéreas por corpo estranho, que age como uma valva esférica, permitindo a entrada do ar no brônquio, mas impedindo a saída dele durante a expiração. As radiografias torácicas expiratórias e inspiratórias, quando viáveis, podem ajudar a detectar o aprisionamento de ar.[38] Em crianças com corpos estranhos aspirados, esse achado demonstrou ter um valor preditivo negativo de 70%.[14] Os achados tardios são geralmente bronquiectasia, abscesso pulmonar e empiema. No entanto, esses achados são inespecíficos e podem ser observados com qualquer forma de obstrução das vias aéreas centrais provocada por tumores benignos ou malignos. Além disso, uma radiografia torácica normal é realizada, na média, em 25% dos casos e, portanto, não exclui estudos diagnósticos adicionais.
Tomografia computadorizada (TC) do tórax
Em adultos, a TC do tórax pode detectar, em até 80% dos casos, corpos estranhos não visualizados na radiografia torácica.[39] Essa modalidade é particularmente útil em pacientes com sintomas respiratórios crônicos ou com pneumonia recorrente. As TCs com resultados falso-negativos podem ocorrer, especialmente com espessura de corte de 10 mm, que talvez não detecte pequenos objetos, assim como em pacientes com dispneia grave que apresentam qualidade de imagem comprometida por artefatos de movimento.[4] Os achados de TC incluem a demonstração do corpo estranho no lúmen das vias aéreas, além dos achados indiretos, como atelectasias (em 62.5% dos casos), hiperlucência (43.75%), bronquiectasia (31.25%), condensação lobar (18.75%), opacidades em formato de árvore em brotamento (18.75%), derrame pleural ipsilateral (18.75%), linfadenopatia ipsilateral (31.25%) e espessamento da parede brônquica adjacente ao corpo estranho (43.75%).
A TC do tórax pode ajudar a reduzir o número de broncoscopias negativas realizadas em pacientes pediátricos.[40] A TC com multidetectores (TCMD) de baixa dose com broncoscopia virtual (não invasiva) pode ser usada para diagnosticar a aspiração de corpo estranho em crianças e para determinar a localização exata da obstrução antes da broncoscopia. Tem sensibilidade de 92% a 100% e especificidade de 80% a 85%.[41][42] Os falso-positivos ocorrem por causa de secreções e tumores endobrônquicos.
Os estudos sugerem que, na presença de um diagnóstico clínico positivo e de uma radiografia torácica negativa, a broncoscopia virtual deve ser considerada em todas as crianças com suspeita de aspiração traqueobrônquica, de modo a evitar a broncoscopia rígida.[42]
Em adultos, a broncoscopia deve ser realizada para confirmar ou diagnosticar causas alternativas de obstrução das vias aéreas.[Figure caption and citation for the preceding image starts]: TC do tórax com material de contraste intravenoso mostrando colapso total do lobo inferior esquerdo com um objeto radiopaco dentro do brônquio principal inferior esquerdo, circundado por um halo de arBMJ Case Reports 2008 (doi:10.1136/bcr.06.2008.0013). Copyright 2008 BMJ Group Ltd [Citation ends].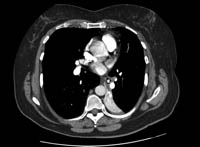
Broncoscopia
A broncoscopia determina a natureza exata do corpo estranho, a localização, o grau de obstrução das vias aéreas e as anormalidades mucosas associadas, como edema de mucosa e tecido de granulação.
A broncoscopia rígida deve ser realizada em caso de estridor, asfixia, objeto radiopaco na radiografia torácica, história de aspiração de corpo estranho associada à diminuição unilateral dos murmúrios vesiculares, sibilância localizada, hiperinsuflação obstrutiva ou atelectasia.[14][43][44][45] Em todas as outras circunstâncias, a broncoscopia flexível deve ser realizada antes, para confirmação do diagnóstico.[14][45]
Em crianças estáveis, com suspeita de aspiração de corpo estranho, a broncoscopia flexível mostrou confirmar com segurança o diagnóstico e pode ser usada para fins terapêuticos.[5][44][46][47] A broncoscopia flexível mostrou ser um meio de diagnóstico rápido e definitivo de aspiração de corpo estranho em crianças com sibilância persistente.[48] A broncoscopia rígida é comumente realizada para remoção de corpos estranhos em crianças, mas está associada a altas taxas de broncoscopia inicial negativa (11% a 46%).[14][49]
A broncoscopia flexível é um procedimento custo-efetivo em casos de corpo estranho traqueobrônquico duvidoso em crianças, evitando, assim, a broncoscopia rígida desnecessária e o uso de anestesia geral.[45][50]
Em adultos estáveis, a broncoscopia flexível deve ser usada inicialmente para confirmar os casos suspeitos de aspiração de corpo estranho e pode ser usada para tentar a remoção do corpo estranho.[4][51][52][53] A broncoscopia flexível é o método de escolha em pacientes com trauma cervicofacial e naqueles em ventilação mecânica. Nesses pacientes, a broncoscopia rígida deve ser reservada para uso como uma abordagem terapêutica em vez de uma ferramenta diagnóstica.
O uso deste conteúdo está sujeito ao nosso aviso legal