Abordagem
O edema periférico é um achado do exame físico. Dessa forma, o único teste diagnóstico para determinar a presença de edema é o exame físico e a palpação dos membros. O objetivo da avaliação investigativa é diagnosticar a causa subjacente do edema.
História
Os pacientes relatam edema e uma sensação de tensão nos membros, geralmente pior quanto mais tempo o membro permanece pendente (sujeito à influência da gravidade). Pode haver acúmulo de edema ao redor das coxas, nádegas e sacro nos pacientes incapazes de deambular.
Geralmente, o membro afetado parece pesado ou fraco.
Os pacientes podem relatar que roupas ou joias não cabem mais ou podem indicar alterações no peso total. Se a retenção de fluidos for sistêmica, o peso corporal poderá aumentar até 10%, antes do edema depressível ser evidente.[42]
É importante esclarecer se o edema remite com a elevação: por exemplo, se o edema no tornozelo remite durante a noite. O edema que remite tem maior probabilidade de representar uma produção de fluido intersticial em excesso, enquanto o edema que não melhora significativamente indica um provável problema de drenagem da linfa. O inchaço no linfedema começa nos membros distais e migra em direção proximal.
Velocidade do início
Determina se o edema periférico é agudo ou crônico.
Sintomas associados
Dor na panturrilha, vermelhidão, dor localizada ao longo do sistema venoso profundo, veias superficiais dilatadas no pé e na perna e edema unilateral podem ser sintomas de trombose venosa profunda (TVP).
Presença de dorsalgia ou perda de peso pode indicar neoplasia maligna pélvica que causa congestão venosa dos membros inferiores.
Ao colher a história, é importante esclarecer os sintomas associados às doenças sistêmicas cardíaca, pulmonar, hepática, renal ou endocrinológica para orientar os exames posteriores.
Cardíaco: dispneia, ortopneia e dispneia paroxística noturna podem indicar insuficiência cardíaca; tontura, palpitações, dor torácica.
Pulmonar: dispneia e dor torácica podem ocorrer na embolia pulmonar.
Hepático: distensão abdominal da ascite, desconforto abdominal da congestão hepática.
Renal: pode ocorrer urina espumosa na síndrome nefrótica (devido ao aumento do conteúdo de proteína); alterações no débito urinário ou na cor da urina.
Endocrinológico: fadiga, intolerância ao frio, pele seca, constipação, ganho de peso e cabelo grosso podem indicar hipotireoidismo; um padrão cíclico de edema pode indicar edema pré-menstrual.
História médica pregressa
A história recente é importante, especialmente uma história de trauma, cirurgia ou imobilização prolongada, o que aumentaria o risco de trombose venosa.
A gestação está associada ao edema de membros inferiores a partir do segundo trimestre.
História de trombose venosa predispõe a insuficiência venosa crônica.
Malignidade prévia, radiação, cirurgia ou infecção podem causar linfedema secundário.[13]
Traumatismo penetrante na virilha ou axila pode causar linfedema secundário.
História de medicamentos
Uma associação temporal estreita entre o aparecimento de edema e o início de medicamentos, como anti-inflamatórios não esteroidais, bloqueadores dos canais de cálcio, tiazolidinedionas, corticosteroides, gabapentina, pregabalina ou contraceptivos orais contendo estrogênio, agentes quimioterápicos ou levodopa, daria suporte a uma etiologia induzida por medicamentos.[8][43][44]
Inibidores da ECA podem desencadear angioedema.
História social
As atividades da vida diária podem ajudar a identificar outras causas de edema e revelar o impacto do edema sobre a qualidade de vida. Pergunte sobre hábitos de sono (na cama ou em uma cadeira) e uso de aparelhos ou outros auxílios para caminhar.
História familiar
Pode sugerir linfedema primário.
Histórico de viagens recentes
Investigue se o paciente visitou áreas endêmicas para filariose.
Exame físico
O grau de edema é geralmente descrito em uma escala de 0 a 4+, por ordem de gravidade crescente.[42] Um método de avaliação clínica utiliza o seguinte escore:[45]
[Figure caption and citation for the preceding image starts]: Um escore de avaliação clínicaCriado pelo BMJ Knowledge Centre como base em Brodovicz KG, McNaughton K, Uemura N, et al. Reliability and feasibility of methods to quantitatively assess peripheral edema. Clin Med Res. 2009 Jun;7(1-2):21-31. [Citation ends].
Descrever o nível em que o edema se estende em direção proximal nos membros também é útil para comunicar a gravidade do edema periférico. No entanto, essas descrições não são precisas e podem oscilar, dependendo do posicionamento do paciente.
A circunferência do tornozelo é um exame quantitativo simples para a prática clínica com boa confiabilidade inter-avaliadores. É medida 7 cm em direção proximal ao maléolo medial.[45]
O sinal de Stemmer está presente caso o examinador não consiga pinçar uma prega de pele na base do segundo pododáctilo do paciente. É um teste sensível para linfedema primário e secundário.[46] O linfedema é depressível nos estágios iniciais e se torna não depressível devido ao depósito adiposo e à fibrose quando o linfedema é crônico e avançado.
Um fator fundamental de discriminação para restringir as etiologias é determinar se o edema está limitado a um único membro ou se é generalizado. Edema generalizado sugere uma doença sistêmica como insuficiência cardíaca, cirrose ou síndrome nefrótica. Edema localizado sugere uma anormalidade linfática ou venosa localizada.
O exame físico completo é crucial, com foco particular nos sistemas cardiovascular e respiratório.
Os achados do exame físico que podem indicar uma causa subjacente para edema periférico incluem:
Cardiovascular: bulha cardíaca B3 ou B4 adicional, ritmo de galope, aumento da pressão venosa jugular na insuficiência cardíaca; pulso paradoxal, atrito pericárdico, bulha cardíaca hipofonética e pressão venosa jugular elevada na doença pericárdica; sinal de Kussmaul (elevação da pressão venosa jugular na inspiração), bulha cardíaca B3, sopro na regurgitação mitral, pressão venosa jugular elevada na cardiomiopatia restritiva; sopro sistólico região esternal inferior esquerda e impulso ventricular proeminente na região paraesternal esquerda na regurgitação tricúspide.
Respiratório: estertores em caso de edema pulmonar, sibilo no cor pulmonale causado por DPOC.
Abdominal: esplenomegalia, ascite, icterícia, nevos arâneos e veias periumbilicais aumentadas (cabeça de medusa) na cirrose; hepatomegalia com sensibilidade à palpação na síndrome de Budd-Chiari, hepatomegalia e ascite na insuficiência cardíaca, cardiomiopatia restritiva ou regurgitação tricúspide; massa palpável na parte inferior do abdome pode indicar tumor que causa pressão externa nas veias pélvicas.
Dermatológicos: presença de veias varicosas, fibrose, úlceras ou alterações cutâneas (como coloração por hemossiderina, atrofia branca e dermatite de estase venosa) sugerem insuficiência venosa crônica. Geralmente, uma insuficiência linfática coexiste com a insuficiência venosa. Assimetria das panturrilhas, calor, sensibilidade e eritema, veias superficiais dilatadas e/ou fascículos palpáveis atrás da perna ocorrem na TVP. O edema periorbital é característico de síndrome nefrótica. No mixedema ocorrem pele seca e cabelos grossos.
Musculoesquelético: dor intensa ao alongamento passivo na síndrome compartimental, desproporcional à gravidade da lesão. Na síndrome compartimental, o exame do pulso pode estar normal, e, a menos que uma artéria esteja lesionada, há enchimento capilar. Função de bomba muscular da panturrilha prejudicada; pode estar associada a órteses tornozelo-pé ou a pé pendente.
Geral: taquipneia, taquicardia, estado mental alterado, hipotensão, débito urinário reduzido, diarreia, pele quente e corada ou com sudorese fria na sepse. Obesidade, amígdalas grandes, pescoço curto com circunferência larga sugerem apneia obstrutiva do sono.
[Figure caption and citation for the preceding image starts]: Atrofia branca e deposição de hemossiderina em paciente com insuficiência venosa crônicaDo acervo de Dr. Joseph L. Mills; usado com permissão [Citation ends].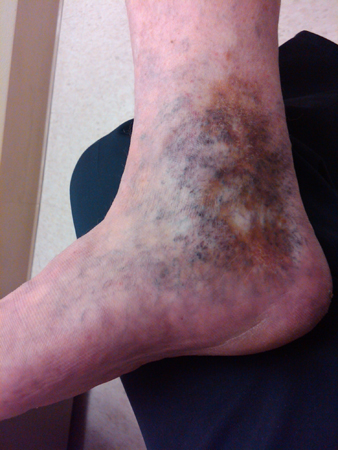
Teste diagnóstico
A etiologia de edema subjacente pode ser sugerida por meio de exames de rastreamento básicos.[6][47]
São indicados testes bioquímicos séricos, painel de função hepática, proteínas séricas, albumina e urinálise. Níveis de hormônio estimulante da tireoide, troponinas cardíacas, peptídeo natriurético do tipo B (PNB)/fragmento N-terminal do peptídeo natriurético tipo B (NT-proPNB), ECG, radiografia torácica e/ou ecocardiografia podem ser úteis quando algumas características da história ou do exame físico sugerirem doença endócrina ou cardiopulmonar.
A avaliação da drenagem linfática com linfocintilografia pode ser considerada quando a avaliação clínica e as investigações tiverem descartado fatores vasculares locais e sistêmicos como causa do edema periférico. A linfocintilografia raramente é usada na investigação de rotina do edema periférico.
[Figure caption and citation for the preceding image starts]: Abordagem do paciente com edema periférico. TVP, trombose venosa profunda; HTN, hipertensãoCriado por Ethan Cumbler, MD [Citation ends].
Edema assimétrico
Para os pacientes com edema periférico assimétrico e sem causa aparente (como radiação ou dissecção cirúrgica de linfonodos), os exames devem se concentrar na obstrução venosa proximal ou linfática.
Uma ultrassonografia duplex da veia cava inferior ou dos vasos ilíacos deve ser considerada se houver suspeita de uma causa proximal, e pode identificar insuficiência venosa, trombose venosa ou lesões não trombóticas da veia ilíaca (por exemplo, síndrome de May-Thurner [compressão da veia ilíaca comum esquerda pela sobreposição da artéria ilíaca comum direita]).
A ultrassonografia pode identificar regiões hipoecoicas superficiais aos músculos mediais da panturrilha caso um cisto de fossa poplítea tenha se rompido. A ultrassonografia pélvica pode revelar a presença de uma massa que esteja causando compressão preferencial do fluxo venoso de um dos membros inferiores.
A tomografia computadorizada ou a ressonância nuclear magnética podem ser consideradas se houver suspeita de doença pélvica ou abdominal.
Se a história levantar suspeita de filariose, são indicados esfregaços sanguíneos para detecção de microfilárias.
O teste genético pode ser solicitado nos pacientes com linfedema primário, embora as causas hereditárias/sindrômicas sejam raras.[48][49][50]
Edema bilateral
Para os pacientes com edema difuso ou bilateral, o foco do diagnóstico inicial está em determinar se um sistema de órgãos está em disfunção.
A proteína e a albumina séricas podem rastrear as etiologias que causam hipoproteinemia, como a síndrome nefrótica, as enteropatias perdedoras de proteínas ou a desnutrição profunda. Um nível baixo de proteínas também é uma característica da cirrose. Se for detectada hipoalbuminemia, serão solicitadas urinálise e creatinina sérica para se determinar se a causa é uma perda renal de proteína, enquanto se solicitam testes da função hepática e exames de coagulação para se avaliar a disfunção hepática sintética.
Exames da urina e hepáticos normais sugerem desnutrição ou enteropatia perdedora de proteína como a causa da hipoproteinemia. A história deve distinguir entre essas duas entidades clínicas.
Bioquímica sérica, ureia e creatinina devem ser solicitadas em caso de suspeita de insuficiência renal, insuficiência cardíaca ou cirrose. Creatinina elevada e taxa de filtração glomerular reduzida indicam doença renal, enquanto a hiponatremia é um achado comum em pacientes com insuficiência cardíaca ou cirrose.
Os níveis de hormônio estimulante da tireoide (TSH) podem ser indicados como parte de uma triagem inicial, especialmente se outras características da história e do exame físico sugerirem hipotireoidismo.
O eletrocardiograma (ECG) e a radiografia torácica são aconselháveis para avaliar evidências de congestão cardíaca, especialmente quando o exame físico demonstrar pressão venosa jugular elevada ou achados anormais ao exame cardiopulmonar.
Caso sejam encontradas anormalidades no eletrocardiograma ou na radiografia torácica, deve-se realizar uma ecocardiografia. A ecocardiografia pode estabelecer a disfunção cardíaca direita ou esquerda como uma causa de características congestivas ou pode sugerir hipertensão pulmonar como resultado de uma doença pulmonar ou distúrbios respiratórios do sono.
A medição do peptídeo natriurético do tipo B ou do NT-proPNB também é útil no diagnóstico ou exclusão de uma insuficiência cardíaca.[51][52] Os exames de acompanhamento avaliam o motivo subjacente para a disfunção cardíaca ou pulmonar.
Linfocintilografia
A linfocintilografia pode distinguir objetivamente a patologia linfática de outras causas de edema periférico; no entanto, ela raramente é usada na investigação de rotina do edema periférico.
Linfocintilografia envolve a injeção subcutânea ou intradérmica periférica de um traçador radiomarcado. As imagens são gravadas com uma câmera gama para demonstrar o fluxo do traçador pelo sistema linfático.
Os sinais de disfunção linfática incluem a violação tardia, assimétrica ou ausente dos linfonodos regionais e "refluxo dérmico" (presença de traçador radiomarcado nos canais linfáticos dérmicos).[53] Um resultado normal mostra transporte simétrico do traçador através de linfonodos distintos.[54] A linfocintilografia tem sensibilidade de 96% e especificidade de 100% para linfedema.[55]
Como colher uma amostra de sangue venoso da fossa antecubital usando uma agulha a vácuo.
Como registrar um ECG. Demonstra a colocação de eletrodos no tórax e nos membros.
O uso deste conteúdo está sujeito ao nosso aviso legal