Etiologia
A taquicardia atrial focal tem várias causas. Ela pode ocorrer em pessoas saudáveis, embora frequentemente haja uma patologia cardíaca subjacente.[1][4][5] As condições associadas incluem cardiomiopatias, cardiopatia isquêmica, cirurgia cardíaca prévia, ablação cardíaca e hipertireoidismo.
Os indivíduos sem patologia cardíaca podem desenvolver este ritmo na presença de estimulantes exógenos, como anfetaminas, cocaína e intoxicação aguda por bebidas alcoólicas. A TA focal é o ritmo manifesto clássico nos pacientes com toxicidade por digoxina, e está tipicamente associada a bloqueio do nó AV.[Figure caption and citation for the preceding image starts]: Taquicardia atrial focal em uma mulher de 88 anos de idade com bloqueio do nó atrioventricular (AV) 2:1 no contexto de terapia com digoxina e 2.8 mmol/L de potássio (2.8 mEq/L)Do acervo de Sarah Stahmer, MD [Citation ends].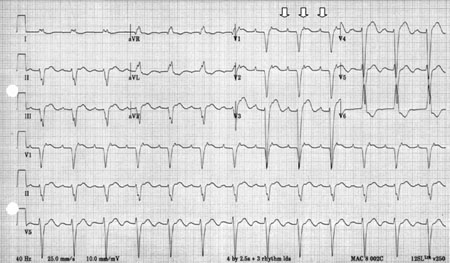 [Figure caption and citation for the preceding image starts]: Taquicardia atrial focal em uma pessoa de 35 anos de idade com história de uso recente de cocaínaDo acervo de Sarah Stahmer, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia atrial focal em uma pessoa de 35 anos de idade com história de uso recente de cocaínaDo acervo de Sarah Stahmer, MD [Citation ends].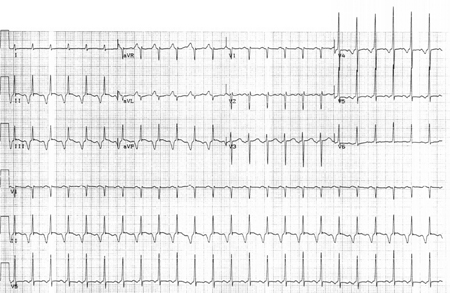 [Figure caption and citation for the preceding image starts]: Taquicardia atrial focal em uma pessoa de 55 anos de idade com cardiomiopatia isquêmicaDo acervo de Sarah Stahmer, MD [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia atrial focal em uma pessoa de 55 anos de idade com cardiomiopatia isquêmicaDo acervo de Sarah Stahmer, MD [Citation ends].
Fisiopatologia
A taquicardia atrial é a menos comum e, frequentemente, a mais desafiadora das taquicardias supraventriculares regulares. Ela pode surgir do átrio ou de estruturas contíguas ao átrio, como as veias pulmonares e a veia cava superior. A anatomia do átrio e das estruturas adjacentes a ele serve como substrato para o início e a propagação da arritmia. O exame eletrofisiológico mostrou haver três mecanismos possíveis: automaticidade anormal do tecido atrial não sinusal, automaticidade desencadeada por atraso após a despolarização, e micro-reentrada dentro dos átrios. Os circuitos de reentrada dependem de áreas de condução diferencial e de recuperação, bem como da presença de limites anatômicos. Um tecido atrial vulnerável por cicatrização, doença ou medicamentos pode originar as taquicardias atriais paroxísticas sustentadas pelos anéis da tricúspide e da mitral limítrofes, pelos orifícios da veia cava, veias pulmonares e seio coronário. Os tecidos atriais, como a crista terminal e as veias pulmonares, são sítios comuns para a automaticidade ou atividade desencadeante. O ECG de 12 derivações raramente oferece pistas sobre a causa. Geralmente, a causa é identificada por exames laboratoriais, raramente pelo exame clínico.
Em pessoas saudáveis, a causa mais provável é a automaticidade aumentada por causa de um único foco no átrio. Ela é geralmente observada na presença de excesso de catecolaminas, exacerbações da doença pulmonar crônica, ingestão aguda de bebidas alcoólicas e desequilíbrio eletrolítico. Esse ritmo costuma acelerar até a frequência máxima e não iniciar com uma contração atrial prematura. Em geral, ele mostra variabilidade entre os batimentos durante o aquecimento e desacelera gradualmente. O contorno da onda P difere da onda P sinusal, com frequências cardíacas geralmente <200 bpm. A taquicardia atrial automática costuma ser incessante, especialmente em crianças.
A reentrada é provavelmente o mecanismo subjacente nas pessoas com tecido atrial doente ou naquelas que tiverem sido submetidas a cirurgia cardíaca ou ablação envolvendo os átrios. A arritmia circunda a cicatriz cirúrgica, formando ramos de taquicardia anatômicos ou funcionais separados. A condução lenta e o bloqueio unidirecional induzido por um batimento prematuro completa o circuito de reentrada. Um batimento atrial prematuro inicia o ciclo de taquicardia, e alternâncias na condução do circuito de reentrada podem encerrar abruptamente a taquicardia, conferindo-lhe uma natureza paroxística.
As taquicardias atriais decorrentes de atividades desencadeadoras são geralmente observadas em pacientes com cardiomiopatia conhecida que tomam digoxina. Esses ritmos costumam ser prolongados e são de difícil tratamento. Eles também são caracterizados por um período de aquecimento no início e um período de resfriamento ao término, em vez da natureza abrupta dos circuitos de reentrada. As taquicardias atriais devidas à toxicidade por digoxina geralmente envolvem bloqueios AV.
Classificação
Taquicardias atriais[1]
Taquicardia sinusal: taquicardia regular com onda P uniforme antes de cada QRS. A frequência mostra variação gradual na resposta a estimulação simpática/parassimpática.
Taquicardia atrial focal: taquicardia recorrente, regular e com frequência cardíaca fixa de 100 a 250 bpm. As ondas P são visíveis antes de cada QRS e apresentam aparência uniforme quando uma única derivação é observada. O início e o término da arritmia são abruptos.
Taquicardia por reentrada do nó atrioventricular: taquicardia regular, com frequência fixa na faixa de 140 a 280 bpm. As ondas P podem estar visíveis, mas geralmente seguem o complexo QRS com um intervalo R-P curto.
Taquicardia atrial multifocal: irregular, com uma frequência cardíaca de 120 a 200 bpm. As ondas P ocorrem antes de cada QRS, e há, pelo menos, três morfologias de onda P diferentes quando se observa uma única derivação.
Flutter atrial: novo episódio de flutter atrial inicial geralmente com frequência cardíaca fixa de 145 a 150 bpm devido a bloqueio AV 2:1 e a uma frequência de flutter atrial de 300 bpm. Quando medicado com agentes bloqueadores do nó AV, a frequência cardíaca pode ser irregular, indicando bloqueio AV variável.
Fibrilação atrial: taquicardia irregular com variação entre os batimentos na frequência cardíaca, com as ondas P sendo substituídas por ondas fibrilatórias.
O uso deste conteúdo está sujeito ao nosso aviso legal