Abordagem
Em muitos pacientes, doenças ulcerativas orais são diagnosticadas após uma correlação cuidadosa da história com achados clínicos, e exames laboratoriais não são necessários. No entanto, como muitas doenças ulcerativas orais se mimetizam umas às outras, o acompanhamento quanto ao desfecho previsto é essencial.
História clínica
É essencial obter uma história completa ao avaliar um paciente que se apresenta com ulceração oral.[86][87] Para evitar viés diferencial, uma história completa deve ser obtida antes do exame clínico. Se uma ulceração oral for encontrada como parte de um exame físico, será boa prática regredir e enfocar novamente na história. As áreas especificas a lidar são as seguintes.
Causa e efeito: o paciente suspeita ou reconhece alguma exposição ou evento temporariamente relacionado que ele acredite estar relacionado à ulceração? Tais achados podem ser evidentes para situações como uma simples mordida na bochecha ou queimadura no palato por pizza (trauma inadvertente), mas sugerem apenas suspeita de sensibilidade a medicamentos, produtos de higiene ou alimentos (por exemplo, estomatite de contato, eritema multiforme [EM], síndrome de Stevens-Johnson, necrólise epidérmica tóxica, reação liquenoide). No trauma autoprovocado, a consciência do paciente varia de nenhuma, como pode ocorrer na encefalite, à compulsiva, como pode ocorrer no transtorno mental.[Figure caption and citation for the preceding image starts]: Queimadura por aspirina tópicaDo acervo do Dr. Huber [Citation ends].
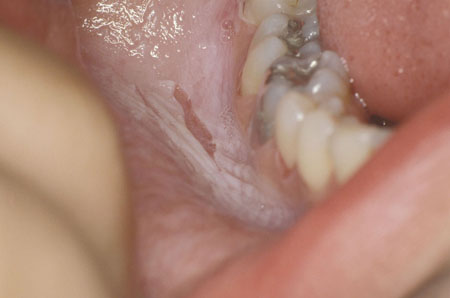 [Figure caption and citation for the preceding image starts]: Líquen plano oralDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Líquen plano oralDo acervo do Dr. Huber [Citation ends].
Início da queixa: o início agudo é mais característico de úlceras associadas a trauma (por exemplo, trauma iatrogênico decorrente de procedimento médico ou dentário), EM, estomatite aftosa recorrente (EAR) menor e infecção. Na doença do enxerto contra o hospedeiro, pode haver uma história de transplante de células-tronco hematopoiéticas. Nas úlceras associadas a trato sinusal, pode haver história de trauma dental, infecção ou doença dental não tratada.
Duração da queixa: a maioria das ulcerações orais remite em até 2 semanas. Qualquer ulceração que não melhore em até 2 semanas deve ser considerada para biópsia. Condições associadas à cronicidade da ulceração oral incluem neoplasia, deficiências nutricionais (por exemplo, deficiências de ferro, folato, vitamina B12 ou vitamina C) e diversas condições dermatológicas, imunológicas e infecciosas (por exemplo, EAR, líquen plano, pênfigo, penfigoide de membranas mucosas [PMM] e infecções fúngicas). O câncer oral está classificado como a sexta neoplasia mais comum em todo o mundo e o terceiro câncer mais comum em países em desenvolvimento.[80] O encaminhamento imediato para avaliação, biópsia e tratamento é obrigatório se houver qualquer suspeita de uma neoplasia oral ou qualquer lesão que não responda como esperado em até 2 semanas. Isso é essencial, pois o atraso no diagnóstico aumenta o risco de o paciente acabar manifestando a doença em estádio avançado.[85][Figure caption and citation for the preceding image starts]: Pênfigo vulgar em uma mulher de 65 anos de idadeDo acervo do Dr. Huber [Citation ends].
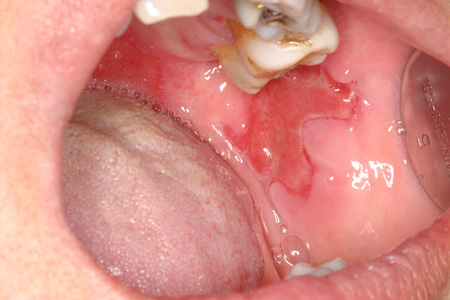 [Figure caption and citation for the preceding image starts]: Penfigoide de membranas mucosas em uma mulher de 53 anos de idadeDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Penfigoide de membranas mucosas em uma mulher de 53 anos de idadeDo acervo do Dr. Huber [Citation ends].
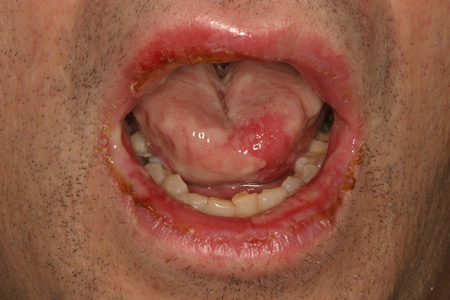
Recorrência: uma história de ocorrência prévia é digna de nota. Condições recorrentes notáveis incluem EAR e herpes recorrente. A exposição contínua a um alérgeno ou fator desencadeante conhecido ou desconhecido pode resultar na recorrência da EM, estomatite de contato e reações liquenoides.[Figure caption and citation for the preceding image starts]: Eritema multiforme em uma mulher de 53 anos de idadeDo acervo do Dr. Huber [Citation ends].
Pródromo: alguns pacientes relatam uma consciência (por exemplo, alterações sensoriais, edema) de EAR ou ulceração por herpes recorrente iminentes.
Hábitos e práticas comportamentais: comportamentos de alto risco, como uso de drogas e abuso de álcool, uso de cigarro e relações sexuais sem proteção, estão associados ao aumento do risco de doenças sexualmente transmissíveis ([DSTs] como sífilis e gonorreia, e câncer oral (carcinoma de células escamosas). Para úlceras associadas a tuberculose, pode haver uma história de desabrigo ou internação em instituições.
Envolvimento extraoral: as ulcerações orais são frequentemente um componente de uma afecção mais global (por exemplo, EM, líquen plano, estomatite ulcerativa crônica, pênfigo, PMM, dermatose linear bolhosa por IgA, epidermólise bolhosa adquirida, síndromes de febre periódica, artrite reativa, lúpus eritematoso, arterite de células gigantes, granulomatose com poliangiite (antes chamada de granulomatose de Wegener), doença de Behçet, deficiência nutricional, infecções). É importante observar que a ulceração oral pode ser a primeira manifestação (lesão mensageira) da doença subjacente. Para úlceras associadas a deficiências nutricionais, pode haver história de anemia, dieta, alcoolismo, distúrbios de absorção (por exemplo, doença de Crohn, doença celíaca, colite ulcerativa). Além disso, o paciente pode apresentar sinais e sintomas constitucionais de palidez, fadiga e mal-estar.
Revisão abrangente dos sistemas: várias afecções sistêmicas (por exemplo, diabetes mellitus, doenças gastrointestinais, doenças hepáticas, desnutrição, neoplasia ou alcoolismo) podem constituir a base da ulceração oral. Via de regra, as condições de prejuízo da imunocompetência devem ser cuidadosamente consideradas. Para os pacientes imunocomprometidos que se apresentam com ulceração oral, as possíveis etiologias aumentam drasticamente e o quadro clínico pode ser mais grave e disseminado. Esses pacientes necessitam de uma avaliação mais agressiva e abrangente. Diversas infecções fúngicas (zigomicose, aspergilose, histoplasmose, blastomicose) que causam úlceras estão associadas a estados de imunossupressão.
Dor e impacto na função: embora a maioria das doenças ulcerativas orais manifeste algum grau de desconforto, pode ser útil para os pacientes classificar a dor e descrever qualquer impacto na função (por exemplo, ao comer, beber, falar e na deglutição). Como exemplo, uma incapacidade de manter a hidratação e a nutrição ao apresentar gengivoestomatite herpética primária aumenta o risco de desidratação e infecção secundária para o paciente. Dor bucal aguda ou crônica (principalmente ao comer e beber) frequentemente está associada a líquen plano e estomatite ulcerativa crônica. Comprometimento da deglutição ou sensação alterada associada a um nódulo ulcerativo de longa duração na borda posterolateral da língua é característico de carcinoma localmente avançado.
Exame físico
O exame físico do paciente deve ser completo e disciplinado.[87] Uma avaliação visual e tátil completa dos tecidos moles da cabeça e do pescoço deve ser realizada antes de se concentrar na queixa principal.[88] Os fatores a considerar incluem o seguinte.
Febre: sugere uma etiologia infecciosa ou possivelmente imunológica (por exemplo, síndromes de febre periódica).
Local das lesões ulcerativas: lesões restritas ou propensas a determinados locais tendem a estar associadas a afec'ções específicas. Por exemplo, na EAR, a superfície queratinizada é preservada; na herpangina, as úlceras estão localizadas no palato mole ou nos pilares das amígdalas; no herpes recorrente, as úlceras estão restritas às superfícies queratinizadas; e no PMM, pode haver envolvimento das gengivas. Nas deficiências nutricionais, as úlceras podem afetar a língua (glossite e queilite angular). Na granulomatose com poliangiite (antes chamada de granulomatose de Wegener) pode haver gengivite hiperplásica com inúmeras petéquias (aparência de morango). Na gengivite ulcerativa necrosante, a infecção bacteriana afeta normalmente os tecidos gengivais interdental e marginal.[Figure caption and citation for the preceding image starts]: Úlcera aftosaDo acervo do Dr. Huber [Citation ends].
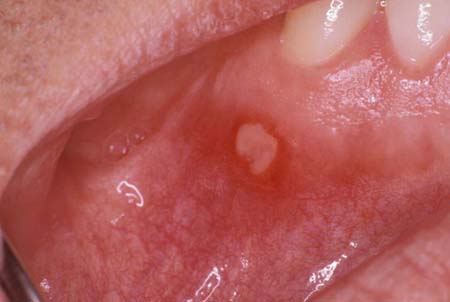 [Figure caption and citation for the preceding image starts]: Penfigoide de membranas mucosas em uma mulher de 53 anos de idadeDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Penfigoide de membranas mucosas em uma mulher de 53 anos de idadeDo acervo do Dr. Huber [Citation ends]. [Figure caption and citation for the preceding image starts]: Gengivite ulcerativa necrosanteDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Gengivite ulcerativa necrosanteDo acervo do Dr. Huber [Citation ends].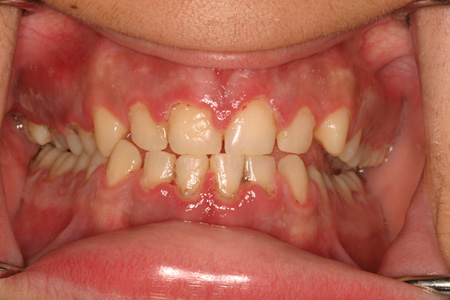 [Figure caption and citation for the preceding image starts]: Gengivoestomatite herpética primária em uma menina de 15 anos de idadeDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Gengivoestomatite herpética primária em uma menina de 15 anos de idadeDo acervo do Dr. Huber [Citation ends].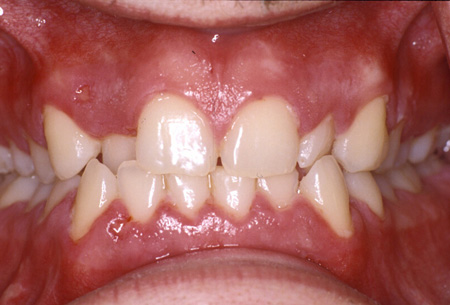
Tamanho das lesões ulcerativas: lesões de origem viral tendem a ser pequenas inicialmente (1-2 mm de diâmetro).
Formato das lesões ulcerativas: lesões ovais ou arredondadas são características de EAR, doença de Behçet e erupções virais iniciais. Lesões com formato irregular sugerem líquen plano, pênfigo, PMM, EAR maior ou carcinoma. À medida que as lesões virais (por exemplo, úlceras herpéticas) se desenvolvem, lesões individuais podem coalescer para formar uma úlcera com formato irregular. Úlceras orais de longa duração frequentemente apresentam uma borda ceratótica elevada. No líquen plano e na reação liquenoide oral, estriações brancas com padrão rendado (estrias de Wickham) geralmente estão presentes. No lúpus eritematoso, pode haver um fino pontilhado de pontos brancos nas úlceras.[Figure caption and citation for the preceding image starts]: Carcinoma de células escamosas oralDo acervo do Dr. Huber [Citation ends].
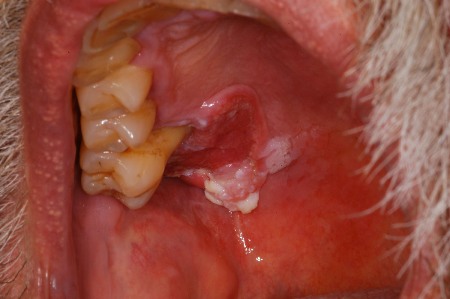 [Figure caption and citation for the preceding image starts]: Úlcera aftosaDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Úlcera aftosaDo acervo do Dr. Huber [Citation ends]. [Figure caption and citation for the preceding image starts]: Líquen plano oralDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Líquen plano oralDo acervo do Dr. Huber [Citation ends]. [Figure caption and citation for the preceding image starts]: Pênfigo vulgar em uma mulher de 65 anos de idadeDo acervo do Dr. Huber [Citation ends].
[Figure caption and citation for the preceding image starts]: Pênfigo vulgar em uma mulher de 65 anos de idadeDo acervo do Dr. Huber [Citation ends]. [Figure caption and citation for the preceding image starts]: Úlcera oral na síndrome de BehçetUsado com a permissão do Dr. Y. Yazici [Citation ends].
[Figure caption and citation for the preceding image starts]: Úlcera oral na síndrome de BehçetUsado com a permissão do Dr. Y. Yazici [Citation ends].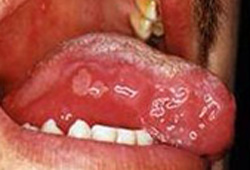
Induração da lesão ulcerativa: isso sugere infecção (por exemplo, fúngica, cancro sifilítico) ou carcinoma. Úlceras profundas e extensas com bordas endurecidas localizadas no palato mole ou duro são características de sialometaplasia necrosante.
Linfadenopatia: nódulos sensíveis à palpação, lisos e totalmente móveis sugerem doença inflamatória aguda. Nódulos revestidos, insensíveis à palpação, firmes ou endurecidos sugerem neoplasia.
Envolvimento extraoral: manifestações extraorais podem estar presentes, como lesões em alvo de EM, vesículas cutâneas associadas a pênfigo, uma erupção cutânea nas mãos e pés na doença de mão, pé e boca e conjuntivite na doença de Behçet, PMM, EM, dermatose linear bolhosa por imunoglobulina A (IgA) e epidermólise bolhosa adquirida. A lesão cutânea clássica do líquen plano apresenta-se como uma pápula roxa, poligonal.[20] Manifestações ungueais são incomuns e consistem em afinamento e sulcos na lâmina ungueal com separação da borda livre distal.[20]
O sinal de Nikolsky tende a ser positivo (ou seja, uma ligeira esfregação da pele esfolia a camada mais externa) em várias lesões, incluindo pênfigo, PMM, pênfigo paraneoplásico, líquen plano oral, epidermólise bolhosa, doença de IgA linear, EM e doença do enxerto contra o hospedeiro.[23]
Exames laboratoriais
Correlacionar a história com achados do exame físico é frequentemente suficiente para determinar o diagnóstico correto e iniciar o tratamento adequado. No entanto, quando a ulceração oral não responde ao tratamento como se espera ou a apresentação inicial é equívoca, exames laboratoriais adicionais ou encaminhamento são necessários. Isso pode incluir o seguinte.
Biópsia para histopatologia: é a base do diagnóstico de qualquer ulceração oral crônica.[81] Imunofluorescência direta é frequentemente usada para avaliar lesões nas quais o diagnóstico não está totalmente claro após exame clínico e histopatologia padrão. Se o médico de atenção primária não se sentir à vontade para realizar a biópsia, será necessário um encaminhamento. Em geral, o espécime da biópsia deve incluir uma porção de tecido clinicamente normal. Isso é especialmente importante se o teste de imunofluorescência for indicado, pois o espécime que será submetido ao teste deve estar intacto. Embora um espécime obtido do centro de uma úlcera possa ser suficiente para diagnosticar algumas condições (por exemplo, infecção fúngica profunda, carcinoma oral), existe uma preocupação de que tal espécime possa colher apenas tecido necrótico não diagnóstico.
Exames de sangue e/ou bioquímica: indicados quando há suspeita de uma condição sistêmica subjacente, como desnutrição ou infecção. Geralmente, consistem em um hemograma completo e esfregaço de sangue periférico, rastreamento hematínico (ferro sérico, ferritina, folato e vitamina B12), testes da função hepática e velocidade de hemossedimentação. Os exames de sangue podem ser úteis para descartar possíveis distúrbios hematológicos, infecção por HIV ou diabetes mellitus. Os exames mais direcionados são determinados pela impressão clínica.[62]
Testes microbiológicos e sorológicos: são realizados quando há suspeita de um agente infeccioso - por exemplo, para determinar uma infecção fúngica (zigomicose, aspergilose, histoplasmose, blastomicose e paracoccidioidomicose). Podem também ser usados para o antígeno Sm no lúpus eritematoso, HLA-B27 na artrite reativa (doença de Reiter), anticorpo anticitoplasma de neutrófilo (ANCA) na granulomatose com poliangiite (antes chamada de granulomatose de Wegener) e ensaio imunoenzimático treponêmico sérico na sífilis. Deve-se observar que os protocolos de saúde pública recomendam o rastreamento universal de todas as gestantes para sífilis.[89][90]
Exames de imagem: podem ser usados para confirmar o envolvimento de estruturas adjacentes. Por exemplo, uma radiografia dos seios nasais e uma radiografia periapical intraoral poderão ser usadas quando a causa suspeita da ulceração for uma doença de trato sinusal.
Encaminhamento a especialista
Alguns pacientes podem precisar de encaminhamento para um especialista em medicina oral ou um cirurgião oral e maxilofacial. O encaminhamento pode ser indicado por diversos motivos:[87]
O diagnóstico é incerto
A lesão não está respondendo ao tratamento
O tratamento da lesão não faz parte de escopo do médico de atenção primária
O paciente solicita uma segunda opinião
A capacidade de o paciente tolerar ou aderir à terapia indicada é duvidosa
O médico de atenção primária acredita que um especialista esteja mais bem equipado ou preparado para tratar a lesão.
O uso deste conteúdo está sujeito ao nosso aviso legal