Abordagem
Uma história detalhada, um exame físico, uma revisão do hemograma completo e um esfregaço de sangue periférico são necessários para estreitar o diagnóstico diferencial da neutrofilia. A história clínica deve incluir uma investigação da cronicidade da apresentação. A revisão do esfregaço de sangue periférico deve avaliar um desvio à esquerda concomitante (um aumento nos granulócitos imaturos na circulação periférica).
História clínica
A determinação da etiologia de uma contagem de neutrófilos elevada requer uma avaliação detalhada da história clínica com foco na cronicidade da doença. A neutrofilia pode resultar de processos de doenças que estão presentes durante segundos ou minutos até semanas ou meses.
As causas transitórias da neutrofilia incluem convulsões musculares (por exemplo, convulsões tônico-clônicas), êmese, ovulação, condições obstétricas (pré-eclâmpsia e parto espontâneo ou cesáreo), intoxicação por monóxido de carbono, infecção, tempestade tireoidiana, síndrome coronariana aguda e infarto do miocárdio, além de trauma (queimadura térmica, choque elétrico, cirurgia e picadas de cobra).
As condições crônicas que resultam em neutrofilia incluem gravidez e lactação, acidose, síndrome de Down, condições associadas à ansiedade e ao estresse, e hipercortisolismo.
Uma revisão detalhada da história médica pregressa pode identificar condições que são crônicas, episódicas ou recorrentes, as quais podem causar diretamente a neutrofilia ou podem contribuir para suas causas. Os seguintes aspectos devem ser avaliados:
Condições inflamatórias crônicas, incluindo doenças autoimunes inflamatórias
Infecções crônicas ou recorrentes
Condições associadas à ansiedade e ao estresse
Trissomia do cromossomo 21 (síndrome de Down)
Doença hematológica antecedente (neoplasia mieloproliferativa, neoplasia mielodisplásica/mieloproliferativa)
Leucemia mieloide aguda (LMA)
Doença falciforme
História cirúrgica (incluindo esplenectomia)
Imunização recente.
Deve ser colhida uma história detalhada de medicamentos, incluindo medicamentos recentemente descontinuados, medicamentos de venda livre e suplementos. Os medicamentos específicos sabidamente associados à neutrofilia incluem:
Antibióticos (história de uso recente de antibiótico e diarreia associada a antibióticos devem ser esclarecidas, e a colite por C difficile deve ser considerada mesmo sem diarreia sintomática se houver história de uso prévio de antibióticos)
Corticosteroides
Catecolaminas (adrenalina)
Lítio
Granulócitos (G-CSF) e fator estimulador de colônias de granulócitos e macrófagos (GM-CSF)
Ácido all-trans-retinoico ou trióxido de arsênio para o tratamento de leucemia promielocítica aguda (LMA-M3, da classificação franco-americana-britânica).
Uma história familiar de neutrofilia sugere neutrofilia hereditária. Outras condições que devem ser avaliadas incluem urticária familiar por frio e leucocitose, síndrome de Down e deficiência do fator de adesão leucocitária.
Uma história social abrangente é necessária para identificar possíveis fatores contribuintes, e deve incluir questionamentos sobre o estado de tabagismo e sobre o nível de estresse emocional e físico (incluindo exercício vigoroso) do paciente.
Exame físico
Um exame físico inicial focado em sinais de infecção ou inflamação deve ser realizado, com atenção especial aos seguintes fatores:
Síndrome da resposta inflamatória sistêmica: definida pela presença de pelo menos 2 dos seguintes critérios: 1) febre >38 °C, 2) frequência cardíaca >90 bpm, 3) frequência respiratória >20 respirações por minuto ou PaCO₂ <32 mmHg, 4) contagem leucocitária total >12×10⁹/L ou <4×10⁹/L, ou >10% de bandas (neutrófilos imaturos têm um núcleo em forma de banda).[2]
Febre, taquipneia, hipotensão, taquicardia e choque séptico
Hipotermia
Linfadenopatia sugerindo infecção ou neoplasia
Eritema, aquecimento e edema dos tecidos moles sugerindo infecção localizada dos tecidos moles, celulite ou abscesso
Sinais de condensação pulmonar ou derrames pleurais no exame respiratório
Desconforto abdominal e sinais de peritonite, apendicite, colecistite, pancreatite ou outras etiologias de abdome agudo
Exame de fezes: odor desagradável e evacuação diarreica sugerindo colite por C difficile.
Isso deve ser seguido por um exame secundário para avaliar uma neoplasia não diagnosticada. A esplenomegalia sugere neoplasia mieloproliferativa ou leucemia mieloide crônica.
Exames iniciais
Todos os pacientes devem realizar um hemograma completo, e um esfregaço de sangue periférico deve ser revisado. Outros exames laboratoriais iniciais devem ser orientados pelos resultados da história clínica e do exame físico.
O grau de leucocitose deve ser avaliado imediatamente, pois contagens leucocitárias totais >250×10⁹/L podem precisar de leucoférese imediata para prevenir complicações em órgãos-alvo, incluindo insuficiência respiratória, acidente vascular cerebral (AVC) ou infarto do miocárdio, decorrentes da oclusão da circulação pulmonar, intracraniana ou coronariana, respectivamente.
A revisão do hemograma completo e do esfregaço de sangue periférico acelera a avaliação urgente de causas subjacentes da neutrofilia.
Leucemia mieloide aguda (LMA): contagem leucocitária total elevada com evidências de células mieloides imaturas na circulação com anemia e trombocitopenia associadas.
Neoplasia mieloproliferativa ou síndromes de sobreposição mieloproliferativas/mielodisplásicas: evidências de dispoiese e/ou subconjuntos mieloides elevados. O diagnóstico é corroborado por evidências de células imaturas na circulação periférica. A leucemia mieloide crônica (LMC) está associada a uma contagem leucocitária total elevada com desvio à esquerda e evidências maturação mieloide completa. O diagnóstico é corroborado por basofilia, eosinofilia e trombocitemia.
Anemia: hemoglobina reduzida com contagem variável de reticulócitos (pode ser elevada ou reduzida).
Anemias hemolíticas microangiopáticas: alterações microangiopáticas nos eritrócitos (eritrócitos fragmentados, reticulocitose) e por plaquetas maiores. Neutrofilia ou leucocitose com uma contagem leucocitária total >20×10⁹/L.
Sepse com ou sem coagulação intravascular disseminada: trombocitopenia e neutrofilia concomitantes com alterações morfológicas evidentes no esfregaço de sangue periférico, inclusive granulações tóxicas, corpúsculos de Döhle e vacúolos citoplasmáticos.
[Figure caption and citation for the preceding image starts]: Neutrofilia com desvio à esquerdaDo acervo de D. Chabot-Richards, MD; usado com permissão [Citation ends].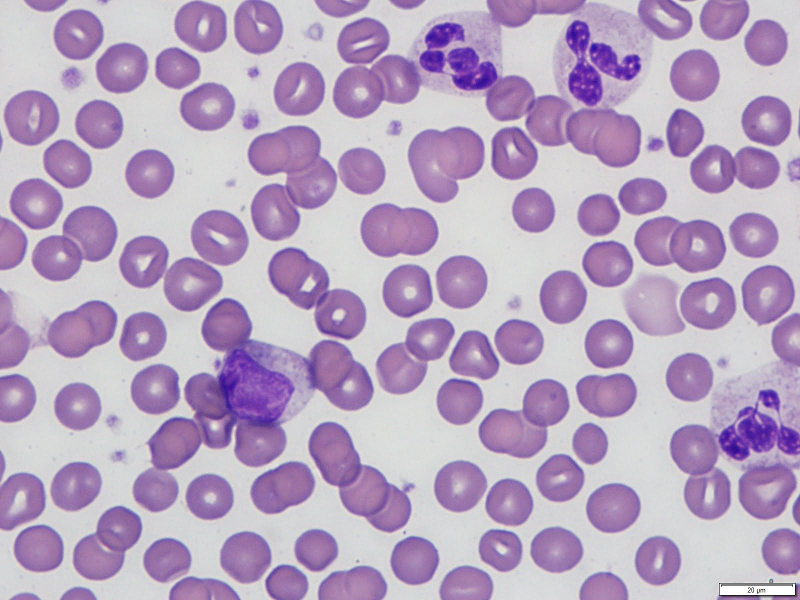
O esfregaço de sangue periférico deve ser avaliado para desvio à esquerda (um aumento nos granulócitos imaturos na circulação periférica). As células mieloides imaturas observadas em um desvio à esquerda incluem aumento de blastos, promielócitos, mielócitos e metamielócitos.
A monocitose (um aumento na contagem absoluta de monócitos no sangue para >0.8×10⁹/L) pode ser evidente no esfregaço de sangue periférico concomitantemente com uma neutrofilia em diversas condições, incluindo doenças autoimunes, depressão, infecções (tuberculose, malária, febre tifoide, sífilis, tripanossomíase, infecção pelo vírus da varicela-zóster, brucelose), doença inflamatória intestinal, sarcoidose, um estado asplênico ou hiposplênico, gestação, linfoma de Hodgkin e síndrome mielodisplásica (leucemia mielomonocítica crônica), assim como com o tratamento com corticosteroides ou com fator estimulador de colônias.
A histologia do esfregaço de sangue periférico deve ser avaliada para descartar evidências de células mieloides imaturas que sugerem um processo leucêmico agudo. As células imaturas observadas em um desvio à esquerda podem ser tão imaturas quanto metamielócitos, mas evidências de mielócitos, promielócitos ou blastos no esfregaço de sangue periférico necessitam de investigação imediata para uma possível leucemia aguda.
Os achados histológicos que dão suporte a uma condição infecciosa ou inflamatória incluem granulações tóxicas, corpúsculos de Döhle e vacúolos citoplasmáticos. As evidências dessas alterações na morfologia dos neutrófilos são altamente sensíveis (80%), apesar de não serem específicas (58%), para uma condição inflamatória ou infecciosa existente.[Figure caption and citation for the preceding image starts]: Esfregaço de sangue periférico leucoeritroblásticoDo acervo de T. George, MD [Citation ends].
Investigações direcionadas
Depois de avaliar o hemograma completo e de revisar o esfregaço de sangue periférico, devem ser realizados exames laboratoriais adicionais específicos baseados na probabilidade pré-teste do diagnóstico diferencial.
Se houver suspeita de um processo infeccioso, a fonte da infecção deverá ser identificada por culturas (aeróbias e anaeróbias) de sangue, líquido cefalorraquidiano, urina, escarro ou feridas.
Se houver suspeita de uma causa inflamatória ou infecciosa, a elevação da proteína C-reativa, apesar de ser um teste de baixa sensibilidade, deverá ser determinada. Um nível de proteína C-reativa >95.2 nanomoles/L (1 mg/dL ou 10 mg/L) tem uma sensibilidade de 79% para inflamação ou infecção. Uma contagem leucocitária total elevada, uma razão aumentada de neutrófilos na contagem leucocitária total ou um nível elevado de proteína C-reativa têm uma sensibilidade de 100% para uma condição inflamatória ou infecciosa. No entanto, o valor preditivo positivo da combinação é baixo a 37%.[25] A velocidade de hemossedimentação também pode ser medida para dar suporte a uma causa inflamatória ou infecciosa para a neutrofilia.
Exames de imagem, incluindo radiografia torácica, ultrassonografia abdominal ou tomografia computadorizada (localizada na possível fonte com base no exame físico) podem auxiliar no isolamento da etiologia infecciosa ou maligna.
Se houver evidências de um processo leucêmico (células imaturas no esfregaço de sangue periférico, incluindo blastos ou células mais imaturas que metamielócitos ou alterações leucoeritroblásticas), uma biópsia e um aspirado da medula óssea deverão ser obtidos. A sensibilidade de achados da medula óssea que sugerem um diagnóstico no cenário de neutrofilia sem células imaturas ou displásicas na circulação periférica é baixa e, portanto, esses exames não são rotineiramente recomendados.
As neoplasias hematológicas, incluindo a leucemia mieloide crônica (LMC), a policitemia vera e a hemoglobinúria paroxística noturna, além de inflamação ou infecção, podem elevar o nível da fosfatase alcalina leucocitária. Portanto, a utilização do nível da fosfatase alcalina leucocitária para refinar o diagnóstico diferencial de neutrofilia é limitada pela ausência de especificidade. Os níveis de eritropoetina ficam reduzidos na trombocitemia essencial e na policitemia rubra vera.
O uso deste conteúdo está sujeito ao nosso aviso legal