Abordaje
La evaluación inicial de los lactantes con cianosis debe incluir:[4]
Antecedentes
Exploración física
Radiografía de tórax
Hemograma completo con recuento diferencial
Glucemia
Calcio (hipocalcemia asociada a irritabilidad del sistema nervioso central/cardiopatía cianótica)
Oximetría de pulso (preductal [con sonda en la extremidad superior derecha] y posductal [con sonda en la extremidad inferior])
Gasometría arterial (GSA) con lactato
Hemocultivo/cribado de sepsis
ECG y ecocardiograma.
Anamnesis materna
Las características importantes de la anamnesis materna, que están asociadas a trastornos cianóticos neonatales incluyen:
Diabetes mellitus
Taquipnea transitoria del recién nacido
Síndrome de dificultad respiratoria (SDR)
Hipoglucemia
Grande para la edad gestacional
Asma
Taquipnea transitoria del recién nacido
Uso de opiáceos
Depresión respiratoria causada por opiáceos
Hipertensión causada por el embarazo
Retraso del crecimiento intrauterino
Policitemia
Hipoglucemia
Polihidramnios
Fístula traqueoesofágica/atresia esofágica
Hernia diafragmática congénita
Nacimiento de hermano anterior con SDR
SDR
Deficiencia de proteína B del surfactante o mutaciones en la subfamilia A de los transportadores ABC
Neumonía por estreptococos del grupo B
Oligohidramnios
Hipoplasia pulmonar.
Factores relacionados con el trabajo de parto y el alumbramiento
Ruptura de las membranas prematura y prolongada
Sepsis/neumonía
Hipoplasia pulmonar
Anestesia epidural
Fiebre
Anestesia/analgesia
Depresión respiratoria
Apnea
Asfixia
Edema cerebral
Acidosis metabólica
Corioamnionitis
Sepsis
Neumonía
Cesárea sin trabajo de parto
Taquipnea transitoria del recién nacido
SDR
Parto de nalgas (traumatismo)
Parálisis de Erb con parálisis del nervio frénico.
Exploración física: visión general
La cianosis puede desarrollarse inmediatamente o varias horas después del nacimiento.
Inmediata:
Taquipnea transitoria del recién nacido
SDR
Neumotórax o fuga de aire
Síndrome de aspiración de meconio
Hernia diafragmática congénita
Malformación congénita de las vías respiratorias pulmonares (CPAM; anteriormente conocida como malformación adenomatoide quística congénita [CCAM])
Hipertensión pulmonar persistente del recién nacido.
Horas de inicio después del nacimiento:
Cardiopatía congénita cianótica
Aspiración
Fístula traqueoesofágica
Neumonía.
Examen general
En los ambientes fríos, la acrocianosis es común. El examen debe realizarse bajo un calentador radiante en una sala bien iluminada.[12] Una prolongación del tiempo de llenado capilar se encuentra con frecuencia cuando la perfusión periférica es subóptima en casos de:
Síndrome del lado izquierdo del corazón hipoplástico
Sepsis/neumonía
Policitemia
Acidosis
Estados hipovolémicos
Hipotermia.
Examen respiratorio
La presencia de taquipnea, retracciones, aleteo nasal y gruñidos generalmente indica una causa pulmonar. Sin embargo, estos síntomas también pueden ocurrir en afecciones cardíacas con una derivación significativa de izquierda a derecha o en síndromes de sepsis/shock. La frecuencia respiratoria puede ser normal en lactantes con cardiopatía cianótica o metahemoglobinemia. La apnea y la cianosis pueden ser resultado de sepsis, asfixia o convulsiones.
Se puede evidenciar una obstrucción de las vías respiratorias altas producida por una respiración estridulosa a causa de:
Laringotraqueomalacia
Estenosis subglótica
Parálisis de las cuerdas vocales
Glosoptosis con micrognatia (síndrome de Pierre-Robin).
La obstrucción de las vías respiratorias altas también puede conducir a una retracción supraclavicular, submandibular y supresternal. Generalmente, la atresia coanal bilateral causa retracciones significativas en el nacimiento, pero los síntomas se alivian mediante vías respiratorias orales. La cianosis causada por enfermedad pulmonar parenquimatosa está asociada a retracciones intercostales y subcostales.
La ausencia de aireación o la baja aireación en un lado del tórax que se advierte en la auscultación pueden ser resultado de:
Neumotórax
Derrame pleural
Atelectasia
Hernia diafragmática congénita.
Examen cardiovascular
La frecuencia cardíaca normal en recién nacidos que nacieron a término es de aproximadamente 120 latidos por minuto (ppm), con un rango de 100 a 140 ppm. Durante el estado de reposo, puede ser de solo 90 ppm. Frecuencias cardíacas >160 ppm durante el estado de reposo son anormales. En el caso de taquicardia supraventricular, generalmente se observan frecuencias cardíacas >200 ppm. La variabilidad de la frecuencia cardíaca también es importante: en el caso de sepsis grave y asfixia, la variabilidad de pulsación a pulsación se pierde. El S2 es fuerte y está levemente desdoblado en la hipertensión pulmonar.
Un S2 único generalmente indica:
Estenosis pulmonar grave
Atresia pulmonar
Posición anormal de una válvula (transposición de arterias grandes)
Una válvula semilunar grande, como en el tronco arterioso.
Es importante registrar el tipo y la calidad de los soplos. Para descartar la dextrocardia, se debe advertir la ubicación del impulso apical. El frémito precordial indica un soplo significativo de grado >3/6. La hiperactividad precordial generalmente se debe a un aumento en la actividad ventricular. Se debe recordar que no todos los soplos cardíacos son patológicos y que muchas enfermedades cardíacas congénitas graves no causan soplos.
Exploración abdominal
El abdomen puede parecer escafoide en la hernia diafragmática congénita. La distensión abdominal por obstrucción intestinal o ascitis puede ocasionar dificultad respiratoria. La hepatoesplenomegalia con ascitis e hidropesía fetal, se puede producir en los casos de enfermedad hemolítica grave del recién nacido, una causa posible de dificultad respiratoria grave. La hepatomegalia puede coexistir con una congestión pulmonar en enfermedades como el retorno venoso pulmonar anómalo. La ausencia de ruidos intestinales indica íleo y se asocia a sepsis, intestino gangrenado o peritonitis.
Exploración del sistema nervioso central
La hipotonía es una de los primeros signos de:
Sepsis
Asfixia
Trastornos metabólicos.
La paresia/parálisis del nervio frénico puede precipitar la dificultad respiratoria y se asocia a la parálisis de Erb después de un parto vaginal traumático. La tracción excesiva en el cuello o un parto vaginal podálico son las etiologías comunes.
Radiografía de tórax
La radiografía de tórax es una parte integral de la evaluación inicial de la dificultad respiratoria.[4][20][21] Para descartar la dextrocardia y situs inversus, se debe comprobar la ubicación del estómago, el hígado y el corazón.
El tamaño y la forma del corazón pueden ofrecer algunas claves para el diagnóstico:
Un corazón pequeño puede ser producto de hipovolemia, insuficiencia suprarrenal por asfixia o hemorragia suprarrenal, enfisema intersticial pulmonar significativa y enfisema lobular congénita.
La anomalía de Ebstein se presenta con cardiomegalia grave. Se observa cardiomegalia moderada en lactantes con madres diabéticas (hiperinsulinemia), en la cardiomiopatía (infecciones, trastornos metabólicos o asfixia) y en la insuficiencia cardíaca congestiva. Se observa insuficiencia cardíaca congestiva sin anomalía cardíaca intrínseca en la coartación de la aorta y en la malformación arteriovenosa.
Las siluetas cardíacas descritas comúnmente en la cardiopatía congénita son:
Apariencia de "huevo en el borde" de la transposición de los vasos grandes
Signo de "muñeco de nieve" (un contorno cardíaco redondeado, similar al número ocho) del retorno venoso pulmonar anómalo total, rodeado por "área nevada" en los campos pulmonares a causa de la congestión pulmonar.
Corazón en forma de bota de la tetralogía de Fallot.
Las tramas vasculares pulmonares pueden dar más información para el diagnóstico:
El aumento de las tramas vasculares pulmonares y la congestión pulmonar son indicativos de una derivación de izquierda a derecha
La disminución de las tramas vasculares pulmonares (campos pulmonares oligémicos) indica estenosis pulmonar o atresia pulmonar con derivación ductal inadecuada. También pueden ocurrir en la hipertensión pulmonar persistente del recién nacido.
Se debe comprobar la expansión de los pulmones (volumen pulmonar) a ambos lados. Las películas inspiratorias normales deben tener 8 espacios intercostales de los campos pulmonares en ambos lados. La parálisis diafragmática (se observa más comúnmente en el lado derecho) se manifiesta mediante la elevación del hemidiafragma derecho en más de 2 espacios intercostales en comparación al lado izquierdo. Esto puede simular una atelectasia del lóbulo inferior derecho. Ocasionalmente, se observan campos pulmonares hiperinsuflados en casos de enfisema lobular o en lesiones quísticas de los pulmones. La prevalencia de fugas de aire espontáneas que causan neumotórax y neumomediastino (lado derecho) en recién nacidos que nacieron a término es aproximadamente del 1% al 2%.[Figure caption and citation for the preceding image starts]: Neumotórax (lado derecho)De la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].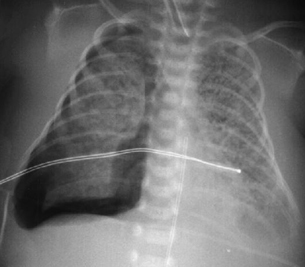 [Figure caption and citation for the preceding image starts]: Neumomediastino sin neumotóraxDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Neumomediastino sin neumotóraxDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends]. [Figure caption and citation for the preceding image starts]: Neumomediastino con neumotórax (lado izquierdo)De la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Neumomediastino con neumotórax (lado izquierdo)De la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].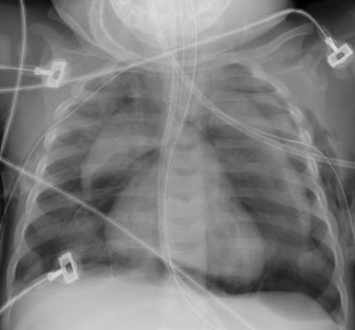
Algunos hallazgos pulmonares característicos en la radiografía de tórax están asociados a patologías específicas:
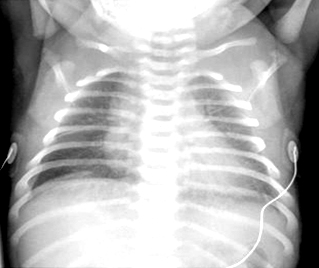
Taquipnea transitoria del recién nacido: los campos pulmonares pueden aparecer difuminados con un volumen pulmonar normal y aumento del relieve perihiliar, frecuentemente con líquido en la cisura horizontal.[Figure caption and citation for the preceding image starts]: Taquipnea transitoria del recién nacido (síndrome de dificultad respiratoria tipo 2): bandas perihiliares y líquido cisural horizontal en el lado derechoDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
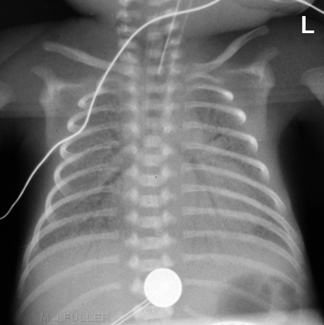
SDR: la radiografía de tórax puede parecer relativamente normal en las etapas iniciales. A medida que el síndrome de dificultad respiratoria (SDR) se agrava, el patrón granular reticular y los broncogramas aéreos característicos se hacen evidentes. El volumen pulmonar se reduce significativamente en el SDR grave.[Figure caption and citation for the preceding image starts]: Enfermedad de membrana hialina (síndrome de dificultad respiratoria tipo 1): broncogramas aéreos y un patrón granular reticularDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
Síndrome de aspiración de meconio: es posible que se evidencien infiltrados esponjosos, áreas irregulares de atelectasia y áreas de tórax distendido a causa del atrapamiento del aire.[Figure caption and citation for the preceding image starts]: Síndrome de aspiración de meconioDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
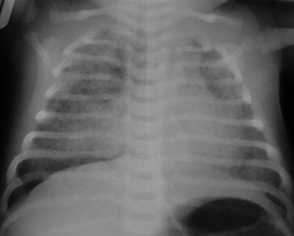
Derrame pleural (que resulta de quilotórax o de otras causas): visible en el aspecto lateral de los campos pulmonares como una opacidad lineal. En los derrames de gran tamaño, es posible que un lóbulo completo se vea opaco, con desviación del mediastino hacia el lado contralateral.[Figure caption and citation for the preceding image starts]: Derrame pleural (lado derecho) con desviación del mediastino hacia la izquierdaDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
Atelectasia lobular: se observa desviación del mediastino hacia el lado ipsilateral. En la consolidación neumónica, que puede simular una atelectasia, no se produce la desviación del mediastino.
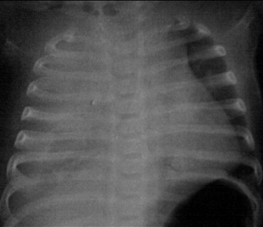
Hernia diafragmática congénita: poco después del nacimiento, es posible que el único hallazgo sea una gran área de opacidad en lugar del hallazgo clásico de gas intestinal en el tórax. Esto debe diferenciarse de malformación congénita de las vías aéreas pulmonares(CPAM, por sus siglas en inglés; conocida anteriormente como CCAM)[Figure caption and citation for the preceding image starts]: Hernia diafragmática congénitaDe la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
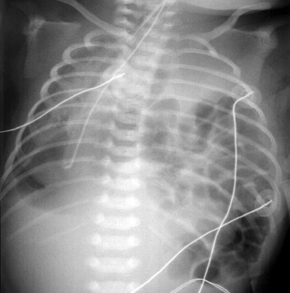 [Figure caption and citation for the preceding image starts]: Malformación congénita de las vías respiratorias pulmonares (CPAM; anteriormente conocida como malformación adenomatoide quística congénita [CCAM])De la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Malformación congénita de las vías respiratorias pulmonares (CPAM; anteriormente conocida como malformación adenomatoide quística congénita [CCAM])De la colección de Ponthenkandath Sasidharan, MD; usado con autorización [Citation ends].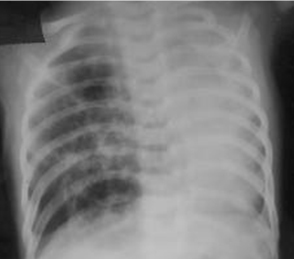
Malformación congénita de las vías respiratorias pulmonares (CPAM): puede aparecer como una lesión multiquística llena de aire.
Es importante examinar la caja torácica ósea. En la distrofia torácica asfixiante, la caja torácica será pequeña y angosta. El tórax puede tener aspecto de campana en lactantes con hipotonía grave. Se deben buscar fracturas en las costillas, el húmero o las clavículas después de los partos vaginales difíciles, ya que los lactantes pueden desarrollar dificultad respiratoria a causa del dolor y el entablillado del pecho.
Ultrasonido
La exploración por ultrasonido del movimiento del diafragma durante la respiración espontánea puede detectar el movimiento paradójico en la parálisis diafragmática. También se pueden determinar el derrame pleural, la eventración del diafragma (una elevación anormal de una diafragma intacto) y el tamaño o la ubicación del hígado/bazo.
Otros estudios por imágenes
La exploración por tomografía computarizada de tórax resulta útil si el diagnóstico no es claro y este puede identificar alteraciones congénitas y tumores en el mediastino, los pulmones y el corazón. La cianosis asociada a la alimentación puede ser resultado de descoordinación de la succión y la deglución, reflujo gastroesofágico, parálisis de las cuerdas vocales, hendidura laríngea, asfixia grave al nacer o fístula traqueoesofágica. Un gastroenterólogo pediátrico puede recomendar una prueba con sonda de pH o un estudio con contraste en el tracto GI superior para descartar el reflujo gastroesofágico grave.
Oximetría de pulso
La monitorización por pulsioximetría se recomienda para todos los lactantes con dificultad respiratoria y cianosis, ya que la evaluación clínica del color al nacer puede variar.[22] Es un método preciso, confiable y no invasivo para monitorizar la saturación de oxígeno en lactantes.[23][24][25][26] En la cianosis grave con dificultad respiratoria, ambas saturaciones de oxígeno, la preductal y la posductal, se deben monitorizar para detectar la gradiente en el conducto arterioso. Para este procedimiento, las sondas del oxímetro de pulso se deben colocar sobre la mano derecha y en una extremidad inferior (nunca sobre la mano izquierda). En los recién nacidos de poco tiempo de vida, la acrocianosis es un hallazgo común. Esto, generalmente se resuelve espontáneamente.
El cribado de oximetría de pulso es una práctica aceptada en la actualidad para la detección temprana de las malformaciones congénitas críticas en el recién nacido y puede detectar malformaciones potencialmente mortales antes de que se desarrollen los síntomas.[27][28]
[  ]
Hay un conjunto significativo de evidencias que demuestra la eficacia de esta estrategia para reducir las tasas de morbilidad y mortalidad en niños pequeños.[28][29] El cribado de cardiopatía congénita crítica (CCC) ha sido ampliamente implementado en los EE. UU. y Europa, y complementa la exploración física con una tasa relativamente baja de falsos positivos.[28][30]
]
Hay un conjunto significativo de evidencias que demuestra la eficacia de esta estrategia para reducir las tasas de morbilidad y mortalidad en niños pequeños.[28][29] El cribado de cardiopatía congénita crítica (CCC) ha sido ampliamente implementado en los EE. UU. y Europa, y complementa la exploración física con una tasa relativamente baja de falsos positivos.[28][30]
Análisis clínicos
La gasometría arterial (GSA) puede ayudar a determinar el estado de oxigenación, ventilación y de ácido-base del lactante. En la metahemoglobinemia, la PaO₂ es normal incluso con cianosis. El lactato sérico elevado es indicativo de un inadecuado suministro de oxígeno.
El HC con recuento diferencial es una prueba importante para descartar policitemia, anemia, neutropenia, leucopenia, relación I:T (recuento de neutrófilos inmaduros a totales) anormal y trombocitopenia como signos de sepsis.
Ante la sospecha de sepsis, se debe realizar inmediatamente un hemocultivo y se debe iniciar de inmediato una antibioticoterapia. Se debe realizar una punción espinal en los lactantes estables, pero sin retrasar el inicio de la antibioticoterapia.
La acidosis metabólica significativa puede indicar insuficiencia cardíaca, sepsis, asfixia o trastornos metabólicos. El cierre del conducto arterioso en un lactante con lesión cardíaca relacionada con el conducto, puede conducir a shock y acidosis metabólica grave con cianosis y dificultad respiratoria.
La medición precisa de la glucosa en sangre es esencial para el diagnóstico y el tratamiento de la hipoglucemia neonatal. Se deben seguir los protocolos y guías locales de práctica clínica sobre la toma de muestras de sangre y la medición óptimas.[31]
Cuando se han descartado otras causas, se deben obtener los niveles de calcio y magnesio. La hipocalcemia y la hipomagnesemia están asociadas a irritabilidad del sistema nervioso central y a convulsiones.
Se debe realizar el cribado metabólico en orina y el cribado de fármacos en orina/meconio según se indique clínicamente.
electrocardiograma (ECG)
Un ECG es una prueba importante, pero de valor limitado, excepto para el diagnóstico de arritmias.[32][33] Generalmente, hay una predominancia del ventrículo derecho en el recién nacido y muchos casos de cardiopatía congénita cianótica presentarán hallazgos similares. La desviación del eje a la izquierda con dominancia ventricular izquierda se observa en la atresia tricuspídea o en la atresia pulmonar con un tabique ventricular intacto. La desviación del eje a la izquierda se observa con frecuencia en malformaciones del canal arteriovenoso debidas a defectos anatómicos en el sistema de conducción auriculoventricular.
Ecocardiograma
El ecocardiograma es la prueba definitiva en el diagnóstico de las lesiones cardíacas congénitas y en hipertensión pulmonar. Para este procedimiento, se necesitan un técnico capacitado para realizar ecocardiogramas en recién nacidos y un especialista en cardiología.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad