A etiologia da taquicardia é variável e frequentemente multifatorial.
O tipo mais comum é a taquicardia sinusal.
Casos de taquiarritmia não decorrentes de uma frequência sinusal elevada podem estar associados a ilhotas focais de tecido que disparam rapidamente devido à elevada automaticidade, atividade desencadeante ou reentrada em um tecido com propriedades de condução heterogêneas.
As causas secundárias de taquiarritmia incluem doenças dos canais iônicos, cicatriz miocárdica, cicatriz cirúrgica, tensão das paredes ventricular ou atrial elevada e estiramento devido a pressões de enchimento elevadas, isquemia, anormalidades eletrolíticas, catecolaminas intrínsecas elevadas, miocardite ou qualquer combinação dessas causas. O uso de substâncias prescritas, legítimas, e ilícitas foi implicado.
QRS estreito (duração <120 ms) com ritmo ventricular regular
Taquicardia sinusal
Um ritmo que se origina no nó sinoatrial (sinusal) com uma frequência acima de 100 bpm. Essa é geralmente uma resposta normal à estimulação emocional, fisiológica ou ao estresse farmacológico. Causas secundárias de taquicardia sinusal incluem falta de condicionamento físico, hipóxia, embolia pulmonar, hipovolemia, hipertireoidismo, anemia, drogas (por exemplo, cafeína, álcool, nicotina, anfetaminas, cocaína) e medicamentos prescritos (por exemplo, aminofilina, atropina, clozapina, catecolaminas).[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
[19]Lally J, Docherty MJ, MacCabe JH. Pharmacological interventions for clozapine-induced sinus tachycardia. Cochrane Database Syst Rev. 2016;(6):CD011566.
http://www.ncbi.nlm.nih.gov/pubmed/27277334?tool=bestpractice.com
Síndrome da taquicardia ortostática postural
Distúrbio crônico e multissistêmico que se acredita ser causado por um processo autoimune. A síndrome da taquicardia ortostática postural é caracterizada por:[20]Vernino S, Bourne KM, Stiles LE, et al. Postural orthostatic tachycardia syndrome (POTS): State of the science and clinical care from a 2019 National Institutes of Health Expert Consensus Meeting - Part 1. Auton Neurosci. 2021 Nov;235:102828.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8455420
http://www.ncbi.nlm.nih.gov/pubmed/34144933?tool=bestpractice.com
[21]Sheldon RS, Grubb BP 2nd, Olshansky B, et al. 2015 heart rhythm society expert consensus statement on the diagnosis and treatment of postural tachycardia syndrome, inappropriate sinus tachycardia, and vasovagal syncope. Heart Rhythm. 2015 Jun;12(6):e41-63.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5267948
[22]Shen WK, Sheldon RS, Benditt DG, et al. 2017 ACC/AHA/HRS guideline for the evaluation and management of patients with syncope: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on clinical practice guidelines and the Heart Rhythm Society. Circulation. 2017 Aug 1;136(5):e25-59.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000498
[23]Raj SR, Guzman JC, Harvey P, et al. Canadian Cardiovascular Society position statement on postural orthostatic tachycardia syndrome (POTS) and related disorders of chronic orthostatic intolerance. Can J Cardiol. 2020 Mar;36(3):357-72.
https://onlinecjc.ca/article/S0828-282X(19)31550-8/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/32145864?tool=bestpractice.com
sintomas frequentes de intolerância ortostática (que melhoram rapidamente quando o paciente retorna à posição supina) que interferem nas atividades da vida diária e persistem por pelo menos 3 meses, e
um aumento na frequência cardíaca em ≥30 bpm (ou ≥40 bpm em pacientes de 12 a 19 anos) dentro de 10 minutos após levantar-se de uma posição supina ou inclinar a cabeça para cima (sem hipotensão ortostática) que não seja devido a outras causas de taquicardia sinusal.
Taquicardia sinusal inapropriada
Um aumento persistente na frequência cardíaca de repouso não relacionado ou desproporcional a estresse físico, emocional, patológico ou farmacológico (frequência cardíaca de repouso >100 bpm ou frequência cardíaca média >90 bpm com monitoramento por eletrocardiograma [ECG] de 24 horas). A etiologia precisa é desconhecida e provavelmente multifatorial. Automaticidade elevada do nó sinusal e disfunção autonômica foram propostas como possíveis causas.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
[21]Sheldon RS, Grubb BP 2nd, Olshansky B, et al. 2015 heart rhythm society expert consensus statement on the diagnosis and treatment of postural tachycardia syndrome, inappropriate sinus tachycardia, and vasovagal syncope. Heart Rhythm. 2015 Jun;12(6):e41-63.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5267948
Taquicardia atrial
Rápida ativação atrial a partir de uma região do átrio diferente do nó sinusal com frequências geralmente entre 100 e 250 bpm. A taquicardia atrial multifocal é definida como três ou mais locais de ativação atrial (ritmo normalmente irregular). A taquicardia atrial focal pode ocorrer sem doença cardíaca. A taquicardia atrial com bloqueio atrioventricular (AV) deve levar à suspeita de toxicidade digitálica. A hipocalemia também pode exacerbar essa afecção.[24]Steinbeck G, Hoffmann E. 'True' atrial tachycardia. Eur Heart J. 1998 May;19(Suppl E):E10-2,E48-9.
http://www.ncbi.nlm.nih.gov/pubmed/9717019?tool=bestpractice.com
Taquicardias atriais do lado direito tendem a se originar a partir da crista terminal, anel tricúspide ou óstio do seio coronário. Taquicardias atriais do lado esquerdo em geral se originam ao redor das veias pulmonares, do septo atrial ou do anel mitral.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Flutter atrial
Ritmo de reentrada organizado com frequências atriais geralmente de 250 a 350 bpm e frequências ventriculares geralmente de 145 a 150 bpm (devido ao bloqueio 2:1) envolvendo grandes áreas do átrio. No flutter atrial típico, o circuito de macroentrada atrial gira em torno da valva tricúspide e entre a veia cava inferior e o anel tricúspide. Essa parte essencial do circuito pode ser um alvo para a ablação por cateter.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Flutter atrialDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].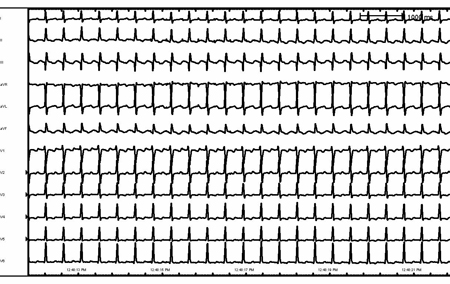 [Figure caption and citation for the preceding image starts]: Flutter atrial (detalhe)Do acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Flutter atrial (detalhe)Do acervo de Robert W. Rho, MD; usado com permissão [Citation ends].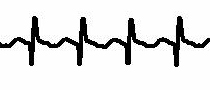
Taquicardia de reentrada do nó sinusal
Uma taquicardia que se origina a partir de circuitos de reentrada envolvendo o nó sinusal e o tecido perinodal. Supõe-se que seja secundária a propriedades heterogêneas de condução do nó sinusal e do tecido perinodal.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Taquicardia por reentrada no nó atrioventricular (TRNAV)
Uma taquicardia de reentrada envolvendo duas vias no nó AV ou no tecido atrial perinodal. Uma via tem condução rápida e um período refratário relativamente longo; a segunda via tem condução lenta e um período refratário mais curto. Após um impulso atrial prematuro, a via rápida ainda está refratária a partir do impulso prévio mas a condução anterógrada pode ocorrer pela via lenta, que não está mais refratária. Quando a condução pela via lenta estiver concluída, a via rápida não estará mais refratária e poderá ocorrer condução retrógrada. Se a via lenta não estiver mais refratária após a condução retrógrada, o ciclo se repete. Uma forma menos comum de TRNAV (TRNAV 'atípica') envolve a condução anterógrada no sentido da via rápida, resultando em um circuito de reentrada que vai para a direção contrária à da TRNAV 'típica' mais comum descrita acima.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Taquicardia reciprocante atrioventricular (TRAV)
Um circuito de taquicardia de reentrada que envolve uma via acessória, bem como o nó atrioventricular nativo. A forma mais comum (aproximadamente 90% dos casos) é a TRAV ortodrômica.[25]Kotadia ID, Williams SE, O'Neill M. Supraventricular tachycardia: an overview of diagnosis and management. Clin Med (Lond). 2020 Jan;20(1):43-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/pmid/31941731
http://www.ncbi.nlm.nih.gov/pubmed/31941731?tool=bestpractice.com
A arritmia resulta da condução anterógrada através do nó atrioventricular e da condução retrógrada através da via acessória. Isso resulta em uma taquicardia de complexo estreito, porque o ventrículo é ativado de forma anterógrada pelo sistema de His-Purkinje.[26]Gillette PC, Garson AJ, Kugler JD. Wolff-Parkinson-White syndrome in children: electrophysiologic and pharmacologic characteristics. Circulation. 1979 Dec;60(7):1487-95.
http://circ.ahajournals.org/cgi/reprint/60/7/1487
http://www.ncbi.nlm.nih.gov/pubmed/498476?tool=bestpractice.com
Taquicardia juncional reciprocante permanente
Uma forma de TRAV ortodrômica envolvendo a condução anterógrada através do nó AV e a condução retrógrada de via acessória. O ramo retrógrado desse circuito de reentrada é caracterizado pela condução lenta, criando um circuito muito estável (anterógrado no sentido do nó AV e retrógrado em direção `à via acessória de condução mais lenta). O termo descritivo 'permanente' é adicionado para refletir sua natureza estável e a tendência de recorrer com frequência e dominar o ritmo sinusal. Por essa razão, essa arritmia pode, algumas vezes, causar cardiomiopatia mediada por taquicardia. Esse ritmo apresenta frequências entre 120 e 200 bpm.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
É mais comumente observada em bebês e crianças.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Taquicardia ectópica juncional
Esse ritmo é causado por descargas anormalmente rápidas da região juncional (nó AV distal ou sistema de His-Purkinje proximal) e não requer o envolvimento atrial ou ventricular para se originar. A forma congênita se manifesta de forma insidiosa e é geralmente identificada em bebês somente após o desenvolvimento de cardiomiopatia induzida por taquicardia. É, às vezes, observada após uma cirurgia cardíaca e pode resultar em instabilidade hemodinâmica devido a sua frequência e falta de sincronia AV. Fatores clínicos que podem predispor a essa arritmia incluem toxicidade digitálica, hipocalemia, isquemia miocárdica, cirurgia cardíaca e miocardite inflamatória.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
QRS estreito (duração <120 ms) com um ritmo ventricular irregular
Fibrilação atrial
Uma taquiarritmia supraventricular caracterizada por um ritmo irregularmente irregular devido à condução rápida e aleatória dos impulsos irregulares para o ventrículo. Os impulsos irregulares são decorrentes de várias ondulações de reentrada que giram aleatoriamente dentro do átrio e bombardeiam o nó atrioventricular (AV) aleatoriamente.[27]Veenhuyzen GD, Simpson CS, Abdollah H. Atrial fibrillation. CMAJ. 2004 Sep 28;171(7):755-60.
https://www.doi.org/10.1503/cmaj.1031364
http://www.ncbi.nlm.nih.gov/pubmed/15451840?tool=bestpractice.com
O risco de fibrilação atrial aumenta nos pacientes tratados para hipertrigliceridemia com medicamentos contendo ésteres etílicos de ômega-3, principalmente em altas doses.[28]Medicines and Healthcare products Regulatory Agency. Omega-3-acid ethyl ester medicines (Omacor/Teromeg 1000mg capsules): dose-dependent increased risk of atrial fibrillation in patients with established cardiovascular diseases or cardiovascular risk factors. Jan 2024 [internet publication].
https://www.gov.uk/drug-safety-update/omega-3-acid-ethyl-ester-medicines-omacor-slash-teromeg-1000mg-capsules-dose-dependent-increased-risk-of-atrial-fibrillation-in-patients-with-established-cardiovascular-diseases-or-cardiovascular-risk-factors
[29]Lombardi M, Carbone S, Del Buono MG, et al. Omega-3 fatty acids supplementation and risk of atrial fibrillation: an updated meta-analysis of randomized controlled trials. Eur Heart J Cardiovasc Pharmacother. 2021 Jul 23;7(4):e69-e70.
https://academic.oup.com/ehjcvp/article/7/4/e69/625523
[30]Gencer B, Djousse L, Al-Ramady OT, et al. Effect of long-term marine ɷ-3 fatty acids supplementation on the risk of atrial fibrillation in randomized controlled trials of cardiovascular outcomes: a systematic review and meta-analysis. Circulation. 2021 Dec 21;144(25):1981-90.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.121.055654
http://www.ncbi.nlm.nih.gov/pubmed/34612056?tool=bestpractice.com
Taquicardia ou flutter atrial com condução AV variável
Em contraste com a fibrilação atrial, o flutter atrial e a taquicardia atrial rápida resultam em impulsos rápidos porém regulares para o nó AV. A condução dos impulsos para o ventrículo é variável, mas tende a ser 'regularmente irregular' e ter um padrão.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Taquicardia atrial multifocal
Essa arritmia envolve pelo menos três focos atriais distintos concorrentes. A taquicardia atrial multifocal é mais frequentemente associada à doença pulmonar, mas também já foi associada a doença cardíaca (valvar, hipertensiva, coronária), bem como a uma variedade de outras doenças sistêmicas, inclusive hipocalemia, hipomagnesemia e sepse, e a certos medicamentos (inclusive isoprenalina [isoproterenol] e aminofilina).[31]Shine KI, Kastor JA, Yurchak PM. Multifocal atrial tachycardia. Clinical and electrocardiographic features in 32 patients. N Engl J Med. 1968 Aug 15;279(7):344-9.
http://www.ncbi.nlm.nih.gov/pubmed/5662166?tool=bestpractice.com
[32]Iseri LT, Fairshter RD, Hardemann JL, et al. Magnesium and potassium therapy in multifocal atrial tachycardia. Am Heart J. 1985 Oct;110(4):789-94.
http://www.ncbi.nlm.nih.gov/pubmed/4050650?tool=bestpractice.com
QRS largo (duração >120 ms) com ritmo ventricular regular
A taquicardia atrial, o flutter atrial e as taquicardias supraventriculares comuns com condução aberrante para o ventrículo (bloqueio de ramo esquerdo ou bloqueio de ramo direito) são uma parte importante do diagnóstico diferencial das etiologias das taquicardias de complexo largo com QRS de duração e morfologia uniformes.
Taquicardia ventricular (TV) idiopática (TV monomórfica associada a um coração estruturalmente normal)
Taquicardia ventricular monomórfica repetitiva: uma arritmia focal considerada decorrente de atividade desencadeada. Normalmente, origina-se da via de saída do ventrículo direito (quando é conhecida como taquicardia da via de saída do ventrículo direito). A etiologia é desconhecida. É mais comumente observada em pacientes jovens e de meia-idade de ambos os sexos com um coração estruturalmente normal e é, com frequência, provocada por exercício, emoção, estresse ou flutuações hormonais.[33]Deal BJ, Miller SM, Scagliotti D, et al. Ventricular tachycardia in a young population without overt heart disease. Circulation. 1986 Jun;73(6):1111-8.
http://circ.ahajournals.org/cgi/reprint/73/6/1111
http://www.ncbi.nlm.nih.gov/pubmed/3698245?tool=bestpractice.com
De forma menos comum, o sítio de origem pode ser o trato de saída do ventrículo esquerdo (VE), o epicárdio do VE, acima da válvula pulmonar ou ao longo do aspecto septal do anel mitral. TV mapeada para essas regiões se comporta de forma semelhante à 'TV do trato de saída do ventrículo direito' e geralmente segue uma evolução clínica benigna.
TV esquerda idiopática: se deve à reentrada ao redor do tecido de condução especializado e ao tecido miocárdico lento sensível aos íons cálcio. A etiologia dessa arritmia é desconhecida. É sensível aos bloqueadores dos canais de cálcio, os quais podem interromper e controlar a arritmia. O circuito de reentrada geralmente envolve o fascículo posterior esquerdo e a TV é, portanto, relativamente estreita, com um bloqueio do ramo direito e um eixo superior no ECG de 12 derivações. É observada em pacientes com 15 a 40 anos de idade com coração estruturalmente normal. Setenta por cento dos casos ocorrem em homens. Na maioria dos casos, a TV não está associada a um risco elevado de morte súbita.[34]Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS guideline for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2018 Sep 25;138(13):e272-391.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000549
http://www.ncbi.nlm.nih.gov/pubmed/29084731?tool=bestpractice.com
[35]Zeppenfeld K, Tfelt-Hansen J, de Riva M, et al. 2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J. 26 Aug 2022 [Epub ahead of print].
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehac262/6675633
http://www.ncbi.nlm.nih.gov/pubmed/36017572?tool=bestpractice.com
Ritmo idioventricular acelerado
Um foco automático originado no miocárdio ventricular. Semelhante à TV, embora as frequências não sejam mais de 20% mais rápidas que a frequência sinusal (geralmente de 80-120 bpm).[34]Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS guideline for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2018 Sep 25;138(13):e272-391.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000549
http://www.ncbi.nlm.nih.gov/pubmed/29084731?tool=bestpractice.com
TV monomórfica associada a infarto do miocárdio prévio
Uma arritmia que geralmente se origina na interface entre um miocárdio saudável e danificado e é mais comumente um ritmo de reentrada.[36]de Bakker JM, van Capelle FJ, Janse MJ, et al. Reentry as a cause of ventricular tachycardia in patients with chronic ischemic heart disease: electrophysiologic and anatomic correlation. Circulation. 1988 Mar;77(3):589-606.
http://circ.ahajournals.org/cgi/reprint/77/3/589
http://www.ncbi.nlm.nih.gov/pubmed/3342490?tool=bestpractice.com
É mais comumente observada em infartos mais extensos e em pacientes com fração de ejeção deprimida.
TV monomórfica associada a cardiomiopatia não isquêmica
Independente da etiologia da cardiomiopatia, as propriedades de condução heterogêneas no miocárdio ventricular devido à cardiomiopatia podem servir como substrato para a reentrada e resultar clinicamente em TV. Algumas cardiomiopatias específicas merecem atenção especial.[34]Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS guideline for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2018 Sep 25;138(13):e272-391.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000549
http://www.ncbi.nlm.nih.gov/pubmed/29084731?tool=bestpractice.com
Displasia arritmogênica do ventrículo direito: caracterizada por infiltração gordurosa e fibrose ou adelgaçamento do ventrículo direito. TV se deve à reentrada dentro desse substrato complicado.
TV por reentrada ramo a ramo: uma causa comum de TV sustentada em pacientes com cardiomiopatia dilatada não isquêmica. O circuito de reentrada geralmente tem condução anterógrada no sentido do ramo direito, através do septo ventricular, e retrógrada para cima pelo ramo esquerdo. O ECG de 12 derivações característico exibe um padrão de bloqueio de ramo esquerdo durante a TV devido a esse padrão de ativação.
Sarcoidose cardíaca: pode se apresentar com arritmias (como bloqueio AV avançado ou TV) e/ou novos episódios de insuficiência cardíaca inexplicados sem uma história de sarcoidose sistêmica.[37]Kouranos V, Sharma R. Cardiac sarcoidosis: state-of-the-art review. Heart. 2021 Oct;107(19):1591-9.[38]Nery PB, Mc Ardle BA, Redpath CJ, et al. Prevalence of cardiac sarcoidosis in patients presenting with monomorphic ventricular tachycardia. Pacing Clin Electrophysiol. 2014 Mar;37(3):364-74.
http://www.ncbi.nlm.nih.gov/pubmed/24102263?tool=bestpractice.com
[39]Nery PB, Beanlands RS, Nair GM, et al. Atrioventricular block as the initial manifestation of cardiac sarcoidosis in middle-aged adults. J Cardiovasc Electrophysiol. 2014 Aug;25(8):875-81.
http://www.ncbi.nlm.nih.gov/pubmed/24602015?tool=bestpractice.com
A formação irregular de granulomas, fibrose e cicatrizes causa TV em decorrência da reentrada dentro deste substrato complicado.[37]Kouranos V, Sharma R. Cardiac sarcoidosis: state-of-the-art review. Heart. 2021 Oct;107(19):1591-9. Sarcoidose cardíaca clinicamente evidente foi relatada em 5% a 10% dos casos de sarcoidose sistêmica.[37]Kouranos V, Sharma R. Cardiac sarcoidosis: state-of-the-art review. Heart. 2021 Oct;107(19):1591-9.[40]Baughman RP, Teirstein AS, Judson MA, et al. Clinical characteristics of patients in a case control study of sarcoidosis. Am J Respir Crit Care Med. 2001 Nov 15;164(10 pt 1):1885-9.
https://www.atsjournals.org/doi/10.1164/ajrccm.164.10.2104046
http://www.ncbi.nlm.nih.gov/pubmed/11734441?tool=bestpractice.com
[41]Chow KL, O'Donnell JL, Crozier I. Prevalence, incidence and survival outcomes of cardiac sarcoidosis in the South Island, New Zealand. Int J Cardiol. 2022 Jun 15;357:128-33.
http://www.ncbi.nlm.nih.gov/pubmed/35395288?tool=bestpractice.com
A sarcoidose cardíaca foi confirmada em aproximadamente um terço dos pacientes de meia-idade (37%) que apresentam bloqueio atrioventricular de alto grau inexplicado.[42]Maizels L, Mansour M, Abu-Much A, et al. Prevalence of cardiac sarcoidosis in middle-aged adults diagnosed with high-grade atrioventricular block. Am J Med. 2024 Apr;137(4):358-65.
http://www.ncbi.nlm.nih.gov/pubmed/38113953?tool=bestpractice.com
Cardiomiopatia de Chagas: a TV é predominantemente observada na cardiomiopatia de Chagas crônica, provavelmente causada por uma resposta autoimune à infecção por Trypanosoma cruzi. O mecanismo está provavelmente relacionado à resultante fibrose do miocárdio. O mecanismo da TV é a reentrada dentro desse substrato complicado.
Arritmias atriais rápidas associadas a uma via acessória "espectadora"
Qualquer arritmia atrial (flutter atrial, taquicardia supraventricular) normalmente conduzida pelo sistema de His-Purkinje nativo e que se manifestasse com um QRS estreito poderia, ao invés disso, se apresentar como uma taquicardia de complexo largo se também houvesse uma via acessória associada.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Além disso, com ritmos supraventriculares rápidos, um ramo relacionado à frequência pode se desenvolver somente em momentos de taquicardia, resultando em uma morfologia de taquicardia de complexo largo.
Taquicardia reciprocante atrioventricular antidrômica
Circuito de reentrada no qual um circuito anterógrado conduza no sentido da via acessória e o retrógrado na direção do nó AV, resultando em uma morfologia de complexo QRS largo. O circuito de reentrada nessa arritmia é o mesmo da taquicardia reciprocante atrioventricular ortodrômica, mas na direção contrária. Como a ativação é anterógrada no sentido da via acessória, o complexo QRS é pré-excitado de forma máxima durante a taquicardia.[1]Page RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-115.
https://www.sciencedirect.com/science/article/pii/S0735109715058404?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/26409259?tool=bestpractice.com
[2]Katritsis DG, Boriani G, Cosio FG, et al. European Heart Rhythm Association (EHRA) consensus document on the management of supraventricular arrhythmias, endorsed by Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), and Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiologia (SOLAECE). Europace. 2017 Mar 1;19(3):465-511.
https://academic.oup.com/europace/article/19/3/465/2631183
http://www.ncbi.nlm.nih.gov/pubmed/27856540?tool=bestpractice.com
Ritmo de marca-passo
Os pacientes com marca-passo podem apresentar taquicardia de complexo largo secundária por estimulação ventricular rápida. Mais comumente isso se deve a um dispositivo com câmara dupla rastreando uma arritmia atrial (taquicardia atrial e flutter atrial) com subsequente estimulação ventricular rápida.[Figure caption and citation for the preceding image starts]: Taquicardia ventricular do trato de saída do ventrículo direitoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].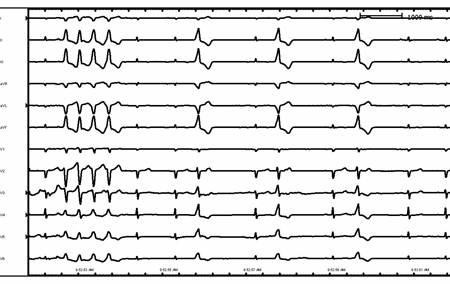 [Figure caption and citation for the preceding image starts]: Taquicardia ventricular em um paciente com cardiomiopatia arritmogênica do ventrículo direitoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia ventricular em um paciente com cardiomiopatia arritmogênica do ventrículo direitoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].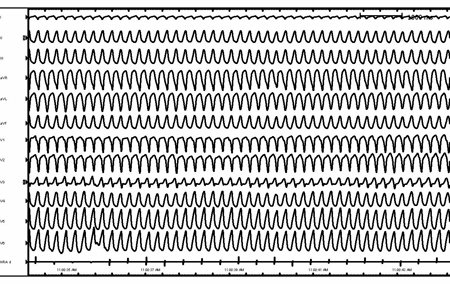 [Figure caption and citation for the preceding image starts]: Taquicardia supraventricular com aberrância e bloqueio de ramo esquerdoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia supraventricular com aberrância e bloqueio de ramo esquerdoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].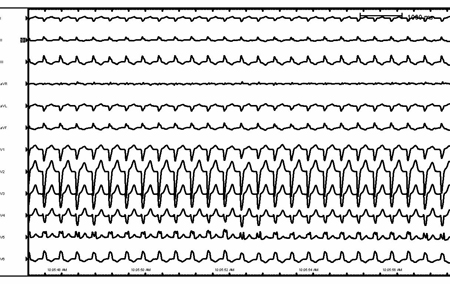 [Figure caption and citation for the preceding image starts]: Bloqueio de ramo esquerdo relacionado à frequênciaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Bloqueio de ramo esquerdo relacionado à frequênciaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].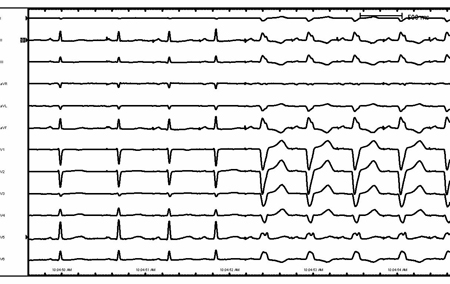 [Figure caption and citation for the preceding image starts]: Taquicardia por reentrada antidrômicaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia por reentrada antidrômicaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].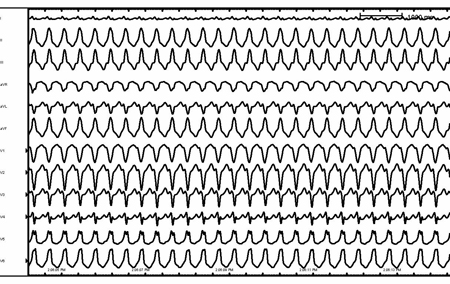
QRS largo (duração >120 ms) com um ritmo ventricular irregular
As causas incluem o seguinte:
Fibrilação atrial com um bloqueio de ramo
Taquicardia atrial multifocal com um bloqueio de ramo
Taquicardia ou flutter atrial com condução atrioventricular (AV) variável com bloqueio de ramo ou via acessória.
Duração do QRS variável com um ritmo ventricular irregular
TV polimórfica com um intervalo QT normal
Mais comumente observada no contexto de uma síndrome coronariana aguda ou isquemia miocárdica, mas também pode ser observada em corações estruturalmente normais. No contexto de um infarto do miocárdio, o desenvolvimento de TV polimórfica é sugestivo de isquemia em andamento; o tratamento se concentra na isquemia subjacente. As canalopatias iônicas podem se manifestar com TV polimórfica. A TV polimórfica catecolaminérgica ocorre na ausência de cardiopatia estrutural e geralmente se manifesta como síncope induzida por por estresse ou exercício, ou morte súbita na infância ou na adolescência. Uma variedade de causas genéticas foram identificadas, uma das quais envolve uma mutação autossômica dominante no gene do receptores cardíacos de rianodina.[43]Passman R, Kadish A. Polymorphic ventricular tachycardia, long Q-T syndrome, and torsades de pointes. Med Clin North Am. 2001 Mar;85(2):321-41.
http://www.ncbi.nlm.nih.gov/pubmed/11233951?tool=bestpractice.com
De forma menos comum, uma mutação autossômica recessiva no gene da calsequestrina cardíaca (CASQ2) tem sido associada a essa condição. Ambas as mutações genéticas estão associadas à liberação de cálcio do retículo sarcoplasmático.[44]The Cardiac Society of Australia and New Zealand. Guidelines for the diagnosis and management of catecholaminergic polymorphic ventricular tachycardia. Nov 2016 [internet publication].
https://www.csanz.edu.au/wp-content/uploads/2016/11/CPVT_Update_25-Nov-2016.pdf
Torsades de pointes
TV polimórfica associada a um QT prolongado (observado durante o ritmo sinusal) com uma morfologia característica de 'torção no eixo'. O QT prolongado pode ser congênito ou adquirido. A síndrome do QT longo adquirida é mais comumente observada clinicamente. Pode ser secundária a medicamentos conhecidos por prolongar o intervalo QT,
AZCERT: QT drugs list
Opens in new window isquemia, anormalidades eletrolíticas significativas (hipocalemia, hipomagnesemia, hipocalcemia) ou lesão maciça no sistema nervoso central.[43]Passman R, Kadish A. Polymorphic ventricular tachycardia, long Q-T syndrome, and torsades de pointes. Med Clin North Am. 2001 Mar;85(2):321-41.
http://www.ncbi.nlm.nih.gov/pubmed/11233951?tool=bestpractice.com
[45]Tisdale JE, Chung MK, Campbell KB, et al. Drug-induced arrhythmias: a scientific statement from the American Heart Association. Circulation. 2020 Oct 13;142(15):e214-33.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000000905
http://www.ncbi.nlm.nih.gov/pubmed/32929996?tool=bestpractice.com
TV bidirecional
Uma arritmia rara, porém potencialmente fatal, mais frequentemente causada por toxicidade digitálica, mas também observada na TV polimórfica catecolaminérgica e na síndrome de Andersen Tawil (QT longo 7). Ela é caracterizada por duas morfologias QRS alternantes (em geral um bloqueio de ramo direito com eixos esquerdo e direito alternantes). Ao contrário do bigeminismo ventricular, o intervalo R-R em uma TV bidirecional é regular.[34]Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS guideline for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2018 Sep 25;138(13):e272-391.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000549
http://www.ncbi.nlm.nih.gov/pubmed/29084731?tool=bestpractice.com
Fibrilação atrial com pré-excitação ventricular
Pacientes com fibrilação atrial e uma via acessória com condução anterógrada podem apresentar uma taquicardia irregular de complexo largo. Alguns pacientes podem ter vias de condução anterógradas com propriedades mais rápidas que outras e estão, portanto, em maior risco dessa arritmia. A identificação dessa arritmia é vital, pois pode causar fibrilação ventricular e colapso hemodinâmico. A fibrilação atrial com pré-excitação é uma arritmia com potencial risco de vida.[5]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC11095842
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
Fibrilação ventricular
Ritmo ventricular rápido (frequência >300 bpm), grosseiramente irregular e com risco de vida caracterizado pela duração do ciclo, morfologia e amplitude de QRS variáveis.[34]Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA/ACC/HRS guideline for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2018 Sep 25;138(13):e272-391.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000549
http://www.ncbi.nlm.nih.gov/pubmed/29084731?tool=bestpractice.com
 [Figure caption and citation for the preceding image starts]: Flutter atrial (detalhe)Do acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Flutter atrial (detalhe)Do acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Taquicardia ventricular em um paciente com cardiomiopatia arritmogênica do ventrículo direitoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia ventricular em um paciente com cardiomiopatia arritmogênica do ventrículo direitoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Taquicardia supraventricular com aberrância e bloqueio de ramo esquerdoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia supraventricular com aberrância e bloqueio de ramo esquerdoDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Bloqueio de ramo esquerdo relacionado à frequênciaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Bloqueio de ramo esquerdo relacionado à frequênciaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Taquicardia por reentrada antidrômicaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia por reentrada antidrômicaDo acervo de Robert W. Rho, MD; usado com permissão [Citation ends].