Abordagem
Uma história ginecológica completa, incluindo história sexual e eventual história de abuso, se existente, e exame físico pélvico são os componentes principais na abordagem de uma paciente com dispareunia.[9] Frequentemente, a história e o exame físico são suficientes para diagnosticar a etiologia subjacente. No entanto, a sobreposição de fatores físicos, psicológicos e sociais frequentemente pode dificultar a identificação da causa primária subjacente.[9]
Considerações sobre a história do paciente
Além das características relacionadas abaixo, o médico deve estar atento para a possibilidade do fato de algumas mulheres não informarem voluntariamente as dificuldades com as relações sexuais.[9][10] O uso de perguntas abertas, como "Você é sexualmente ativa?" e, se sim, "Você anda tendo dificuldades ou problemas neste momento?" podem abrir uma brecha de comunicação sobre a disfunção sexual.[9][10]
Início dos sintomas: sintomas de dispareunia primária começam com o primeiro contato sexual e persistem, podendo ser indicativos de uma anormalidade congênita ou uma condição psicossexual.
Localização dos sintomas: dor à penetração é um sintoma de dispareunia superficial, sugestivo de um distúrbio vulvar ou vestibular. O desconforto durante a penetração profunda, sem dificuldade na penetração inicial, associa-se a uma dispareunia profunda, possivelmente indicando uma patologia pélvica.
Sintomas associados: a presença de prurido pode indicar eczema ou distrofia vulvar. Prurido acompanhado de corrimento pode ser indicativo de vulvovaginite. A dispareunia na penetração profunda acompanhada de dismenorreia 2 a 3 dias antes e após a menstruação e, às vezes, associada a dor durante a defecação (disquezia), pode sugerir endometriose.
Qualidade da dor: dores agudas associadas a dispareunia profunda podem indicar endometriose, enquanto que uma dor intensa pode representar leiomiomatose. Uma sensação lacerante pode sugerir atrofia vaginal decorrente de uma variedade de doenças.
Fatores de alívio: a dor que melhora com contraceptivos orais pode ser indicativa de endometriose ou adenomiose. A terapia estrogênica melhora a atrofia relacionada à deficiência de estrogênio e os lubrificantes tópicos podem melhorar a secura vaginal causada por medicamentos ou tratamentos.
História médica: uma história de câncer que necessitou de quimioterapia ou radioterapia pélvica pode ter resultado em atrofia por deficiência de estrogênio, fibrose ou aderências. Medicamentos para outras doenças crônicas podem resultar em menor lubrificação (por exemplo, contraceptivos orais, antidepressivos e alguns anti-hipertensivos).
História obstétrica: lesões traumáticas no parto ou episiotomia podem resultar em dispareunia.
É necessário observar que sintomas consistentes com dispareunia superficial relacionados a espasmos do músculo elevador do ânus e vaginismo serão encontrados em associação a muitas outras doenças, uma vez que as mulheres instintivamente tensionam esses músculos quando antecipam um desconforto.
Avaliação psicossocial
Pode ser considerada, particularmente se a paciente descrever início súbito dos sintomas.[9] Um estilo de consulta aberta pode ajudar a identificar causas psicológicas; a avaliação psicossexual "LOFTI" (ouvir, observar, sentir, pensar, interpretar [listening, observing, feelings, thinking, interpreting]) pode ser um guia útil.[9][11]
Exame físico
Uma inspeção cuidadosa permite o diagnóstico de doenças dermatológicas e infecciosas/inflamatórias da vulva e do vestíbulo. Uma membrana delgada a moderadamente espessa na abertura da vagina, com ou sem pequenas perfurações, indica um hímen imperfurado (havendo o possível acúmulo de sangue menstrual na vagina [hematocolpia]).
O exame cuidadoso da vulva com um swab de algodão pode conduzir ao diagnóstico de vestibulodinia/vulvodinia, se uma leve pressão reproduzir a dor.[12]
Uma mucosa vaginal pálida, sem rugosidades, é característica de atrofia vaginal decorrente de deficiência estrogênica.
O corrimento cervical mucopurulento acompanhado de dor à mobilização do colo pode ser sugestivo de cervicite. A presença de sensibilidade uterina pode indicar doença inflamatória pélvica (DIP).
No exame físico bimanual, um útero aumentado, liso e sensível pode indicar adenomiose, enquanto que um útero aumentado e irregular é indicativo de leiomiomatose. Achados ao exame físico consistentes com endometriose incluem nodularidade retovaginal; encurtamento e/ou espessamento dos ligamentos uterossacros; útero retrovertido e fixo; e reprodução da dor à palpação de lesões de endometriose suspeita. A presença de uma massa anexial no exame pélvico pode ser sugestivo de endometrioma ou hidrossalpinge.[Figure caption and citation for the preceding image starts]: Hímen imperfurado abaulado e azulado com hematocolposBMJ Case Reports 2009 [doi:10.1136/bcr.08.2008.0722] Copyright © 2009 by the BMJ Publishing Group Ltd. [Citation ends].
 [Figure caption and citation for the preceding image starts]: Cervicite e corrimento vaginal em decorrência de gonorreiaBiblioteca de Imagens do CDC [Citation ends].
[Figure caption and citation for the preceding image starts]: Cervicite e corrimento vaginal em decorrência de gonorreiaBiblioteca de Imagens do CDC [Citation ends]. [Figure caption and citation for the preceding image starts]: Cervicite em decorrência do vírus do herpes simples; observa-se inflamação erosiva acompanhada de purulência paracervicalBiblioteca de Imagens do CDC/Dr. Paul Wiesner [Citation ends].
[Figure caption and citation for the preceding image starts]: Cervicite em decorrência do vírus do herpes simples; observa-se inflamação erosiva acompanhada de purulência paracervicalBiblioteca de Imagens do CDC/Dr. Paul Wiesner [Citation ends].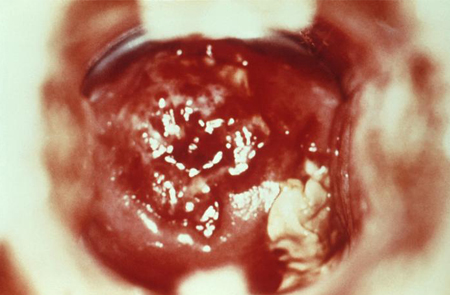 [Figure caption and citation for the preceding image starts]: Vaginite por tricomonas com corrimento purulento abundante emanando do óstio cervicalBiblioteca de Imagens do CDC [Citation ends].
[Figure caption and citation for the preceding image starts]: Vaginite por tricomonas com corrimento purulento abundante emanando do óstio cervicalBiblioteca de Imagens do CDC [Citation ends].
Avaliações laboratoriais e estudos de imagem
Em muitos casos de dispareunia, não há necessidade de estudos laboratoriais e de imagem para fazer o diagnóstico. No entanto, eles são essenciais em determinadas situações.
As amostras vaginais para avaliação do pH vaginal e o teste de aminas (Whiff) e para lâminas em soro fisiológico e hidróxido de potássio são um auxiliar para a identificação dos organismos responsáveis pela vulvovaginite. A coloração de Gram para vaginose bacteriana e culturas genitais para Trichomonas e Candida podem ser úteis em mulheres com sintomas vulvovaginais (por exemplo, sensação de ardência no coito, corrimento vaginal, prurido), mas negativos em lâminas de esfregaço vaginal.
O teste de amplificação de ácido nucleico (NAAT) de amostras genitais para gonorreia e Chlamydia é mais sensível que a cultura e é recomendado como o método de primeira linha para o teste de suspeita de DIP. Mycoplasma genitalium está associado a DIP e cervicite; as diretrizes recomendam NAAT de amostras genitais.[13][14]
Culturas cervicais para gonorreia e Chlamydia devem ser feitas quando há suspeita clínica de cervicite (por exemplo, história de dispareunia na penetração profunda e corrimento vaginal) ou DIP (por exemplo, história de dispareunia na penetração profunda, febre, dor difusa na parte inferior do abdome).
O teste para o vírus do herpes simples por reação em cadeia da polimerase ou outro NAAT deve ser solicitado para se investigar infecção por vírus do herpes simples. O esfregaço de Tzanck pode ser usado como um teste diagnóstico alternativo se a reação em cadeia da polimerase não estiver prontamente disponível.[15][16] A cultura viral pode ser considerada se um NAAT não estiver disponível.[15]
A urinálise é essencial se houver suspeita de infecção do trato urinário (ITU) (por exemplo, polaciúria e urgência, disúria, hematúria). A microscopia e a cultura da urina são indicadas na investigação de ITU ou de cistite intersticial.
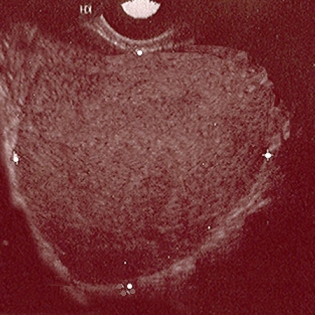
A ultrassonografia pélvica pode ser útil na caracterização da leiomiomatose e na avaliação de massas anexiais suspeitas para endometrioma ou para hidrossalpinge.[17][18][19] Durante a ultrassonografia transvaginal, é possível localizar áreas doloridas (sensibilidade específica do local).[20][21][22] A ressonância nuclear magnética (RNM) pode ser mais útil quando houver suspeita de anomalias estruturais congênitas (por exemplo, a adenomiose é visualizada como focos miometriais hiperintensos nas imagens ponderadas em T2), ou para diagnosticar endometriose profunda e avaliar sua extensão.[17][23][24][25]
A laparoscopia diagnóstica pode ser útil se houver suspeita de endometriose (por exemplo, dispareunia profunda, dismenorreia significativa), mesmo que a ultrassonografia ou a RNM tenham sido normais.[17]
A cistoscopia deve ser solicitada inicialmente em todas as pacientes com um diagnóstico de suspeita de cistite intersticial (por exemplo, polaciúria e urgência, dor pélvica crônica, intolerância ao exame pélvico). Além disso, as pacientes com risco elevado de câncer de bexiga (fumantes, mulheres expostas a corantes com anilina) devem realizar a citologia da urina.
As pacientes com suspeita de hipersensibilidade ao plasma seminal (por exemplo, prurido pós-coito, ardência), dermatite de contato (por exemplo, história de resposta alérgica ao látex ou agente espermicida) ou dermatite atópica (por exemplo, prurido, pele seca e com descamação) podem demonstrar remissão dos sintomas após evitar o alérgeno. No entanto, caso isso não ocorra ou se o alérgeno for de difícil identificação, recomenda-se realizar os testes de alergia.
Biópsias vulvares/vaginais devem sempre ser solicitadas no caso de lesões suspeitas e alterações de etiologia incerta, para descartar condições pré-cancerosas ou cancerosas.[Figure caption and citation for the preceding image starts]: Ultrassonografia de endometrioma ovarianoDo acervo de Dr. Jonathon Solnik; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Imagem laparoscópica de endometrioma ovarianoDo acervo de Dr. Jonathon Solnik; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagem laparoscópica de endometrioma ovarianoDo acervo de Dr. Jonathon Solnik; usado com permissão [Citation ends].
O uso deste conteúdo está sujeito ao nosso aviso legal