Abordagem
História atual
Ao se obter a história atual sobre o olho vermelho, é importante considerar os diagnósticos de ameaça grave à visão juntamente com as causas mais comuns.[1] Incluindo perguntas-chave e anotando características negativas relevantes, pode-se limitar o diagnóstico diferencial e a decisão quanto à necessidade de encaminhamento para tratamento oftalmológico adicional ou a possibilidade de tratamento na unidade básica de saúde pode ser tomada.
As principais questões a serem consideradas incluem:[18]
Quando a doença teve início?
A doença é unilateral ou bilateral?
Um corpo estranho ou trauma é geralmente unilateral, enquanto a conjuntivite pode começar unilateral e se tornar bilateral.
O início dos sintomas foi agudo ou gradual?
Um início agudo pode indicar um corpo estranho ou abrasão na córnea ou trauma por corpo estranho.
Qual é a acuidade visual do paciente?
O olho está dolorido?
A presença de uma acuidade visual reduzida ou de uma dor profunda dentro do olho indica um diagnóstico subjacente mais grave, como glaucoma de ângulo fechado, uveíte anterior ou esclerite.[Figure caption and citation for the preceding image starts]: Uveíte anterior com sinéquias posterioresColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].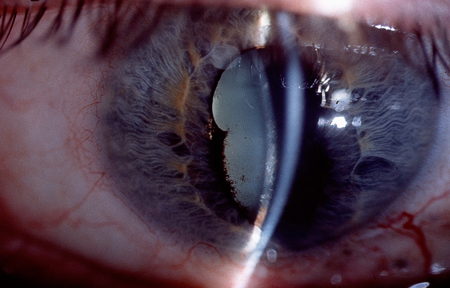 [Figure caption and citation for the preceding image starts]: EscleriteColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: EscleriteColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].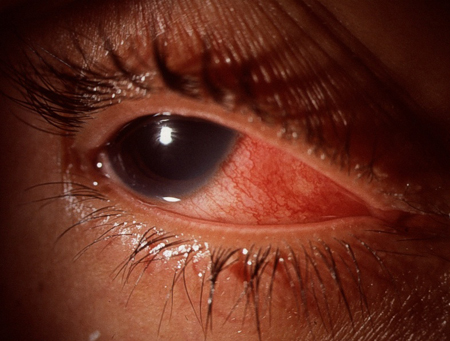 [Figure caption and citation for the preceding image starts]: Glaucoma de ângulo fechado: edema central da córnea com pupilas em média midríase em formato ovalar.Coleção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Glaucoma de ângulo fechado: edema central da córnea com pupilas em média midríase em formato ovalar.Coleção particular – cedida pelo Sr. Hugh Harris [Citation ends].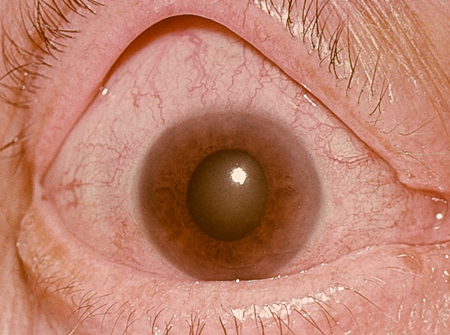
Caso o paciente relate sensação de corpo estranho, os diagnósticos possíveis são conjuntivite, corpo estranho conjuntival/subtarsal, corpo estranho na córnea, ceratite e úlcera corneana. Em caso de suspeita de corpo estranho, pergunte se o paciente realizou alguma atividade recente que possa ter causado isso e, em caso afirmativo, se ele estava utilizando proteção ocular. A natureza da atividade também indicará potenciais lesões penetrantes: por exemplo, o uso de serra mecânica e o ato de martelar podem produzir corpos estranhos de alta velocidade, os quais têm a capacidade de penetrar na superfície do globo e tornarem-se intraoculares.[Figure caption and citation for the preceding image starts]: Conjuntivite bacterianaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].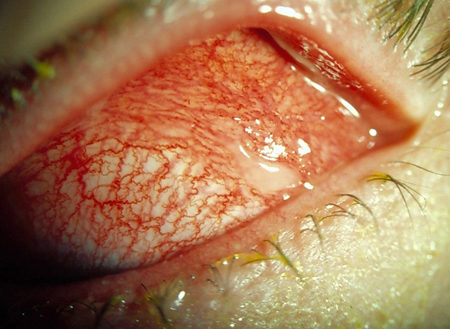 [Figure caption and citation for the preceding image starts]: Conjuntivite viralColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Conjuntivite viralColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].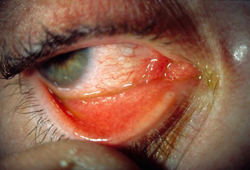 [Figure caption and citation for the preceding image starts]: Corpo estranho subtarsal: abrasão vertical da córnea observada com coloração por fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Corpo estranho subtarsal: abrasão vertical da córnea observada com coloração por fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends]. [Figure caption and citation for the preceding image starts]: Úlcera da córnea observada com coloração de fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Úlcera da córnea observada com coloração de fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].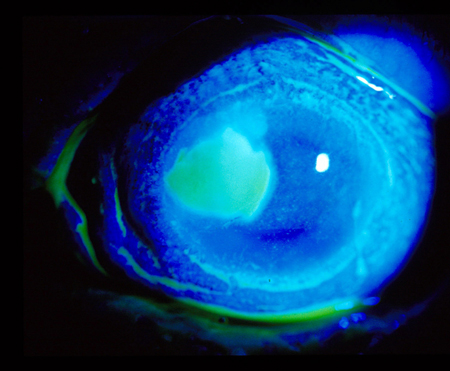 [Figure caption and citation for the preceding image starts]: Úlcera dendrítica observada com coloração por fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Úlcera dendrítica observada com coloração por fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].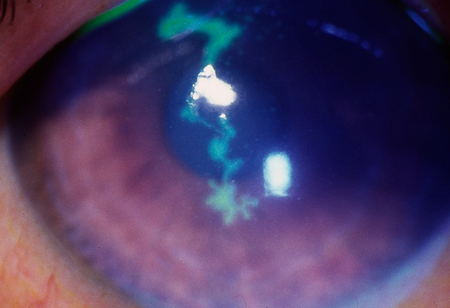 [Figure caption and citation for the preceding image starts]: Corpo estranho na córneaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Corpo estranho na córneaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].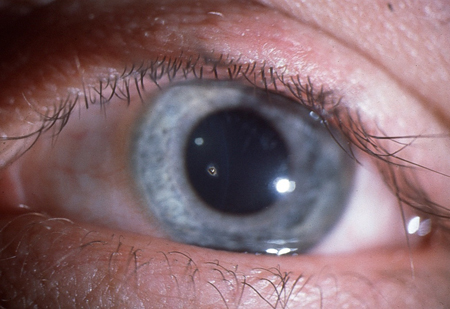 [Figure caption and citation for the preceding image starts]: Conjuntivite por clamídiaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Conjuntivite por clamídiaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].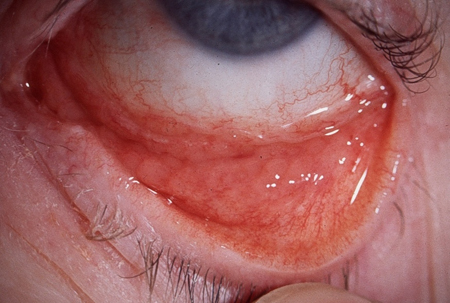
Os usuários de lente de contato com olho vermelho dolorido devem ser encaminhados para uma avaliação oftalmológica de emergência no mesmo dia para evitar uma complicação que ameace a visão, como ceratite microbiana ou ulceração corneana.[16][19]
Se houver qualquer secreção, os fatores que podem ajudar a identificar a presença de conjuntivite e a possível etiologia subjacente são:[13][20][21]
Lacrimejamento, secreção purulenta ou mucopurulenta; por exemplo:
O lacrimejamento é observado na conjuntivite viral
Uma secreção profusa de muco é observada na conjuntivite por clamídia
Uma secreção purulenta é observada na conjuntivite gonocócica
Uma secreção mucopurulenta pode indicar infecção bacteriana.
Secreção que piora pela manhã:
Pode ser devido a uma alergia
Presença de prurido:
Geralmente devido a uma alergia
Um prurido mínimo pode estar presente na conjuntivite por clamídia
História de atopia.
Se o paciente é fotofóbico, isso pode indicar uma possível uveíte anterior subjacente ou distúrbio epitelial da córnea. Associações sistemáticas de fotofobia, como meningite, devem sempre ser consideradas em um paciente com indisposição.[22][Figure caption and citation for the preceding image starts]: Conjuntivite gonocócicaBiblioteca de Imagens do CDC/Joe Miller [Citation ends].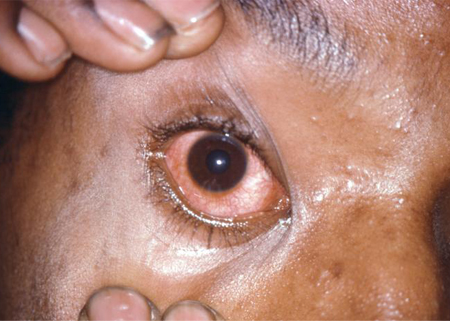 [Figure caption and citation for the preceding image starts]: Conjuntivite gonorreica: resultou em cegueira parcialBiblioteca de Imagens do CDC [Citation ends].
[Figure caption and citation for the preceding image starts]: Conjuntivite gonorreica: resultou em cegueira parcialBiblioteca de Imagens do CDC [Citation ends].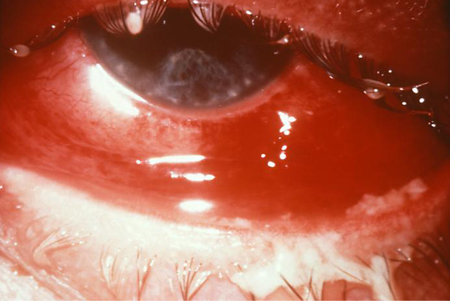
História médica e oftalmológica pregressa
O médico deve considerar se o paciente apresentou episódios prévios similares ou se há alguma associação sistêmica subjacente de afecções que causam olho vermelho, como:
Pacientes positivos para complexo de histocompatibilidade com antígeno leucocitário humano-B27
Artrite reativa
Tuberculose, sífilis
Doença de Lyme
Sarcoidose[23]
Doença de Behçet
Artrite crônica juvenil pauciarticular
Doenças do tecido conjuntivo (inclusive artrite reumatoide, síndrome de Sjogren e lúpus eritematoso sistêmico)
Granulomatose com poliangiite (anteriormente conhecida como granulomatose de Wegener)
Policondrite recidivante
Hipertensão.
[Figure caption and citation for the preceding image starts]: Conjuntivite: consequência de artrite reativaBiblioteca de Imagens do CDC/Joe Miller [Citation ends].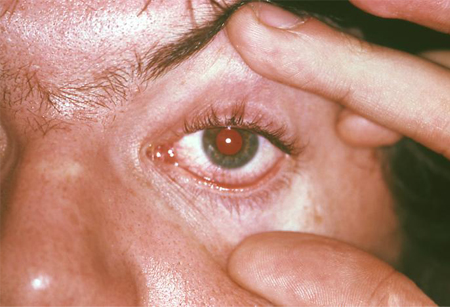
História de medicamentos
O uso de qualquer medicamento oftalmológico, bem como de qualquer medicamento sistêmico conhecido por precipitar causas de olho vermelho, deve ser observado. Eles incluem os midriáticos terapêuticos e medicamentos com efeitos midriáticos indesejados, como medicamentos anticolinérgicos sistêmicos, e topiramato. Os pacientes que tomarem anticoagulantes podem estar predispostos a hemorragia subconjuntival. A persistência de uma conjuntivite mesmo com o uso de antibióticos tópicos exige a avaliação imediata para uma etiologia diferente.
Exame
O exame físico do olho na unidade básica de saúde exige o uso de uma tabela de Snellen, uma fonte luminosa, fluoresceína e um cotonete para revirar a pálpebra superior.[20] Uma abordagem escalonada pode ser usada considerando os diagnósticos diferenciais a partir da história.
A acuidade visual deve ser verificada em todos os pacientes, pois sua redução pode indicar uma causa subjacente mais grave para o olho vermelho.
A inspeção das pálpebras (incluindo a área abaixo das pálpebras) e da sobrancelha deve ser realizada para se descartar uma lesão periorbital. A posição das margens das pálpebras deve ser verificada quanto à presença de triquíase, um entrópio, ou um ectrópio. Se qualquer secreção puder ser observada, deve-se considerar conjuntivite.[13] Se a afecção for bilateral com secreção purulenta, deve ser tratada como conjuntivite. Uma erupção cutânea vesicular ao redor do olho pode indicar infecção por herpes simples ou varicela-zóster.[Figure caption and citation for the preceding image starts]: TriquíaseColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
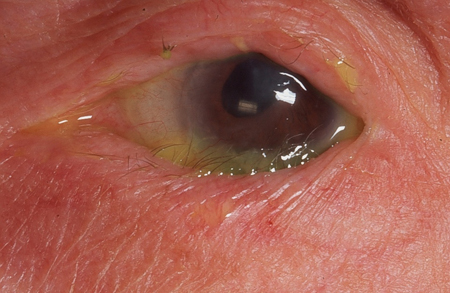 [Figure caption and citation for the preceding image starts]: EntrópioColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: EntrópioColeção particular – cedida pelo Sr. Hugh Harris [Citation ends]. [Figure caption and citation for the preceding image starts]: Paciente com herpes-zóster oftálmico esquerdo que afeta a testa e a lateral do nariz (sinal de Hutchinson positivo; setas amarelas). As erupções cutâneas com crostas seguem a distribuição dermatomal V1 e não cruzam a linha média verticalImagem usada com permissão do BMJ 2019;364:k5234 [Citation ends].
[Figure caption and citation for the preceding image starts]: Paciente com herpes-zóster oftálmico esquerdo que afeta a testa e a lateral do nariz (sinal de Hutchinson positivo; setas amarelas). As erupções cutâneas com crostas seguem a distribuição dermatomal V1 e não cruzam a linha média verticalImagem usada com permissão do BMJ 2019;364:k5234 [Citation ends].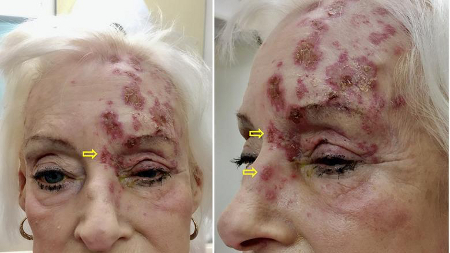
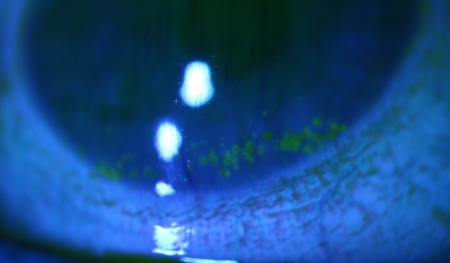
Na inspeção da superfície ocular e da superfície subtarsal, o padrão de vermelhidão (uma característica importante) deve ser avaliado. A injeção segmentar pode indicar episclerite ou a presença de um corpo estranho. A injeção ciliar ou límbica (junção da córnea e da esclera) ocorre na uveíte anterior e doenças da córnea. A vermelhidão localizada e bem demarcada com uma conjuntiva circundante não inflamada é observada em hemorragia subconjuntival, exigindo que a pressão arterial do paciente seja verificada. Vermelhidão generalizada, com ingurgitamento dos vasos episclerais mais profundos e dor à palpação do globo, indica presença de esclerite.[24] A conjuntiva tarsal deve ser inspecionada em busca de papilas (associadas a conjuntivites alérgicas) ou folículos (associados a conjuntivite por clamídia, toxicidade medicamentosa e conjuntivite viral). Se houver história de corpo estranho, a pálpebra superior deve ser virada com um cotonete para se descartar uma localização subtarsal. Se o corpo estranho não puder ser encontrado e a atividade realizada durante o acidente puder ter produzido um corpo estranho de alta velocidade, a opinião de um oftalmologista deve ser considerada para que uma posição intraocular seja descartada. Instilar fluoresceína durante a inspeção da superfície ocular pode permitir a visualização de corpos estranhos, abrasões da córnea e úlceras corneanas. Uma área de opacidade corneana focal subjacente a um defeito epitelial positivo para fluoresceína ou a presença de um hipópio seria preocupante para úlcera corneana/ceratite microbiana. Se houver corante fluorescente presente na córnea ou a córnea parecer turva (observado no glaucoma de ângulo fechado), recomenda-se exame adicional por um oftalmologista. A coloração com rosa bengala ou fluoresceína pode ser usada nos pacientes com suspeita de que o olho seco seja uma causa subjacente.[25][Figure caption and citation for the preceding image starts]: Olho seco (corado com fluoresceína)Do acervo pessoal do Dr. Jonathan Smith; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Ceratoconjuntivite alérgica (primaveril)Coleção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Ceratoconjuntivite alérgica (primaveril)Coleção particular – cedida pelo Sr. Hugh Harris [Citation ends].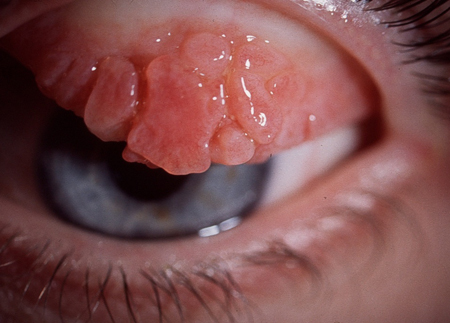 [Figure caption and citation for the preceding image starts]: Hemorragia subconjuntivalColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Hemorragia subconjuntivalColeção particular – cedida pelo Sr. Hugh Harris [Citation ends]. [Figure caption and citation for the preceding image starts]: Abrasão da córnea observada com coloração de fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: Abrasão da córnea observada com coloração de fluoresceínaColeção particular – cedida pelo Sr. Hugh Harris [Citation ends]. [Figure caption and citation for the preceding image starts]: EpiscleriteColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].
[Figure caption and citation for the preceding image starts]: EpiscleriteColeção particular – cedida pelo Sr. Hugh Harris [Citation ends].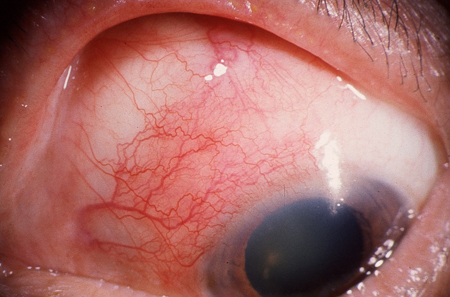
Respostas pupilares. O médico deve estar atento à anisocoria (tamanho desigual da pupila), e caso isso esteja presente, deve realizar o encaminhamento para avaliação oftalmológica.[21] Usando uma lanterna clínica (ou uma fonte de luz equivalente), as respostas pupilares diretas e consensuais devem ser verificadas. Se as respostas pupilares forem anormais na presença de olho vermelho, uveíte anterior e glaucoma de ângulo fechado precisam ser excluídos. Se o paciente for fotofóbico no exame físico, o encaminhamento adicional também é aconselhado.[21]
Investigações
Swabs para cultura bacteriana, viral e para clamídia podem ser coletados nos pacientes com suspeita de conjuntivite. Após a realização do diagnóstico oftalmológico definitivo as investigações sobre as causas sistêmicas subjacentes do olho vermelho devem ser feitas em uma clínica especializada. Certas causas locais de olho vermelho, incluindo ectrópio, entrópio, úlcera da córnea, olho vermelho relacionado a uso de lentes de contato, abrasão da córnea, corpo estranho na córnea, esclerite e glaucoma de ângulo fechado, devem ser avaliadas adicionalmente por um oftalmologista. Os traumas químicos ou penetrantes também devem ser avaliados por um oftalmologista.[26]
Deve ser realizado diagnóstico por imagem com tomografia computadorizada em caso de suspeita de lesão penetrante por objeto de alta velocidade.
Em caso de suspeita de glaucoma agudo, a pressão intraocular deve ser medida no pronto-socorro.
O uso deste conteúdo está sujeito ao nosso aviso legal