Abordagem
A doença comumente apresenta-se com rubor e diarreia; outras características clínicas incluem sibilo, palpitações, telangiectasia e dor abdominal. Características faciais clássicas e sinais cardíacos são elementos presentes no exame. O diagnóstico é confirmado pelos níveis elevados de ácido 5-hidroxindolacético urinário (5-HIAA); a cromogranina A é geralmente elevada na presença de metástases hepáticas.[8]
História
Frequentemente os pacientes descrevem ter sintomas por muitos meses antes da consulta. Muitas vezes o início é insidioso. Os dois sintomas mais comuns são diarreia e rubor, enquanto o sibilo ocorre com menos frequência.
Geralmente a diarreia não segue nenhum padrão específico e pode, inicialmente, ser intermitente devido a fatores secretores. Muitas vezes, a diarreia está associada à dor em cólica e urgência, e pode ocorrer durante o dia e a noite.
O rubor é caracteristicamente descrito como um início súbito de coloração rosa a vermelho, comprometendo a face e o tronco superior. Geralmente ele tem duração de alguns minutos e pode ocorrer de forma intermitente ao longo do dia. Fatores desencadeantes que causam rubor incluem estresse, alimentos contendo tiramina (chocolate, bananas, nozes) e álcool.
O sibilo é causado por constrição brônquica mediada por taquicininas e bradicininas. Isso é mais comum em pessoas com tumores carcinoides brônquicos.
Exame
Características faciais clássicas da síndrome carcinoide consistem em coloração de rosa a vermelho ao redor da face e tronco superior. Em pacientes com rubor atípico, que pode durar várias horas, telangiectasia e hipertrofia da face podem ser observadas.
Pode-se ouvir sibilo na ausculta do tórax. Pressão venosa jugular elevada e características de insuficiência cardíaca direita podem estar presentes em pacientes com cardiopatia carcinoide relacionada à síndrome carcinoide. Sopros cardíacos no lado direito de regurgitação tricúspide e estenose pulmonar podem ser ouvidos no exame cardiovascular.
Exame abdominal pode revelar hepatomegalia, que pode ser maciça. À palpação do abdome, massas fixas, que geralmente estão relacionadas à reação desmoplástica, podem ser palpadas na fossa ilíaca direita. Uma reação desmoplástica é caracterizada pelo crescimento de tecido fibroso denso ao redor da neoplasia.
Raramente, características relacionadas à pelagra, uma doença por deficiência de vitamina causada por falta de ingestão de niacina (B3), podem ser observadas; estas incluem dermatite (lesões cutâneas eritematosas e pruriginosas) e demência/estado confusional.
Investigações
Exames de sangue iniciais devem incluir hemograma completo, perfil metabólico, testes de função hepática, perfil hormonal intestinal em jejum, inclusive cromogranina A e cromogranina B, além de 5-HIAA urinário de 24 horas.[12] Uma tomografia computadorizada (TC) de estadiamento em duas fases do tórax, abdome e pelve poderá ser apropriada se algum dos exames hormonais estiver anormal. Endoscopia e broncoscopia podem ser usadas para ajudar a identificar o local primário do tumor. Cintilografia com receptores de somatostatina (octreoscan), uma modalidade de imagens da medicina nuclear, deve ser considerada em qualquer paciente com tumores neuroendócrinos (TNEs) histologicamente comprovados ou em pacientes com suspeita de TNEs e lesões identificadas na TC. A cintilografia com iodo I-123 metaiodobenzilguanidina (MIBG) pode ser solicitada por um setor de medicina nuclear para identificar áreas de tumores por meio da captação de MIBG. A tomografia com emissão de pósitrons (PET) com octreotato é uma nova modalidade, que parece ser mais sensível que o octreoscan.[13][14][Figure caption and citation for the preceding image starts]: Imagem de captação com iodo I 123 metaiodobenzilguanidina (MIBG) mostrando várias metástasesDo acervo de Dr. R. Srirajaskanthan e Dr. M. Caplin; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) mostrando múltiplas metástases hepáticasDo acervo de Dr. R. Srirajaskanthan e Dr. M. Caplin; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Tomografia computadorizada (TC) mostrando múltiplas metástases hepáticasDo acervo de Dr. R. Srirajaskanthan e Dr. M. Caplin; usado com permissão [Citation ends].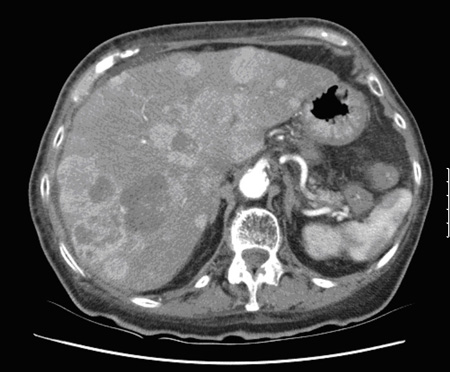
O uso deste conteúdo está sujeito ao nosso aviso legal