Abordagem
O início agudo de ptose requer avaliação urgente. O surgimento insidioso geralmente está relacionado com alterações involutivas associadas à idade nas estruturas de suporte e na pálpebra, ou com progressão da doença muscular local ou difusa.
História
A anamnese é o aspecto mais importante da avaliação de pacientes com ptose. As informações colhidas alertarão o médico para doenças que representam potencial ameaça à visão e risco de vida antes do exame físico.
A ordem tradicional da entrevista, começando pela queixa principal, seguida pela história médica pregressa e cirúrgica completa com a revisão sistêmica dos sintomas, é a abordagem mais adequada.
A dor é investigada como um sinal sentinela na apresentação. A presença de diminuição da visão, proptose ocular e dor significativa sugere um processo infeccioso ou inflamatório. Dor orbital, cefaleia, alterações do estado mental e vertigem podem indicar hipertensão e diabetes mellitus ocultos ou não controlados, condições sugestivas de AVC como a causa da ptose.[12] Pacientes com ptose aponeurótica e involucional apresentam-se com sintomas de cefaleia, dor no supercílio e diminuição da visão que pioram ao longo do dia.[4] Dificuldade de leitura é uma queixa comum, pois a ptose piora ao olhar para baixo.[21]
Adultos com formas miogênicas adquiridas de ptose podem ter produção excessiva de lágrimas, irritação ocular e exposição corneana secundárias a uma incapacidade de fechar os olhos totalmente (lagoftalmia) ou à ausência do fenômeno de Bell (rotação orbital normal para cima com fechamento da pálpebra).
Uma história de dispositivos oftálmicos implantados, como fivelas esclerais e implantes para glaucoma, pode causar ptose mecânica relacionada ao tamanho do implante ou pseudoptose secundária a efeitos nos músculos extraoculares. As formas aponeuróticas e involucionais de ptose pioram com o uso de dispositivos de retração palpebral durante uma cirurgia ocular.[22] Perda de volume orbital secundária à patologia do globo ocular (neoplasia) ou à radioterapia na órbita também pode causar ptose. Cirurgias prévias de tórax ou de cabeça e pescoço (bem como lesões na via simpática) sugerem síndrome de Horner.[13]
A história médica pregressa em pacientes jovens ou em pacientes com forte predileção hereditária para carcinomas basocelulares pode sugerir síndromes sistêmicas, como a síndrome do nevo basocelular ou xeroderma pigmentoso.
Numerosos medicamentos podem exacerbar a ptose causando edema palpebral ou alteração do tônus simpático normal. A ptose transitória pode complicar, ocasionalmente, um tratamento com toxina botulínica do tipo A de um estrabismo, blefaroespasmo ou rugas faciais.[23][24][25] [
 ]
]
Sintomas cardiopulmonares de letargia, palpitações, dor torácica e dispneia podem ser sinais de doença muscular difusa como causa da ptose. Doenças vasculopáticas (por exemplo, diabetes mellitus, hipertensão e aterosclerose) podem ser acompanhadas por paralisia do terceiro nervo e ptose. O AVC pode causar ptose se a circulação vertebrobasilar estiver envolvida.[12]
Formas congênitas de ptose podem ser resultantes de defeitos de inervação durante o desenvolvimento, como paralisia do nervo oculomotor e síndrome de Horner. Distrofia muscular localizada ou difusa, como distrofia miotônica ou distrofia oculofaríngea, e miopatias mitocondriais, como síndrome de Kearns-Sayre, podem resultar em formas miogênicas adquiridas de ptose.[11]
A ptose pode ser resultado de uma doença autoimune subjacente. A miastenia gravis geralmente se apresenta-se com fraqueza generalizada; os pacientes podem ter sido submetidos a uma excisão de timoma.[9] A presença de disfonia, disfagia ou dispneia deve levantar suspeita para miastenia gravis generalizada em qualquer paciente com posição inconsistente da pálpebra superior e diplopia variável.[9] Doenças autoimunes sistêmicas podem apresentar-se como infiltração palpebral ou inflamação orbital com ptose (por exemplo, doença tireoidiana).
Neoplasias cutâneas malignas podem resultar em ptose. Os pacientes com exposição prolongada ao sol têm risco desse tipo de câncer, e as pálpebras são um sítio comum.
Exame físico
A avaliação inicial dos pacientes com ptose inclui aferir os sinais vitais e inspecionar cuidadosamente a área periorbital para detectar evidência de infecção, trauma e distúrbio visual.
Edema e eritema de tecidos moles pré-septal com induração sobrejacente são comuns em etiologias infecciosas e inflamatórias.[26]
O aumento da glândula lacrimal associado à síndrome inflamatória orbital, sarcoidose e outras doenças autoimunes pode exacerbar a ptose e manifestar-se com inchaço da pálpebra superior temporal ou massa distinta na pálpebra superior. A produção lacrimal pode ser funcionalmente prejudicada por irritação ocular ou obstrução do fluxo lacrimal. Celulite orbital e neoplasias orbitais malignas podem ser secundárias a infecções no seio nasal e neoplasias malignas adjacentes, respectivamente.[20]
A presença de trauma orbital significativo pode comprometer a inter-relação dos retratores palpebrais e dos ligamentos ósseos e tecidos moles. Hérnia de gordura orbital por laceração palpebral, com ou sem diminuição da visão, sugere lesão do músculo levantador e da aponeurose, bem como perfuração do globo ocular. Fraturas na parede orbital aumentam o volume da órbita, resultando em enoftalmia e pseudoptose. Pacientes com trauma orbital confirmado e forte suspeita de perfuração do globo ocular requerem uma avaliação oftalmológica de urgência.
Leituras precisas da acuidade visual (longe e perto) devem ser realizadas com correção habitual (óculos ou lentes de contato). Se não houver disponibilidade de óculos ou lentes de contato, dispositivos de oclusão tipo "pinhole" podem ser utilizados. Se materiais padronizados para testes de rastreamento da visão não estiverem disponíveis, poderão ser usados impressos de jornal, crachás de identificação ou confrontação com movimentos dos dedos ou das mãos. Objetos coloridos e brilhosos ou uma fonte de luz podem ser usados para crianças pré-verbais.
Muita atenção deve ser dada para um exame pupilar preciso sob luz fraca. A presença de anisocoria (discrepância no tamanho das pupilas) pode refletir um bloqueio do estímulo simpático ou parassimpático. Um defeito pupilar aferente relativo implica lesão significativa da retina e do nervo óptico, condição que geralmente requer uma avaliação oftalmológica de urgência. O bloqueio do estímulo simpático no músculo tarsal superior induz à ptose leve (1-3 mm), miose pupilar e anidrose variável. Os achados neurológicos associados dependem da natureza e do local da lesão que acomete o estímulo simpático.[13] A interrupção da inervação normal do nervo oculomotor manifesta-se com ptose de moderada a grave, midríase pupilar, alteração da motilidade ocular e diplopia secundárias a lesões inflamatórias, infecciosas, isquêmicas, traumáticas e compressivas.
A motilidade ocular deve ser avaliada usando um foco de interesse específico (por exemplo, dedo do examinador, caneta, fonte de luz) em todas as posições do olhar, registrando-se, ao mesmo tempo, as limitações relativas do olhar e diplopia subjetiva. A alteração da motilidade sugere restrição de movimento ou paresia secundária à interrupção de estímulos inervacionais normais. Crianças com formas miogênicas de ptose geralmente adotam uma posição com o queixo para cima para olhar sob a pálpebra ptótica.
O exame oftalmológico com lâmpada de fenda é importante para avaliar a presença de inflamação intraocular. A presença de células e flare (leucócitos que flutuam em substância leitosa), hipópio (pus franco) ou hifema (sangue) na câmara anterior pode exigir encaminhamento oftalmológico. Deve ser realizada uma avaliação fundoscópica e do disco óptico por oftalmoscopia direta, se disponível.
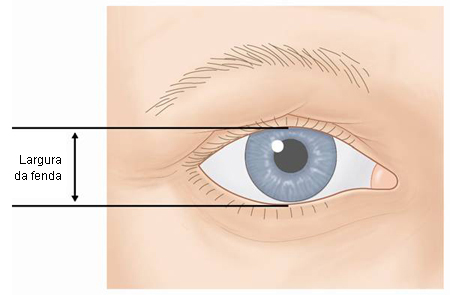
Uma estimativa da fenda interpalpebral vertical, da distância margem-reflexo (DMR) e da função do músculo levantador (FML) é útil para auxiliar a determinar a causa da ptose.[27] Nas formas miogênicas da ptose a fenda palpebral, a DMR e a FML estão diminuídas. Nas formas aponeuróticas e involucionais de ptose a fenda palpebral e a DMR estão diminuídas, enquanto a FML permanece intacta. Nas formas neurogênicas, mecânicas e traumáticas de ptose a fenda palpebral, a DMR e a FML podem estar mínima a intensamente diminuídas.[Figure caption and citation for the preceding image starts]: Medição da fenda interpalpebral verticalDo acervo de Dr. Allen Putterman [Citation ends].
 [Figure caption and citation for the preceding image starts]: Posição da pálpebra superior ao olhar para baixoDo acervo de Dr. Allen Putterman [Citation ends].
[Figure caption and citation for the preceding image starts]: Posição da pálpebra superior ao olhar para baixoDo acervo de Dr. Allen Putterman [Citation ends].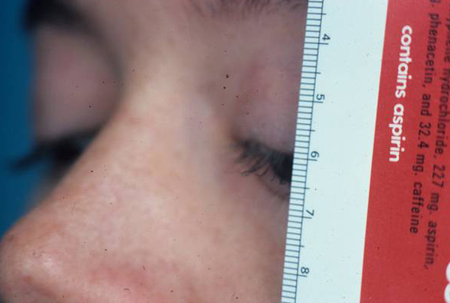 [Figure caption and citation for the preceding image starts]: Posição da pálpebra superior ao olhar para cimaDo acervo de Dr. Allen Putterman [Citation ends].
[Figure caption and citation for the preceding image starts]: Posição da pálpebra superior ao olhar para cimaDo acervo de Dr. Allen Putterman [Citation ends]. [Figure caption and citation for the preceding image starts]: Medição da distância margem-reflexoDo acervo de Dr. Allen Putterman [Citation ends].
[Figure caption and citation for the preceding image starts]: Medição da distância margem-reflexoDo acervo de Dr. Allen Putterman [Citation ends].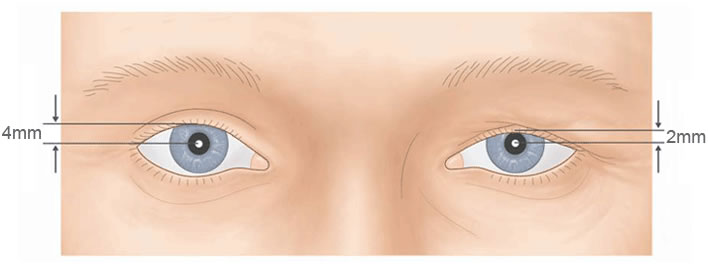
Exames laboratoriais e especializados
Um hemograma completo com diferencial é útil, mas não específico, na avaliação da ptose. As hemoculturas são indicadas na presença de um processo infeccioso e, possivelmente, de uma cultura das pálpebras. Em pacientes com achados oculares e orbitais isolados (como ptose, proptose e estrabismo), nos quais é improvável uma etiologia infecciosa, testes da função tireoidiana e um painel de anticorpos autoimunes são úteis. Verifique o nível de hemoglobina A1c nos idosos com sinais e sintomas de paralisia de terceiro nervo.[12]
Exames especializados são úteis para definir a avaliação clínica apropriada para pacientes com ptose.
Miastenia gravis: níveis de anticorpos antirreceptor da acetilcolina, estimulação com edrofônio e Prostigmina®, estimulação nervosa repetitiva por eletromiografia e teste do gelo.[28][29]
Esclerose múltipla: RNM de crânio/medula espinhal, punção lombar com ensaio do nível de imunoglobulina G (IgG).
Doença ocular tireoidiana, tumores palpebrais ou orbitais e mau posicionamento do globo ocular: exoftalmometria de Hertel.[30]
Laceração palpebral: método de Berke para avaliar se a função do músculo levantador está intacta.
Cirurgia ou implante ocular prévio, fratura e mau posicionamento do globo ocular: teste de ducção forçada.
Sífilis: teste séricos de absorção do anticorpo treponêmico fluorescente (FTA-ABS) e de anticorpo fluorescente direto (DFA-TP).
Blefaroespasmo essencial benigno: teste de Schirmer para produção de lágrima.
Síndrome de Horner: teste de desafio para cocaína e hidroxianfetamina/tropicamida (solução oftálmica).[31]
Exames por imagem
A tomografia computadorizada (TC) e a ressonância nuclear magnética (RNM) das órbitas e do cérebro permitem a localização precisa de lesões compressivas que causam a paralisia do nervo oculomotor e comprometimento do estímulo simpático.[12] Formas mecânicas de ptose requerem exames de imagem quando a lesão ou o corpo estranho sugerem comprometimento orbital. A presença de edema palpebral decorrente de processos inflamatórios ou infecciosos, com sinais e sintomas oculares concomitantes ou diminuição da visão, justifica uma investigação radiológica com contraste.[26]
Exames de imagem das órbitas são indicados em formas traumáticas de ptose quando a laceração palpebral está associada a corpos estranhos de localização profunda ou a trauma ocular franco. A associação de fratura orbital com laceração palpebral não é incomum e é avaliada com TC de órbitas sem contraste.[32] Exames de imagem das órbitas, com ou sem contraste, podem avaliar a presença de anormalidades ósseas e de tecidos moles em casos de pseudoptose.
A TC e a RNM de órbitas podem ser consideradas em apresentações atípicas das formas miogênicas, aponeuróticas e involucionais de ptose. Pacientes com uma clara etiologia de ptose (sem sintomas oculares e sistêmicos) raramente precisam realizar exames de neuroimagem. O American College of Radiology produziu diretrizes sobre os exames de diagnóstico por imagem mais adequados, dependendo do quadro clínico.[17]
O uso deste conteúdo está sujeito ao nosso aviso legal