Abordagem
A esplenomegalia pode ser observada incidentalmente no exame físico ou em exames de imagem ou como uma característica de entidade conhecida ou suspeita, como doença hepática, infecciosa, imunológica ou traumática.
História
Sintomas constitucionais
Uma história de febres, sudorese noturna ou perda de peso (sintomas B) sugere linfoma, leucemia ou endocardite infecciosa. No entanto, alguns pacientes com linfoma ou leucemia mostram-se assintomáticos. A história clínica de pacientes afetados por linfoma não Hodgkin (LNH) - de células B e células T - depende do tipo de linfoma e do estádio na apresentação. Embora o LNH de baixo grau geralmente seja minimamente sintomático ou assintomático, o LNH de alto grau pode se apresentar com sintomas B. Os pacientes com linfoma de células T também podem apresentar sintomas de células B. Os pacientes com policitemia vera que evoluem para uma "fase tardia" também podem apresentar sintomas B. Além disso, fadiga e perda de peso, acompanhadas por artralgias, podem ser encontradas em doenças autoimunes, como artrite reumatoide e lúpus eritematoso sistêmico (LES). A febre pode ser um sintoma tardio na colangite esclerosante primária (causada por colangite bacteriana episódica). A febre pode ser observada com qualquer etiologia infecciosa que causa esplenomegalia. Pode ocorrer perda de peso na amiloidose.
Sintomas abdominais
Os pacientes podem se apresentar com história de dor abdominal, particularmente dor no quadrante superior esquerdo, além de outros sintomas. Raramente, relata-se dor induzida por bebidas alcoólicas na área do baço na doença de Hodgkin. A leucemia linfocítica crônica (LLC) sintomática inclui plenitude abdominal e dor no quadrante superior esquerdo. Na leucemia mieloide crônica (LMC), dor no quadrante superior esquerdo e/ou saciedade precoce indicam um baço extremamente aumentado. Pacientes com trombose da veia esplênica podem relatar dor epigástrica, dor abdominal generalizada ou dor no quadrante superior esquerdo, e inclusive sintomas de pancreatite aguda. O início da esplenomegalia pode ser rápido e doloroso. Pacientes com metástases esplênicas podem relatar dor no quadrante superior esquerdo na apresentação, além dos sintomas da neoplasia primária (por exemplo, perda de peso, tosse ou alteração nos hábitos intestinais). Tumores esplênicos benignos costumam ser assintomáticos. Além disso, não há relatos de história incomum de dor nem de edema abdominal.[15] Dor no quadrante superior direito pode ser sinal de doença hepática crônica.
Prurido
O prurido generalizado pode ser observado na doença de Hodgkin ou no linfoma de células T; o prurido aquagênico (evocado pelo contato com a água) pode ocorrer na policitemia vera. Além disso, nas fases iniciais da doença hepática crônica (por exemplo, causada por esteatose hepática, colangite biliar primária, colangite esclerosante primária), os pacientes podem se apresentar com prurido, fadiga, mal-estar e desconforto no quadrante superior direito. Os estágios posteriores caracterizam-se por icterícia e estigmas de cirrose.
Linfadenopatia
A linfadenopatia ocorre em linfomas e leucemias (LNH de células T e de células B, doença de Hodgkin), distúrbios imunológicos (sarcoidose, artrite reumatoide, LES) e infecção pelo vírus Epstein-Barr (EBV). Vários meses de adenopatia persistente podem ser relatados na doença de Hodgkin. Raramente, os pacientes podem apresentar dispneia, tosse, dor torácica, dor abdominal ou edema no rosto e/ou braço em razão dos linfonodos aumentados.
Sexo e idade
Sexo e idade podem fornecer importantes pistas diagnósticas quando interpretados com outros achados históricos. Sexo feminino e idade entre 45 e 60 anos de idade com história pessoal ou familiar de doença autoimune sugerem colangite biliar primária (CBP). Sexo masculino e idade entre 40 e 50 anos de idade com história de doença inflamatória intestinal (geralmente colite ulcerativa, mas possivelmente colite de Crohn) sugerem colangite esclerosante primária.
Etnia
Pode ser útil para determinar a etiologia subjacente. A doença de Gaucher e a doença de Niemann-Pick (tipo C) são mais comuns entre descendentes de judeus asquenazes. Os pacientes com síndrome de Felty (artrite reumatoide, esplenomegalia e neutropenia) costumam ter ascendência branca. Pessoas afetadas por anemia falciforme geralmente têm ascendência negra, enquanto ascendência mediterrânea ou do sudeste asiático sugere talassemia.
História médica pregressa e história familiar
História familiar de hemocromatose combinada com história pessoal de artralgias e diabetes sugere hemocromatose.
Obesidade combinada com história de resistência insulínica ou diabetes, hiperlipidemia e/ou hipertensão (síndrome metabólica), perda de peso rápida ou nutrição parenteral total sugere esteatose hepática.
Uma história pessoal ou familiar de trombofilia, hemoglobinúria paroxística noturna (HPN) ou doenças mieloproliferativas pode preceder a síndrome de Budd-Chiari, enquanto uma história de HPN ou síndrome antifosfolipídica pode sugerir trombose da veia porta.
Uma história de pancreatite pode sugerir trombose da veia esplênica.
Uma história pessoal ou familiar de hemoglobinopatia sugere talassemia ou doença falciforme.
Uma história pessoal ou familiar de doença do armazenamento lisossomal sugere doença de Gaucher ou de Niemann-Pick.
Pacientes com leucemia mieloide aguda (LMA) podem se apresentar com história de doença hematológica ou distúrbios genéticos, como fragilidade cromossômica e/ou falência da medula óssea ou trissomias cromossômicas.
Indivíduos com síndrome de Felty costumam ter uma história pessoal (>10 anos) e familiar de artrite reumatoide.
Histórico de viagens recentes
História de viagens recentes deve ser investigada, particularmente viagens a regiões endêmicas para malária e/ou dengue. Deve-se também descartar a possibilidade de residência em áreas endêmicas (por exemplo, para infecção por hepatite B).
Medicamentos prévios e atuais
O fator estimulador de colônias de granulócitos pode estar associado ao aumento, ou raramente, à ruptura do baço.
Quimioterapia em altas doses pode causar síndrome de Budd-Chiari.
Tratamento prévio ou atual com contraceptivos orais sugere a possibilidade de trombose da veia porta.
Pacientes com LMA ou LLA podem apresentar história de quimioterapia ou exposição à radiação ou ao benzeno.
História social
O abuso de álcool sugere a possibilidade de doença hepática crônica.
Uma história de abuso de substâncias por via intravenosa pode sugerir infecção por hepatite B ou C crônica ou endocardite infecciosa.
Podem ocorrer neoplasias malignas como resultado da exposição a toxinas ambientais ou poluentes (inclusive fumaça de cigarro).
Trauma ou hospitalização
A esplenomegalia causada por ruptura esplênica ou hemorragia subcapsular, embora rara, pode ocorrer após trauma abdominal ou uso de material estranho iatrogênico (por exemplo, sondas nasogástricas).
Infecções resultantes da utilização de dispositivos de acesso intravenoso (IV) podem representar uma fonte de endocardite infecciosa ou abscesso esplênico Isso também pode ocorrer como resultado de infecções urinária, pulmonar ou de tecidos moles recentes.
Outros fatores importantes
Presença de sangramento anormal: pode ocorrer sangramento do nariz e das gengivas na macroglobulinemia de Waldenström, na LMA ou na LLA.[11][12]
Sintomas respiratórios: a faringite é típica de infecção pelo vírus Epstein-Barr (EBV). Tosse e dispneia podem ocorrer na sarcoidose. A amiloidose pode se apresentar com dispneia e fadiga. A leucemia/linfoma de células T do adulto pode se manifestar com sintomas respiratórios causados por infiltrados pulmonares.[14] Linfomas de células B agressivos podem se manifestar com derrame pleural.
Sintomas capilares e cutâneos: pode ocorrer alopecia no LES. Podem ocorrer erupções ou massas cutâneas na LMA. Podem ocorrer nódulos cutâneos no linfoma não Hodgkin (LNH). Os pacientes com LES geralmente se apresentam com erupção cutânea fotossensível. A leucemia prolinfocítica de células T pode se manifestar com lesões de pele eritematosas ou papulares.[13]
Função intestinal: ocorre esteatorreia na CBP e na colangite esclerosante primária. Pode ocorrer diarreia na amiloidose.
Sintomas musculoesqueléticos: pode ocorrer dor óssea na LMA, na doença falciforme (episódica) e na doença de Gaucher. Os pacientes com artrite reumatoide podem se apresentar com deformidades articulares; história de dor bilateral simétrica e edema nas pequenas articulações das mãos e dos pés (>6 semanas) e rigidez matinal. A artralgia (envolvendo joelhos, tornozelos, cotovelos e punhos) é um sintoma comum de sarcoidose e do LES.
História de hematomas, petéquias ou púrpura: qualquer doença hematológica que resulte em trombocitopenia pode se manifestar com hematomas ou sangramento. Isso inclui LNH, linfoma de Hodgkin e leucemias aguda e crônica.
Sintomas neurológicos: podem ser característicos de LNH de alto grau, macroglobulinemia de Waldenström (cefaleia e tontura) ou trombocitose essencial (cefaleia e queimação dolorosa nas palmas das mãos ou solas dos pés [eritromelalgia]).
História de procedimento dentário recente ou de transfusões sanguíneas: podem sugerir endocardite infecciosa ou infecção por hepatite C, respectivamente.
Presença de icterícia: a icterícia é um achado típico de doença hepática crônica em estágio avançado (por exemplo, causada por esteatose hepática, CBP, colangite esclerosante primária). Icterícia que perdura por toda a vida é típica de distúrbios intrínsecos dos eritrócitos.
Exame físico
Exame abdominal
O paciente deve estar com a parede abdominal relaxada para que se possa realizar a palpação de um baço aumentado. O paciente deve flexionar levemente o pescoço, deixar os braços imóveis ao lado do corpo (não sobre a cabeça) e os joelhos fletidos, com os pés apoiados sobre a mesa de exame. O examinador deve se posicionar à direita do paciente e iniciar a palpação pela altura da região mesogástrica e seguir em direção à margem costal esquerda. Se a palpação começar muito por cima, no quadrante superior esquerdo do abdome, o examinador poderá não detectar a margem de um baço maciçamente aumentado. Na verdade, o baço pode aumentar de tal maneira que ocupe a maior parte do abdome. A margem superior pode estar muito distante à direita da linha média, e a margem inferior pode não ser palpada porque está localizada na pelve.
A esplenomegalia isolada (em oposição à hepatoesplenomegalia) sugere doença hepática crônica. O fígado geralmente encontra-se encolhido na cirrose com esplenomegalia secundária. Estigmas secundários à doença hepática, de qualquer etiologia, crônica ou em estágio terminal, incluem telangiectasia aracniforme, ascite, eritema palmar, icterícia ou encefalopatia.
Pode ocorrer hepatomegalia com margem suave e mal definida na leucemia mieloide crônica (LMC); a hepatomegalia não é uma característica proeminente da leucemia de células pilosas, mas pode ser observada. No entanto, nos estágios tardios da leucemia de células pilosas, a dor e a febre podem ser acompanhadas por fluido periesplênico ou ruptura esplênica.
Esplenomegalia leve a grave e sensibilidade epigástrica caracterizam a trombose da veia porta. Sensibilidade no quadrante superior esquerdo e características de pancreatite (taquicardia e hipotensão em casos graves; descoloração em torno do umbigo [sinal de Cullen positivo] ou dos flancos [sinal de Grey-Turner positivo] em casos de pancreatite hemorrágica) sugerem trombose da veia esplênica. O início da esplenomegalia pode ser rápido e doloroso. A tríade clássica de dor abdominal (especialmente no quadrante superior direito), ascite e hepatomegalia caracteriza a síndrome de Budd-Chiari.
Geralmente, o envolvimento esplênico pela doença de Hodgkin é focal e multicêntrico, podendo ou não causar esplenomegalia palpável. No entanto, quando a esplenomegalia é diagnosticada tardiamente, o baço pode aumentar muito. As apresentações mais incomuns da doença de Hodgkin caracterizam-se por esplenomegalia (a esplenectomia pode ser necessária para o diagnóstico), sendo mais frequentes em pacientes com >60 anos de idade.[48] A hepatoesplenomegalia pode ser observada no LNH de alto grau.
Características encontradas no exame físico geral podem fornecer pistas diagnósticas importantes. Sinais agudos, como taquipneia, taquicardia e hipotensão caracterizam sepse com abscessos esplênicos ou ruptura esplênica. Após o exame abdominal, o exame físico deve focar nos seguintes pontos:
Pele
A presença de palidez indica anemia, sendo um achado comum associado a muitas das causas de esplenomegalia (por exemplo, leucemias). Púrpura e petéquias sugerem trombocitopenia, como nas síndromes de sequestro ou doenças hematológicas. Púrpura periorbital sugere fortemente amiloidose. Observa-se pletora na policitemia vera. Infiltrações e massas cutâneas podem ser observadas na LMA, na LLA ou em alguns linfomas de células T; úlceras cutâneas (síndrome de Sweet) ou pioderma gangrenoso podem ser encontrados na LMA. Sangramentos da pele e da mucosa são observados na macroglobulinemia de Waldenström ou na trombocitose essencial.[11][12] Manchas de Roth ou lesões de Janeway sugerem endocardite.
Icterícia é encontrada na síndrome de Budd-Chiari e em anemias hemolíticas, podendo também ocorrer no LNH e na doença hepática crônica em estágio tardio. Infecções cutâneas podem ser evidenciadas no exame clínico e podem ocorrer em leucemias. Eritema nodoso e lúpus pérnio podem ser observados na sarcoidose. Xantelasma é encontrado no início da CBP, enquanto afinamento da pele e perda de massa muscular ocorrem tardiamente.
Linfonodos
A linfadenopatia deve ser avaliada e pode sugerir processos reativos, como distúrbios autoimunes (artrite reumatoide, síndrome de Felty, lúpus eritematoso sistêmico [LES], sarcoidose), embora seja mais comum em linfomas e leucemias (menos proeminentemente na leucemia de células pilosas que em outros tipos de leucemia). Observa-se adenopatia cervical posterior na infecção por vírus Epstein-Barr (EBV). Ocorre linfadenopatia generalizada com infecção por EBV em pessoas imunocomprometidas.
Ouvidos/nariz/garganta
Sangramentos da mucosa podem ser observados na macroglobulinemia de Waldenström.[12] Ocorre faringite com infecção por EBV. Macroglossia, estase jugular ou edema periorbital sugere amiloidose. Observa-se expansão maxilar e da bossa frontal com talassemias.
Exame cardíaco
Sopros novos ou com variações sugerem endocardite.
Geniturinário/reprodutivo
Massas testiculares podem ser encontradas na leucemia aguda ou em linfomas.
Membros
Isquemia ou gangrena digital e/ou trombose sugerem trombocitose essencial.
Deformidades articulares são encontradas na artrite reumatoide, no LES e na síndrome de Felty.
Edema nos membros inferiores pode ser observado na amiloidose.
Neurológica
Um exame neurológico anormal pode ser observado na trombocitose essencial, no LNH ou na macroglobulinemia de Waldenström.[11][12]
As características neurológicas incluem sinais associados com a hiperviscosidade, inclusive tontura e alterações visuais em decorrência da hemorragia retinal.[12][Figure caption and citation for the preceding image starts]: Púrpura periorbital clássicaDo acervo de Dr. Morie A. Gertz; usado com permissão [Citation ends].

Exames laboratoriais
Os exames iniciais na investigação da esplenomegalia devem incluir um perfil metabólico completo para avaliar a função hepática; hemograma completo com diferencial, análise do esfregaço de sangue periférico e contagem de reticulócitos (especialmente quando o paciente apresenta anemia); e hemoculturas (quando o paciente está febril).
Investigações adicionais devem se basear nos achados clínicos e/ou laboratoriais iniciais.
A presença de hiperbilirrubinemia indireta nos testes da função hepática sugere hemólise. Eletroforese da hemoglobina (doença falciforme, talassemia beta), teste de Coombs (positivo: hemólise autoimune e doença por crioaglutininas; negativo: esferocitose hereditária), teste das enzimas eritrocitárias (como na deficiência de glicose-6-fosfato desidrogenase) ou teste de fragilidade osmótica (como na esferocitose hereditária) podem ajudar a determinar a etiologia.
A linfocitose no esfregaço de sangue periférico, acompanhada por linfócitos imaturos ou anormais, deve suscitar a realização de citometria de fluxo para perfil linfoproliferativo. Isso pode ajudar a diagnosticar leucemia linfocítica crônica, leucemia de células pilosas e vários dos linfomas periféricos (como o linfoma de zona marginal esplênico ou células de Sézary no linfoma cutâneo de células T).
Os níveis de eritropoetina podem ser obtidos ao considerar um diagnóstico de policitemia vera; os níveis podem estar normais, mas geralmente estão baixos.
Os testes da coagulação podem atuar como marcadores de disfunção hepática sintética; portanto, eles são úteis quando há suspeita de doença hepática alcoólica ou crônica, coagulação intravascular disseminada na leucemia mielogênica aguda (LMA), apresentações fulminantes de síndrome de Budd-Chiari e lúpus eritematoso sistêmico (LES).
A lipase e a amilase séricas são úteis quando há suspeita de pancreatite (indica trombose da veia esplênica). A lipase sérica (se estiver disponível) deve ser usada preferencialmente à amilase sérica.[49]
A concentração sérica de lactato desidrogenase (LDH) é um indicador de lesão tecidual aguda ou crônica e deve ser considerada quando há suspeita de linfoma não Hodgkin (LNH) ou LLA/LMA.
A velocidade de hemossedimentação sérica pode ser útil na macroglobulinemia de Waldenström, embora seja um marcador não específico da inflamação.
O perfil de ferro sérico é necessário quando há suspeita de hemocromatose.[50]
Os níveis de cálcio podem estar elevados em determinados linfomas de células T.[14]
A eletroforese de proteínas (séricas, urinárias ou ambas) e imunofixação devem ser realizadas quando se considera um diagnóstico amiloidose.
A análise da deleção dos genes da globina alfa dá suporte ao diagnóstico de talassemia alfa (geralmente anormal) e deve ser considerada em casos suspeitos.
A análise da medula óssea é necessária quando há suspeita de neoplasias mieloproliferativas, linfomas, doenças imunológicas (linfo-histiocitose hemofagocítica [LHH], sarcoidose, LES, síndrome de Felty, amiloidose) e doenças do armazenamento lisossomal (doença de Gaucher). Em doenças do armazenamento lisossomal, a quantificação da possível deficiência enzimática, como a deficiência de glucocerebrosidase na doença de Gaucher, pode evitar a necessidade do exame de medula óssea. A biópsia da medula óssea, junto com a biópsia do linfonodo, pode mostrar a necessidade de esplenectomia no linfoma de Hodgkin. Pode até revelar um tumor esplênico benigno.
Exames especializados podem ser úteis em vários casos:
Anticorpos antimitocondriais geralmente estão associados à cirrose biliar primária (CBP), mas também podem ser observados na colangite esclerosante primária.
Altos níveis de imunoglobulina G (IgG) e imunoglobulina M (IgM) também podem indicar colangite esclerosante primária. A eletroforese de proteínas séricas de alta resolução com imunofixação confirma a secreção de IgM monoclonal (kappa ou lambda), necessária para o diagnóstico de macroglobulinemia de Waldenström.[11][12]
O uso de anticorpos monoclonais para imunofenotipagem e tipagem do antígeno leucocitário humano (HLA) pode determinar se a leucemia é de origem linfoide ou mieloide (por exemplo, LLA).
Serologia: aproximadamente 30% dos pacientes com artrite reumatoide (AR) apresentam o fator reumatoide (FR) negativo. A detecção de anticorpos antipeptídeos citrulinados cíclicos pode ser positiva nesses pacientes.
O nível sérico de enzima conversora de angiotensina (ECA) pode estar elevado na sarcoidose.
A atividade das células Natural Killer (NK) e a quantificação dos níveis de CD25 solúvel (receptor solúvel de interleucina-2) podem ser usadas no diagnóstico da LHH.[29][33]
As causas infecciosas de esplenomegalia podem ser confirmadas pela detecção do micro-organismo causador em hemoculturas ou em outros tipos de amostra para cultura (malária, dengue, endocardite, abscessos esplênicos secundários a sepse). Opcionalmente, testes de aglutinação sérica ou a detecção de antígenos ou anticorpos específicos podem ser usados para EBV ou hepatite B ou C. Para hepatite, a quantificação por reação em cadeia da polimerase fornece mais informações sobre a carga viral.[Figure caption and citation for the preceding image starts]: Vaso sanguíneo com coloração vermelho Congo em biópsia da medula óssea demonstrando birrefringência verde patognomônica de amiloidoseDo acervo de Dr. Morie A. Gertz; usado com permissão [Citation ends].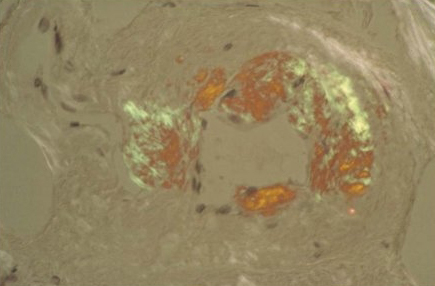 [Figure caption and citation for the preceding image starts]: Aspirado da medula óssea mostrando célula de Gaucher típicaDo acervo de Dr. Atul B. Mehta; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Aspirado da medula óssea mostrando célula de Gaucher típicaDo acervo de Dr. Atul B. Mehta; usado com permissão [Citation ends].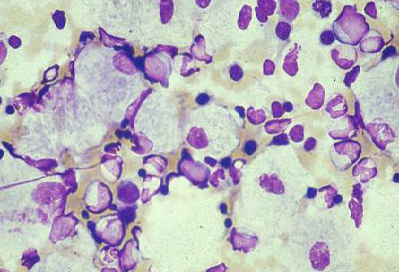
Exames por imagem
Ultrassonografia
Em caso de suspeita de esplenomegalia, uma ultrassonografia do quadrante superior esquerdo é uma modalidade não invasiva, altamente sensível e específica, sem exposição à radiação.[51]
Em pacientes selecionados, especialmente naqueles com trombose da veia porta ou da veia esplênica, a ultrassonografia com doppler pode ser necessária para determinar se as veias que drenam o baço estão afetadas por coágulos (trombose da veia porta, trombose da veia esplênica).
A elastografia por ultrassonografia demonstra ser promissora, pois é uma ferramenta não invasiva com sensibilidade à rigidez tecidual.[52] Ficou comprovado que diferencia entre esplenomegalia associada com a cirrose e patologia portal, infecção, doenças mieloproliferativas e baços normais.[53][54]
Tomografia computadorizada (TC)
Apesar da acessibilidade da investigação por ultrassonografia, a TC oferece mais detalhes e é a modalidade de primeira escolha ao investigar a etiologia da esplenomegalia (também está mais amplamente disponível que a ressonância nuclear magnética). As TCs podem determinar o grau do aumento esplênico, o tamanho do fígado e a heterogeneidade ou homogeneidade. Várias medições lineares da TC, coeficientes de campo e de volume foram propostos para uma melhor correlação com o volume real do baço.[55][56][57][58]
A TC abdominal adiciona valor diagnóstico, particularmente na esplenomegalia associada a quadros de abuso de álcool, esteatose hepática, mielofibrose e hematoma subcapsular. As TCs da parte superior do abdome podem mostrar vários tumores no baço resultando de metástases de tumores primários de outros locais, particularmente câncer do cólon e câncer da mama. As TCs do tórax podem detectar linfadenopatia não suspeita no retroperitôneo ou no mesentério, bem como adenopatia mediastinal. Além disso, as TCs podem detectar abscessos esplênicos que estejam causando dor no quadrante superior esquerdo em pacientes com endocardite.
Ressonância nuclear magnética (RNM)
Às vezes é útil, especialmente em casos de trombose da veia porta com transformação cavernosa. Atualmente, várias abordagens para fornecer informações anatômicas e patológicas detalhadas geradas por computador, com base na RNM clínica, estão sob investigação.[59][60] No entanto, a RNM geralmente confirma achados da TC no fígado, e não no baço, principalmente hemangiomas hepáticos. Um padrão anormal de RNM do fígado também pode indicar sobrecarga de ferro na hemocromatose.[50] Os exames de imagem óssea revelam alterações distintas, como o sinal de "frasco de Erlenmeyer" nos fêmures distais (doença de Gaucher).
Tomografia por emissão de pósitrons (PET)
Pode ajudar a determinar a atividade metabólica das células no baço, embora não diferencie necessariamente entre alterações malignas e reativas. A PET pode ser particularmente importante no diagnóstico e estadiamento do linfoma de Hodgkin e LNH.
Endoscopia
A endoscopia digestiva alta pode detectar varizes esofágicas na esplenomegalia secundária a abuso de álcool ou a outras doenças hepáticas crônicas.
Exames adicionais
Exames adicionais específicos podem ser necessários, dependendo dos achados clínicos e dos resultados laboratoriais.
Exames variados
O eletrocardiograma (ECG) pode detectar o envolvimento cardíaco na sarcoidose ou na endocardite.[Figure caption and citation for the preceding image starts]: Eletrocardiograma (ECG) de paciente com endocardite infecciosa. Observe bloqueio atrioventricular (AV) de primeiro grau, atraso inespecífico na condução intraventricular e anormalidades inespecíficas da onda ST-TDo acervo da Mayo Clinic, Rochester, Minnesota (MN); usado com permissão [Citation ends].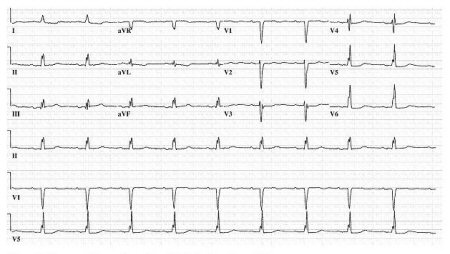
Em casos de amiloidose, a aspiração do coxim gorduroso abdominal pode ser positiva para amiloide e assim dar suporte ao diagnóstico.
A análise da mutação de JAK2 pode ser útil em casos suspeitos de policitemia vera (confirma o diagnóstico), síndrome de Budd-Chiari (positiva com doença mieloproliferativa subjacente) e trombocitose essencial (presente em aproximadamente 50% dos casos).[61][62][63][64]
Testes genéticos podem confirmar o diagnóstico de leucemia mieloide crônica (LMC) (positividade para rearranjo gênico BCR-ABL) e hemocromatose (homozigosidade para a mutação C282Y).
A atividade da glucocerebrosidase deve ser determinada quando há suspeita de doença de Gaucher.
O ensaio da esfingomielinase pode ser usado para avaliar a doença de Niemann-Pick.
[Figure caption and citation for the preceding image starts]: Translocação BCR-ABL1Do acervo de Dr. Han Myint; usado com permissão [Citation ends].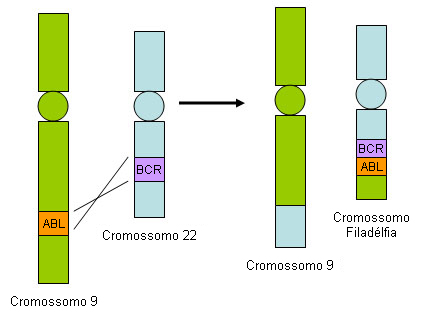
Biópsia
A biópsia de linfonodos é necessária para o diagnóstico de linfoma ou sarcoidose.
A biópsia pulmonar ou da pele podem ser importantes na sarcoidose e devem ser consideradas.
A biópsia hepática pode adicionar valor ao diagnóstico da causa subjacente e ao manejo da esplenomegalia secundária à doença hepática induzida por bebidas alcoólicas, esteatose hepática, colangite esclerosante primária ou hemocromatose.
A biópsia por aspiração com agulha fina do baço pode expor o paciente ao risco de ruptura esplênica. No entanto, pode ser diagnóstica e evitar a necessidade de esplenectomia em casos altamente selecionados: por exemplo, no linfoma não Hodgkin (LNH) de baixo grau que exibe, em geral, pequenas lesões ou envolvimento esplênico difuso ou no linfoma de Hodgkin. Ela deve ser realizada somente por radiologistas intervencionistas experientes, com apoio cirúrgico no caso de laceração ou ruptura esplênica.
Esplenectomia diagnóstica
Em alguns casos, a esplenectomia pode ser a única maneira de diagnosticar o envolvimento esplênico isolado (linfoma de Hodgkin se as biópsias do linfonodo e da medula óssea forem inconclusivas, neoplasias primárias do baço).
O uso deste conteúdo está sujeito ao nosso aviso legal